
In mijn laatste blog (blog, 16 april 2024) worden enkele consequenties beschreven bij de explosieve groei van het aantal commerciële verpleeghuizen voor ouderen (Plaatje onder de titel, NPO Radio 1, 8 maart 2024). Alleen al in de afgelopen twee jaar zijn er meer dan honderd commerciële verpleeghuizen bijgekomen. Nu zijn er commerciële partijen die het beste voor hebben met de oudere en de zorg goed hebben geregeld. Maar bij een aanzienlijk deel is de kwaliteit en toegankelijkheid van zorg van commerciële investeerders niet in orde. Het verdienmodel van commerciële verpleeghuizen houdt bij progressie van een aandoening, bv. dementie (hier), niet altijd rekening met complexer wordende problematiek, waarbij specialistische zorg van arts en verpleegkundige nodig is.
Veel van deze instellingen gaan ervan uit dat mensen in zo’n woonvorm binnen de Wet langdurige zorg (Wlz) zich bij een huisarts kunnen inschrijven. Maar eerder (blog) is al geconstateerd dat huisartsen wel veel medische zorg binnen de Wlz verrichten, maar dat zij niet in staat zijn het gat op te vullen wat bij complexere problematiek ontstaat door een tekort aan de drie belangrijkste medisch specialisten binnen de Wlz: SO’s, AVG’s en psychiaters. De bekwaamheid bij oplopende zorgzwaarte en gevraagde tijdsinvesteringen van huisartsen zijn immers niet onbegrensd.
In de vorige blog dacht ik aan twee oplossingsrichtingen. Allereerst om onder leiding van de landelijke beroepsvereniging 5 van de 6 relevante contracten (blog) tekstueel te herzien op aspecten als zorgaanbod, taakafbakening, verantwoordelijkheidsdeling, informatieoverdracht, faciliteiten, personele ondersteuning en overige randvoorwaarden. In verband met ACM-doctrines is de uitkomst van deze interventie een advies wat (“uiteraard”) niet bindend wordt opgelegd. Het ACM-motto is overigens tegenwoordig: “Zolang de patiënt er beter van wordt, kan alles” (Zorgvisie, 6 juli 2023).
Aanpassingen van deze contractartikelen zijn permanent nodig omdat het begrip “goede zorg” naast nieuwe actuelere medisch-inhoudelijke inzichten mede wordt beïnvloed, bv. bij groei van de commercie, door gewijzigde contextfactoren. Waarbij voor 2025 de Leidraad (LHV, 13 november 2018: hier met 8 randvoorwaarden) én het beschreven basistakenpakket de twee belangrijkste richtsnoeren bij contractwijziging zijn. Eventueel nog aangevuld met gebruikmaking van het laatste Medrie-document (februari 2023).
Daarnaast is er nog een tweede sturingsinstrument. Dat, als een nieuwe kleinschalige woon/zorgvoorziening voor Wlz-patiënten richting nieuwe bewoners heeft aangegeven ook de organisatie van medische zorg onder hun aanbod valt, de toezichthouder IGJ zich van tevoren zou moeten vergewissen hoe de nieuw aangemelde zorginstelling 5W1H deze medisch generalistische zorg richting cliënten regelt. Met bij positieve uitkomst na IGJ-toetsing dan pas groen licht te geven voor een vergunning.
Een praktijkperikel van een huisarts
In onderstaand kader een actuele bijdrage van een huisarts (praktijkhouder NL) die inzicht geeft in de huidige praktijk van alledag.
Praktijkhoudende huisarts (2024): “De huisarts en de Wlz, in de praktijk van alledag…”
|
“Wie kent niet het telefoontje van de ‘zorg van patiënt-X’, het gaat niet goed met de patiënt en/of de huisarts wil komen. De patiënt bevindt zich in een VVT-instelling of Gecombineerde Woonzorg-instelling (GWZ). Uitvragen is soms moeilijk door onbekendheid met de patiënt, het niet aanwezig of beschikbaar zijn van gegevens, een taalbarrière, het niet kunnen of mogen uitvoeren van diagnostische bepalingen. De vraag naar een voorgeschiedenis, verloop van de klachten blijft vaak onbeantwoord, de dienst is zojuist gewisseld en de overdracht is blijkbaar daar niet over gegaan. Een vraag over een CIZ-indicatie, zorgprofiel, zorgplan, een dienstdoende verpleegkundige of een bereikbare specialist ouderengeneeskunde (SO) durft men al niet meer te stellen. Het is ook onduidelijk of deze patiënt met diens zorgprofiel wel of niet zorg ontvangt van een derde organisatie tijdens ANW-uren en overdag. Min of meer onder druk gezet wordt dan zorg verleend in een situatie die vol zit met onzekerheden, onduidelijkheden en risico’s voor de huisarts. Een collega heeft blijkbaar een afspraak/contract met deze zorginstelling. De patiënten worden meestal door hem gezien. Afspraken voor de ANW-uren, of bij de waarneming tijdens afwezigheid, zijn op dat moment niet bekend. Zeker is het gegeven dat de patiënt zorg nodig heeft, welke is niet duidelijk, de mogelijke oorsprong van de zorgvraag is onbekend, en ter plekke is geen deskundig personeel, (als vereist ex-Wlz), aanwezig. De huisarts gaat op pad, verleent zorg, legt dit vast in het EPD en declareert een visite.” “Een situatie die vaak voorkomt, overdag en in ANW-uren. Ondanks de vele organisaties die betrokken zijn bij het indiceren, regelen en financieren van de ouderenzorg wordt de huisarts de ouderenzorg ‘íngerommeld’ waar hij niet bekwaam in is en niet bevoegd toe is. De zorginstellingen regelen in theorie de indicatie, de woonvoorziening, ondersteunend personeel, maar het vereiste gekwalificeerde zorgpersoneel ontbreekt meestal. De huisarts heeft daar geen of hooguit een beperkte rol bij. SO/AVG en verpleegkundigen zijn niet beschikbaar, bereikbaar, vaak niet eens aanwezig. De vergrijzing en de toenemende zorgvraag vergroten de druk op de steeds beperktere voorzieningen voor ouderen in de Wlz. Toezichthouders zijn niet goed meer in staat om toe te zien op het leveren van goede zorg voor ouderen. De samenleving betaalt wel de rekening van die zorg. In deze omstandigheden kunnen commerciële organisaties prima zakendoen, immers de vergoedingen zijn hoog; toezicht en handhaving op de afspraken ontbreken meestal. Wlz-gelden bedoeld voor ouderenzorg verdwijnen in de zakken van investeerders en verdwijnen over de landsgrens. Enige introspectie is op zijn plaats: huisartsen sluiten nogal eens lucratieve contracten met VVT-instellingen, GWZ-voorzieningen en houden hierdoor bovenstaande in stand. Huisartsen nemen ook onvoldoende stelling tegen hun soms onterechte inzet in de Wlz-zorg, de instellingen profiteren daarvan. De oudere patiënt heeft zorg nodig. Goede, geïndiceerde en betaalde zorg. Marktwerking zonder toezicht ondermijnt deze uitgangspunten. De minister vindt de groei van commerciële verpleeghuizen niet zorgelijk (april 2024), integendeel het beperkt ook de wachtlijsten. De medische zorg zal soms te complex worden voor de huisarts, maar die kan volgens deze minister eisen dat er een adequate informatieoverdracht bestaat en het kunnen raadplegen en inzetten van een verpleegkundig specialist en een SO. Onze minister is niet goed geïnformeerd over de praktijk van de Wlz-zorg. De realiteit is al verder ontspoord dan de overheid, zorgverzekeraars, de Inspectie en de ouderen hadden kunnen bedenken.” |
Beschouwing
De noodklok is geluid. Zoals bekend wordt er aan een van de IZA-thematafels (IZA, 16 september 2022) gewerkt aan verantwoordelijkheidsdeling en regionale samenwerkingsafspraken. Met als doel “dat er niet-vrijblijvende afspraken worden gemaakt hoe de 24/7 beschikbaarheid van medisch-generalistische zorg voor kwetsbare mensen thuis, in een geclusterde woonvorm en in een instelling (regionaal) kan worden geborgd en dat op langere termijn de bestaande ongelijkheid en onduidelijkheid tussen mensen op een plek met- en zonder behandeling verdwijnt” (blog + reactie hierop in deze blog).
Hierbij vier extra opmerkingen…
- Niet elke kwetsbare oudere zit in de Wlz.
- “Mét behandeling” bij Wlz hoort óók in de Wlz.
- Afspraken over samenwerking zouden gelijktijdig gepaard moeten gaan met afspraken over aanbod, wetsregels, bekostiging en contracten (blogtitel)
- Extramuraal is niet per definitie goedkoper dan intramuraal (blog + rapport, 25 augustus 2022, slotzin pg.8) en is vooral afhankelijk van uitvoering en leveringsvorm (rapport).
Bezuiniging Wlz
In een Kamerbrief (15 april 2024) heeft de minister richting de NZa een aanwijzing gegeven om vanwege een afspraak uit het coalitieakkoord 2021-2025 ‘Omzien naar elkaar’, per 2025 op het terrein van de Wlz-zorg een korting van € -170 miljoen structureel op maximum- en bandbreedtetarieven van de zorgzwaartepakketten, inclusief behandeling voor de sector gehandicaptenzorg en de sector verpleging en verzorging, toe te passen. Daarnaast wordt een extra bezuiniging ingeboekt bij de doorontwikkeling van het kwaliteitskader verpleeghuiszorg (blog) en bij het meerjarig contracteren met budgetafspraken.
In totaal ziet het financieel bezuinigingsplaatje (overgenomen uit de Kamerbrief, pg.8) er dan bij de Wlz voor de komende jaren als volgt uit:
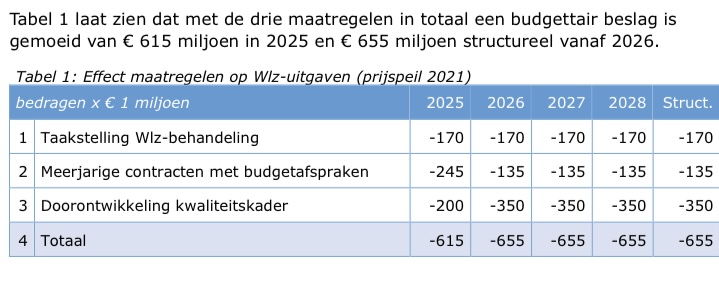
Een korting van -655 mln. in de sector zal ook consequenties hebben voor het budget van medische zorg. Alleen daarom al zijn afspraken over uitsluitend medisch-inhoudelijke samenwerking niet afdoende en dienen deze in een veel breder kader te worden ingebed. Terwijl ook in deze Kamerbrief opnieuw de zin staat dat “er niet-vrijblijvende afspraken worden gemaakt hoe de 24/7 beschikbaarheid van medisch-generalistische zorg voor kwetsbare mensen thuis, in een geclusterde woonvorm en in een instelling (regionaal) kan worden geborgd.”
Verder staan in dezelfde Kamerbrief nog twee opmerkelijke passages. Allereerst de opmerking dat de kosten voor behandeling van algemeen medische aard op plekken in een instelling mét behandeling via de Wlz (het Wlz-model) circa € 1,9 miljard bedragen, terwijl de kosten voor behandeling van Wlz-cliënten op een plek zónder behandeling via de Zvw (het Zvw-model) circa € 0,6 miljard bedragen. Op basis van dit gegeven kunnen, aldus de minister, zorgaanbieders binnen de Wlz een “doelmatigheidsslag” maken…
Een tweede opmerkelijk bericht uit de Kamerbrief is het standpunt van de minister dat zij zelf geen rol heeft bij het vaststellen van de inhoud van een kwaliteitsstandaard. Dit naar aanleiding van het feit dat op 30 januari 2024 een motie is aangenomen waarin de regering wordt verzocht om de personele bezettingsnorm van twee zorgverleners (blog) op acht verpleeghuisbewoners te handhaven. De minister zegt dus nu geen uitvoering te kunnen geven aan hetgeen in de door de Tweede Kamer aangenomen motie is verzocht. In theorie zal dit wetmatig kloppen, de inhoud bij professionals en de inkoop bij het zorgkantoor, maar ook hier heeft het niet laten beschouwen van een personeelsnorm in een breder kader (blog, 2019) wat betreft consequenties straks invloed op de zorguitkomst voor cliënten.
Intussen hoop ik dat eenieder die zich bij Wlz-zorg bezighoudt met medisch generalistische basiszorg, inclusief randvoorwaarden van noodzakelijke ondersteuning, van deze laatste en voor de toekomst belangrijke ontwikkelingen, op de hoogte is. Een bezuiniging van € -655 mln. als taakstelling zal sowieso consequenties (Actiz-1/Actiz-2) hebben.
Private equity of commercie?
Vorige week presenteerde het ministerie (Kamerbrief, 16 april 2024) de uitkomst van onderzoek van in totaal 35 private equity-partijen (PE) die actief zijn in zorginstellingen en die direct of indirect zorg leveren die valt onder de Zorgverzekeringswet en/of de Wet langdurige zorg (EY-rapport, 8 april 2024). Van deze 35 zijn er 7 actief in de VVT-sector, waar verpleeghuiszorg onder valt.
Conclusie: Uit het onderzoek blijken geen aantoonbare verschillen (op basis van de beschikbare data) tussen zorginstellingen met PE-participatie en die zonder PE-participatie wat betreft de publieke belangen kwaliteit, toegankelijkheid en betaalbaarheid.
Dit lijkt zonder het melden van een disclaimer een bijzondere conclusie. Allereerst door de gehanteerde definitie van PE (zie kader onder). Daarnaast door de bescheiden participatie van deze 7 zorginstellingen in de totale financiering van zorgverlening in de VVT-sector: PE-participatie vertegenwoordigt slechts een omzet van ~0,73% van de Zvw-gelden en ~0,55% van de Wlz-gelden.
Verder telt in sectoren niet alles mee in de beoordeling wat riekt naar commercie (hier). Citaat: “Hoewel Private Equity in de regel streeft naar het behalen van rendement op de investering wordt het label ‘Private Equity’ vaak onterecht geplakt op allerlei vormen van ondernemen en investeren in de zorg. Denk bijvoorbeeld aan internationale zorgbedrijven met vestigingen in Nederland of een zorgvilla in particulier bezit.”
Naast de 35 geïdentificeerde PE-partijen zijn er ook concentraties waar wel sprake is van een commerciële partij, maar geen Private Equity. Een voorbeeld hiervan (rapport, pg.9) is het vorige week in opspraak geraakte Co-Med (NRC + Volkskrant + IGJ + Rechtbank), een keten in huisartsenzorg.
Ook de bijdrage van Venture Capital als financieringstak, zich met name richtend op jonge ondernemingen, is in het onderzoek niet meegenomen.
De door EY-Consulting gehanteerde definitie van PE, 8 april 2024
|
De definitie Private Equity (PE) zoals gehanteerd voor dit onderzoek betreft de verzamelnaam voor partijen die financieringsoplossingen aanbieden aan niet beursgenoteerde volwassen ondernemingen. Investeringen vinden doorgaans plaats in de vorm van het verkrijgen van een meerderheidsaandeel. De fondsen voor dergelijke investeringen zijn hoofdzakelijk afkomstig van institutionele investeerders, zoals pensioenfondsen en verzekeringsmaatschappijen en worden beheerd door PE-partijen. De voornaamste bron van rendement voor de investeerders is de verkoop van hun investeringen. De kernactiviteit van een PE-partij bestaat uit het participeren in organisaties, bijdragen aan de waardegroei van deze organisaties en vervolgens weer uitstappen. Tijdens de looptijd is Private Equity over het algemeen niet geïnteresseerd in de uitkering van winst, deze wordt meestal gebruikt voor de verdere ontwikkeling van de organisatie. De focus ligt op de verkoopwaarde van de organisatie bij ‘exit’, hoe hoger de verkoopwaarde hoe hoger de mogelijke boekwinst. Gedurende de investeringsperiode oefent de PE-partij invloed uit op het beleid van de onderneming, zowel door haar positie als aandeelhouder en in de meeste gevallen ook door het sluiten van een investeringsovereenkomst met het bedrijf waarin ze participeren, bijvoorbeeld een zorginstelling. Er zijn verschillende manieren waarop PE-partijen sturen op het behalen van rendement. Doorgaans richten ze zich op het verhogen van de organisatiewaarde door het herinrichten van bedrijfsprocessen, het efficiënter maken van de operationele bedrijfsvoering en het vergroten van de schaal van bedrijfsactiviteiten. |
Zet de EY-opmerking uit bovenstaand kader “Er zijn verschillende manieren waarop PE-partijen sturen op het behalen van rendement” nu eens af tegen de 11 vermelde verdienmodellen in de commerciële (ouderen)zorg (De Groene, 5 april 2023) en eenieder mag zelf conclusies trekken.
Kortom, het blijft bij deze EY-uitkomst gissen wat (wel) de impact is van specifiek commerciële verpleeghuiszorg op kwaliteit, toegankelijkheid en betaalbaarheid. Voorlopig heeft zowel het ministerie als de Zorgautoriteit (basis) zich positief uitgelaten over PE in de zorg.
Ondersteuning: zorgzame buurten en ‘reablement’
Het is begrijpelijk dat bij tekort aan budget, personeel, woningen en verpleegzorgplekken er burgerinitiatieven komen vanuit de bevolking. Waarbij burenhulp welkom is (hier), maar mantelzorg niet geheel kan vervangen (hier). En waarbij professionele hulp op indicatie nodig blijft. De ingrediënten van een zorgzame buurt zijn menselijke maat, een sociaal netwerk, de inzet van vrijwilligers en zorg niet over burgers maar dóór burgers.
Bij “reablement” (Zorgvisie, 4 april 2024) stellen zorgverleners vier vragen aan ouderen: Wat is belangrijk in uw leven? Wat kunt u nog zelf? Wat wilt u nog leren? Waarbij hebt u onze hulp nodig? Ofwel, zoals emeritus-hoogleraar Rudi Westendorp het samenvat, maak de burger meester van zijn eigen leven. Neem niet over wat mensen zelf nog kunnen, help hulpvragers te herwinnen wat ze niet meer kunnen, ook al hebben ze dementie, en bedenk samen een oplossing voor wat overblijft.
Deze persoonsgerichte benadering is zinvol, maar zoals het artikel zelf ook al meldt, niet nieuw. Dezelfde aanpak lees ik bv. terug bij de Buurtzorgfilosofie met betrekking tot wijkverpleging (blog), maar de aanpak is ook bij huisartsenzorg al langer leidend (blog, 2017).
Waarbij we ons wel moeten realiseren dat bij de hier te bespreken groep ouderen er een 24-uurs zorgafhankelijkheid bestaat. Met noodzakelijke ondersteuning: fysiek aanwezig óf in nabijheid aanwezig!
Tot slot
Ook de afgelopen week meldt de minister in de Tweede Kamer nogmaals private investeerders in de zorg niet te willen weren. Waarbij er ook geen “juridische grondslag” zou zijn voor een verbod. De minister zal steun voelen bij de uitkomst van het rapport van EY-consulting (NRC, 18 april 2024 + Volkskrant, 20 april 2024).
Maar schijn bedriegt. Een praktijkhoudend huisarts geeft in het eerste kader vandaag een inkijk hoe het er nu op de werkvloer aan toe gaat. Zijn slot: “Onze minister is niet goed geïnformeerd over de praktijk van de Wlz-zorg. De realiteit is al verder ontspoord dan de overheid, zorgverzekeraars, de Inspectie en de ouderen hadden kunnen bedenken.”
Deze 2 zinnen geven stof tot nadenken. Voor de huisartsenzorg voor de meest kwetsbare burgers zijn twee uitwegen gegeven ter voorkoming van verdere ontsporing. Samengevat, allereerst tekstaanpassingen van herziende contracten 2025 en leidraden, alsmede als tweede uitweg het wetmatig aan laten sturen op éérdere toetsing door IGJ van medische zorg binnen een kleinschalige woonzorgvoorziening (blog). Te regelen vóórdat een vergunning wordt afgegeven in het kader van de Wet toetreding zorgaanbieders (Wtza).
Eerdere blogs over ouderenzorg en Wlz
24.07.2017: Verpleeghuizen (over personele tekorten, het Manifest en Kwaliteitskader)
31.07.2017: Wat worden bij verpleeghuizen de vervolgstappen in beleid? (…een kostenonderzoek!)
18.09.2017: Politiek let niet op bij implementatie kwaliteitsrichtlijn in verpleeghuizen (verrassing)
04.08.2017: Ouderenzorg: te veel beleid, te weinig financiering (meer papier, dan budget)
15.09.2017: Ook de bekostiging van extramurale ouderenzorg is maatwerk (uitrekenen dus)
06.12.2017: Mate van beschikbaarheid zorgverleners kleurt uitvoering van zorg (roeien en riemen)
12.12.2017: Zorgval in de ouderenzorg (een terugval in zorgtoewijzing, ná een Wlz-zorgprofiel)
22.01.2018: Niet alles kan thuis (Wet zorg en dwang, onder andere ten behoeve van dementerenden)
05.02.2018: Praktijkondersteuning huisartsenzorg is onmisbaar (ja, ook bij ouderenzorg)
12.02.2018: Discussie over investeringen in verpleeghuiszorg (beïnvloeding VWS v/h kostenonderzoek?)
14.02.2018: Er zijn (blijkbaar) twee soorten kostenonderzoeken (huisarts/Wlz)
19.02.2018: De moeizame start van het eerstelijnsverblijf (NB: ELV-bed per 2017 in basispakket)
11.06.2018: Ouderenzorg thuis in 2018: een update (Pact, ELV, casemanager, afwentelgedrag)
05.07.2018: De moeizame doorstart van het eerstelijnsverblijf (NB: ELV-bed per 2017 in basispakket)
08.09.2018: Inzicht in toekomstige ouderenzorg: meer ouderen, meer kosten
17.09.2018: Actiepunten ter voorkoming zorgval bekend, nu de aanpak (overbruggingszorg, EKT)
18.09.2018: De huisarts en de Wet langdurige zorg (sectoren, met behandeling, bijdrage, ANW)
27.10.2018: Zelfs de voortgang van het eerstelijnsverblijf verloopt moeizaam (NB: ELV-bed…)
15.01.2019: Ouderenzorg thuis en de Wet langdurige zorg
22.01.2019: Variabelen bij capaciteit huisartsenzorg bijtijds agenderen
30.01.2019: Casemanagement bij dementie (nu verpleegkundige, basispakket, weinig ingezet)
01.02.2019: Schaarste personeel bedreigt zorg (instroom, maar ook veel uitstroom)
06.02.2019: Minister: “kwaliteitskader geldt ook voor kleinschalige woonzorgvoorziening”
09.02.2019: De race tussen wonen en zorg (scheiden wonen en zorg, te kort aantal seniorwoning)
13.02.2019: Cliëntondersteuning: graag onafhankelijk en gratis (in wet: recht! Wlz en Wmo))
16.02.2019: Het wisselen van huisarts nader bekeken (ps: kwetsbare ouderen + Wlz)
21.02.2019: Term passende ouderenzorg blijkt toch verwarrend te zijn (kwetsbaren zijn allang bekend)
19.03.2019: Wachten op het wegwerken van wachtlijsten (treeknormen, zorgplicht, basispakket)
21.03.2019: Veranderingen medische zorg in kleinschalige woonzorgvoorziening (1): Wzd
23.03.2019: Veranderingen medische zorg in kleinschalige woonzorgvoorziening (2): financiën
26.03.2019: Veranderingen medische zorg in kleinschalige woonzorgvoorziening (3): team
25.04.2019: Uitstel ruimere integrale financiering binnen de Wet langdurige zorg (te duur)
08.05.2019: Mag aantal uren verpleging in palliatieve setting worden gemaximeerd? (1) (nee)
03.07.2019: Mag aantal uren verpleging in palliatieve setting worden gemaximeerd? (2) (nee)
06.07.2019: Geen ruimere indicatie voor tarief intensieve zorg bij een Wlz-zorgprofiel (alleen VV)
09.07.2019: Slechts deel huisartsenposten beloont huisarts voor extra ANW-werk in Wlz (32%)
11.07.2019: Wordt onvrijwillige zorg (Wzd) straks wel vrijwillig gegeven?? (3 functies ingevuld?)
15.07.2019: Checklist bij huisartsenzorg en Wlz: acht vragen (puntenlijst alvorens inschrijving)
26.08.2019: Wlz ook voor permanent zorgintensieve GGZ-problematiek
06.09.2019: Wlz-indicatie mét behandeling en ANW-spoedzorg: des huisarts? (maar geen plicht)
26.09.2019: Stuwmeer van wachtenden met Wlz-indicatie (nog) niet op juiste plek (300.882)
28.09.2019: Wet zorg en dwang na jaren van discussie nu wel heel dichtbij (per 2020, functies?)
09.10.2019: SO en AVG, welkom in de Zorgverzekeringswet (per 2020, maar wel na verwijzing)
17.10.2019: De consequenties van wachten op plek in verpleeghuis (totaal 16.382)
01.11.2019: Medische zorg verstandelijk gehandicapten onder druk: wie is verantwoordelijk?
08.11.2019: Gezocht: een bed voor verblijf, onderzoek of herstel (ELV, GRZ, verpl.huis, zkhs, respijt)
02.01.2020: Financiële staat: vraag/antwoord (12) (ELV-bed, oorzaken tekort, wachten verpleeghuis)
14.01.2020: Intramuraal beddentekort geeft extramuraal het ongemak (tekort verpleeghuisbed)
20.01.2020: Thuiswonende ouderen op weg naar hun zorg in 2030 (rapport Oud en zelfstandig 2030)
29.05.2020: Randvoorwaarden zorg voor mensen met beperking concreter beschrijven (Wlz)
03.06.2020: Randvoorwaarden bij Wlz-zorg: vraag/antwoord bij het convenant (wlz en huisarts)
16.06.2020: Consequenties toename extramuraal gegeven Wlz-zorg: voor cliënt (1) (wachtenden)
18.06.2020: Consequenties toename extramuraal gegeven Wlz-zorg: voor HA en SO (2) (2 bronnen)
28.08.2020: Verpleeghuiscapaciteit: aanbod blijft achter bij vraag. Wat nu? (extramurale gevolgen)
17.09.2020: Bekostiging passende zorg in beweging: de verpleeghuiszorg (3) (te laag aanbod)
21.09.2020: Bekostiging passende zorg in beweging: de wijkverpleging (4) (cliëntprofiel versus uurtarief)
09.11.2020: Convenant medische zorg gehandicapten: nu de randvoorwaarden (kennis + contract)
16.11.2021: Medisch generalistische basiszorg is bij Wlz niet automatisch huisartsenzorg
19.01.2022: Wat gaat radicale verandering van ouderenzorg eigenlijk inhouden? (start Rutte IV)
13.03.2022: Reflectie op speerpunten zorgkoers kabinet Rutte IV (1) (ouderenzorg = speerpunt 3)
15.03.2022: Reflectie op speerpunten zorgkoers kabinet Rutte IV (2) (personeelstekort = speerpunt 8)
17.05.2022: Opnieuw staat aanpak personele tekorten in zorg in de picture (TAZ:110.000/Gupta)
13.09.2022: Huisartsen en wijkverpleging wijzen huidig zorgakkoord af (ANW/MTVP-garanties)
06.10.2022: Wie is verantwoordelijk bij taakafbakening Wlz-zorg? (Brief NZa/JGJ ivm zorgstagnatie)
07.12.2022: Zorg kwetsbare ouderen in de knel: qua beleid, qua uitvoering (1) (Rutte IV + IZA/huisvesting)
21.12.2022: Zorg kwetsbare ouderen in de knel: qua beleid, qua uitvoering (2) (Wlz/kleinschalig)
17.03.2023: Over personele tekorten en het daardoor niet krijgen van zorg (2 mln.burgers!)
23.03.2023: Ouderenzorg: hindernissen overgang kwaliteitskader naar kwaliteitskompas (Wlz)
18.04.2023: Zware verantwoordelijkheid voor regionale organisatie bij ouderenzorg (KWO-Wlz)
26.06.2023: Wlz-ouderenzorg bekeken door ministeriële bril (antw. minister blog op verzoek Kamercie.)
29.09.2023: Zorg voor kwetsbare ouderen: wie wat waar wanneer waarom en hoe (€+pers.+woon)
25.03.2024: Kritiek Buurtzorg op beoogde nieuwe bekostiging wijkverpleging (géén cliëntprofielen)
16.04.2024: Naast zorgverleners ook wetgever, toezichthouder, inkoper aan zet bij invulling medische Wlz-zorg
