Dit wordt de week van beschouwing van de op diverse plaatsten in het land ontstane kloof tussen vraag en aanbod van huisartsenzorg. In deze vervolgblog over de aanpak van de disbalans wordt stilgestaan bij elk genoemd probleemthema uit de vorige blog.
Alvorens dat te doen, komen eerst de harde data uit het Nivel-onderzoek aan de orde: “Cijfers uit de registratie van huisartsen – een update van de werkzaamheidscijfers voor 2018 en 2019” (17 augustus 2020). Informatie in onderstaande tabellen 1 en 2 komen uit deze registratie.
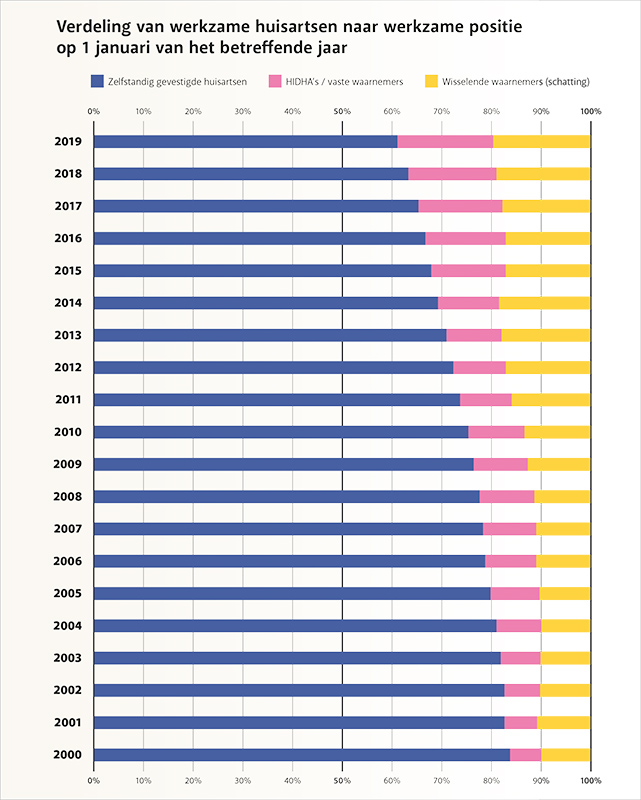
Tabel 1: Aantal werkzame huisartsen naar werkzame positie op 1 januari betreffende jaar
|
Jaar |
Zelfstandig gevestigd huisarts (A) |
Hidha/vaste wnr. (B) |
A + B |
Wisselende waarnemers (C) |
A + B + C (100%) |
|
2000 |
7.221 (=83,7%) |
548 (=6,4%) |
7.769 |
857 (= 9,9%) |
8.626 |
|
2010 |
7.823 (=75,2%) |
1.181 (=11,4%) |
9.004 |
1.393 (=13,4%) |
10.397 |
|
2017 |
7.931 (=65,4%) |
2.024 (=16,7%) |
9.955 |
2.172 (=17,9%) |
12.127 |
|
2018 |
7.860 (=63,1%) |
2.238 (=18,0%) |
10.099 |
2.348 (=18,9%) |
12.447 |
|
2019 |
7.784 (=61,0%) |
2.458 (=19,3%) |
10.242 |
2.524 (=19,8%) |
12.766 |
Tabel 1 schetst een duidelijk beeld van een relatieve afname van het aantal zelfstandig gevestigde huisartsen (groep A) en een absolute en relatieve toename van het aantal Hidha’s en vaste waarnemers (groep B) én de groep wisselende waarnemers (groep C).
Tabel 2: conclusies Nivel uit update van deze werkzaamheidscijfers voor 2018 en 2019
|
· Elk peiljaar van Nivel neemt het aantal werkzame huisartsen in Nederland toe · Over de periode 2000-2019 bedroeg deze toename 48%. Per jaar was de stijging geleidelijk en steeds rond de 2%. Deze trend loopt parallel met het aantal huisartsen dat bij de RGS geregistreerd is. · Het percentage geregistreerde huisartsen dat volgens de Nivel-registratie in Nederland werkzaam is, ligt de laatste jaren onveranderlijk op 93%. Eerder meldde het Nivel dat 900 personen gerechtigd zijn om als huisarts te werken, maar dat niet doen. · Was in 2000 bijna 10% wisselend waarnemer, in 2019 is dat afgerond 20%. · Het aandeel ‘regulier gevestigde huisartsen’ is daarmee afgenomen van 90% naar 80%, wat geheel veroorzaakt wordt door een dalend aandeel zelfstandig gevestigde huisartsen. Deze groep nam af van 84% in 2000 naar 61% in 2019. · Het aandeel vrouwen in de werkzame huisartspopulatie blijft stijgen, maar deze trend vlakt af. Was in 2005 nog 33% van de werkzame huisartsen vrouw, in 2015 werkten voor het eerst evenveel (50%) vrouwen als mannen als huisarts. In deze periode 2005-2015 steeg het percentage vrouwen met 5,2% per jaar, maar vanaf 2015 is die stijging 3,2% per jaar. In 2019 is het percentage vrouwen onder de werkzame huisartsen 58%. · In een eerdere publicaties over de periode 2007-2016 is te zien dat de capaciteit aan huisartsen uitgedrukt in fulltime equivalenten (FTE) met de jaren minder snel is toegenomen dan het aantal werkzame personen, vanwege het toenemend aantal parttime werkende huisartsen. Ook deze trend is afgevlakt, omdat ook de toename van huisartsen dat parttime werkt de laatste jaren stabiliseert. · De netto werkzaamheid daalt minimaal, van 0,76 FTE in 2015 naar 0,75 in 2017. Tijdsbestedingsonderzoek onder een representatieve groep huisartsen laat ook een lichte daling zien: van 0,77 FTE in 2013 naar 0,74 in 2018. · Volgens dat tijdsbestedingsonderzoek daalde tussen 2013 en 2018 de netto werkzaamheid van mannen van 0,83 naar 0,79 FTE, terwijl die van vrouwen constant bleef op 0,71 FTE. · Conclusie: De in totaal 12.766 huisartsen die op 1/1/2019 in Nederland werkzaam waren, werkten gezamenlijk 9.496 FTE (0,74 FTE per huisarts). Ter vergelijking (in stappen van 3 jaar), eerder was dit 8.809 FTE in 2016 (0,74 FTE per huisarts), 8.280 FTE in 2013 (0,75 FTE per huisarts) en 7.353 FTE in 2010 (0,70 FTE per huisarts). |
Te zien is dat 2370 huisartsen (+23%) de beschikbare capaciteit vergrootten met 2143 FTE (+29%). Verder is er een forse absolute toename is van het aantal huisartsen, ook in vergelijk met groei van de bevolking, met relatief meer deeltijdwerkers, minder zelfstandige gevestigde huisartsen en meer Hidha’s en waarnemers.
Wat is de relatie tussen FTE en het aantal gewerkte uren?
De relatie tussen FTE en gewerkte uren is te lezen in het laatste het Capaciteitsplan 2021-2024, deelrapport 2, pg. 2: Citaat: “Per 1 januari 2019 zijn er 13.710 geregistreerde huisartsen. Van hen zijn ongeveer 12.766 (ruim 93%) werkzaam voor gemiddeld 0,74 fte (ongeveer 45 uur per week). Herhaling van tijdsbestedingsonderzoek wijst uit dat huisartsen in de afgelopen jaren juist meer uren zijn gaan werken per fte. Eén fte staat inmiddels voor bijna 60 uur per week. Deze extra uren worden met name besteed aan niet-patiëntgebonden taken. De administratieve lastendruk is gestegen, wat de efficiëntie van huisartsen negatief beïnvloedt”.
Tussen enerzijds de urenberekening van de NZa voor de bekostiging van huisartsenzorg én anderzijds voor inschatting noodzakelijke FTE van het Capaciteitsorgaan zit dus een verschil van 20 uur per week. Met de vervolgvraag aan de NZa en de beroepsgroep of zij dit voor de toekomst ook niet erg onlogisch vinden..?
Eerder onderzoek naar het carrièrepad van jonge huisartsen
Over de vraag waarom jonge huisartsen niet meteen voor het praktijkhouderschap kiezen is reeds veel onderzoek gedaan. Daarbij worden de volgende argumenten genoemd: geen gezonde werk-privébalans, omgevingsfactoren gezin, carrièremogelijkheden, gunstige markt voor waarnemers, veronderstelde onaantrekkelijkheid van het praktijkhouderschap in verband met werkdruk en administratieve lasten. Van de huisartsen in opleiding wenst 95% direct na de opleiding te gaan werken als waarnemer (84%) of hidha (11%).
Met de enquête “Het gewenste carrièrepad van huisartsen” inventariseerde de LHV eind 2019 de voornaamste drijfveren en wensen van huisartsen voor hoe ze nu werken en dat in de nabije toekomst willen doen. Met als titel: “LHV onderzoekt: hoe wilt ú werken?” Daar kwam uit naar voren (uitkomst) dat een vaste patiëntenpopulatie, de vertrouwensband en de zelfstandigheid binnen een eigen praktijk voor veruit de meeste huisartsen de voorkeursmanier van werken is. In alle leeftijdsfasen geven meer dan 70% van de deelnemers aan binnen 10 jaar als praktijkhouder te willen werken!
Vanuit het werkveld van praktijkhouders wordt met name als redenen van blokkade om tot het praktijkhouderschap te komen, genoemd de chronische onderfinanciering van de basiszorg (eens, AM), zoals zichtbaar in de vergoeding van de huisvesting (eens, AM), de “muur” van werkinstructies (blog) en de koppeling door notabene een rechter, dus niet de huisartsen, van de ANW-plicht aan de declaratie van het inschrijftarief. Met als gevolg dat verantwoordelijkheden voor spoedzorg in deze ANW-uren niet in gelijke mate (blog uit 2017) op alle 12.766 huisartsenschouders rust. Een omissie die ook (nog) niet geregeld is na vaststellen van de nieuwe Toekomstvisie per januari 2019.
Het borgen van patiëntenzorg: continuïteit of discontinuïteit?
Het percentage wisselende waarnemers (groep C) is in 20 jaar tijd verdubbeld (Tabel 1), van 10% in 2000 naar 20% nu. Is dat erg?
De hoofdredacteur van Huisarts & Wetenschap zegt daarover (citaat, januari 2021): “Is dat erg? Jazeker! Er is voldoende wetenschappelijk bewijs dat continuïteit onder andere zorgt voor minder sterfte. Dat realiseren huisartsen zich ook, zoals blijkt uit de enquêtes over kernwaarden en -taken. Ruim 80% vindt dat patiënten een langdurige relatie moeten kunnen opbouwen met 1 of 2 vaste huisartsen en dat deze zich meerjarig moeten verbinden aan een eigen patiëntenpopulatie. We zien in dat continuïteit ons unique selling point is binnen de hedendaagse geneeskunde met haar eindeloze mogelijkheden.” (Einde citaat).
Overigens vult groep B inmiddels óók 20% van het aantal werkzame huisartsen in. Deze groep B kan, net als de praktijkhouders uit groep A, wel degelijk bijdragen aan (een deel van de) continuïteit van zorg zoals is afgesproken in de Toekomstvisie.
De bedreiging van continuïteit van huisartsenzorg zit bij deze groep B veel eerder in de uitkomst straks (nieuw kabinet?) van uitvoering en handhaving van de wet DBA (Deregulering Beoordeling Arbeidsrelatie). Er is voor de zelfstandige waarnemers uit groep B rechtsonzekerheid ten aanzien van een herziening van de arbeidsrelatie, de eventuele gezagsrelatie met de praktijkhouder, de duur van de overeengekomen arbeidsovereenkomst en het mogelijke wegvallen van fiscale ondernemersfaciliteiten.
Een tweede en nog groter risico ten aanzien van het borgen van continuïteit is het op steeds grotere schaal overnemen van huisartspraktijken door juist niet-huisartsen (blog). Wat vindt de beroepsgroep daar eigenlijk van?
Als derde risico voor de continuïteit wil ik noemen de (voor mij) onduidelijke grens tussen taakherschikking en subspecialisatie als enerzijds ondersteuning voor de praktijk en anderzijds als belasting. Anders gezegd: wanneer bij welke inzet (HA-PH, HA-hidha, HA-zzp, DA, PO-S, PO-GGZ, PO-jeugd, PM, PVH, VS, VS-GGZ, PA, SOH, TOH, anios) wordt een lust een last?
Probleemthema’s en knelpunten bij disbalans vraag en aanbod
Worden de probleemthema’s en knelpunten van het plan van aanpak en het Nivel-onderzoek samengevoegd, dan ontstaat in onderstaande het volgende overzicht.
Aanpak: vervolg op onderzoek Balans in vraag en aanbod (VWS en LHV, 17 april 2019)
|
Plan van aanpak (10 thema’s) |
Beeld + ondersteuning bij 28 regio’s |
|
1. Voldoende capaciteit opleiding |
|
|
2. Beleid binnen de opleiding |
|
|
3. Waarnemersmarkt en ANW-zorg |
|
|
4. Taakherschikking |
|
|
5. Samenwerken in een netwerk |
|
|
6. Administratieve lasten verlagen |
|
|
7. Mogelijkheden eHealth toepassen |
|
|
8. Verbeteren regionale dekking huisartsen |
|
|
9. Beinvloeden zorgvraag |
|
|
10. Verkleinen praktijkgrootte |
|
En Top 5 van knelpunten (Nivel, 22 december 2020, pg.9)
- Zelfstandig gevestigde huisartsen ervaren een hoge werkdruk (82%)
- Eens: de noodzakelijke werkzaamheden komen niet af in de reguliere werktijd (69%)
- Doktersassistenten ervaren een hoge werkdruk (66%)
- Eens: bij ziekte van collega’s is er meteen een groot probleem (57%)
- Huisarts heeft grote problemen waarnemers te vinden (56%)
Nadere beschouwing van probleemthema’s
In onderstaande beschouwing worden alle 10 thema’s een voor een nagelopen en becommentarieerd vanuit de actualiteit. In de Rebel-enquête (Rebel, pg.12) konden de deelnemers ook nog een 11e knelpuntthema benoemen. Daarbij was het ‘aantrekkelijk positioneren’ van de regio voor nieuwe huisartsen het vaakst genoemde item.
Op al deze thema’s was ik al eerder ingegaan in deze blog (22 november 2019, punt 8), inclusief de ‘simpele vragen’ die de zorgverzekeraar namens de premiebetalende burgers ten behoeve van zorgcontinuering, passend bij hun zorgplicht, in de regio gewoon hardop kan stellen. Toch?
Met het oog op de actualiteit (Nivel/Rebel) ga ik nu, dus ruim één jaar later, opnieuw in op al deze afzonderlijke 10 thema’s.
***Thema: voldoende capaciteit opleiding
Tijdens het Begrotingsdebat in december 2020 zijn er twintig extra opleidingsplekken toegezegd voor de huisartsenzorg. Dat brengt de opleidingscapaciteit op 820 per jaar.
In april 2020 heeft het Capaciteitsorgaan geadviseerd om het aantal opleidingsplekken voor huisartsen flink te verhogen: voor de periode 2021-2024 minimaal 863 en maximaal 978 opleidingsplekken (met de voorkeur voor een jaarlijkse instroom van 921).
Zorgen voor voldoende opleidingsplaatsen is een centraal te regelen zaak. Dat een deel van de opleiding ook in de periferie en probleemregio’s kan plaatsvinden ten behoeve van latere vestiging juist in deze regio (factsheet!) is een goede ontwikkeling. Daarnaast zal voor het opheffen van de disbalans een (regionaal) spreidingsbeleid moeten starten.
***Thema: beleid binnen de opleiding
In het Plan van aanpak (17 april 2019) staat dat er binnen de huisartsenopleiding meer aandacht moet komen voor competentie-ontwikkeling op het terrein praktijkvoering en managementvaardigheden voor huisartsen en meer aandacht voor praktijkhouderschap en het ‘ondernemen’. Een aloude discussie die ook al begin deze eeuw werd gevoerd (ik ben zelf een voormalig opleider) en die recent ook in Medisch Contact (29 oktober 2020) weer veel aandacht kreeg.
De kritiek in dat MC-artikel (citaat): “De huisartsenopleiding besteedt niet genoeg aandacht aan de bedrijfsmatige kant van de praktijkvoering. Bovendien wordt een uniform type huisarts opgeleid. Tijd voor herziening!”
Zorgen voor een andere opleiding tot huisarts, qua inhoud en beleid, is blijkbaar een taai te behandelen onderwerp, maar wel een 100% centraal te regelen thema. Als wordt gestreefd naar meer zelfstandig gevestigde huisartsen, dan zullen juist ook de daarbij passende competenties (meer) aandacht moeten krijgen (“ZINVOL”).
***Thema: waarnemersmarkt en ANW-zorg
Ja, er is een waarnemersmarkt (Tabel 1, kolom 3 en 5). En ja, bij de ANW-uitvoeringsplicht gelden voor praktijkhouders en waarnemers andere spelregels. En ja, dit draagt in negatieve zin bij aan het aantrekkelijk maken van een eigen praktijk. Niet voor niets is dit onderwerp ook opgenomen in mijn eerdere blog “acute zorg door huisartsen: 10 niet uitstelbare spoedzaken” (1 oktober 2019).
Het grootste probleem wat eerst opgelost moet worden is het loslaten van de onterechte koppeling van de ANW-plicht aan het declareren van het inschrijftarief. Bij oprichting van de HDS in 2002 zijn immers in financiële zin de wegen van de dagzorg en ANW-zorg gescheiden (blog, 2 augustus 2019). Met ook financiële bijdragen van de praktijkhoudende huisartsen zélf.
Wáárom dan deze koppeling opnieuw rechtsgeldig laten verklaren en zelfs opnemen in de jaarlijkse Beleidsregel, artikel 5.2.1?
Hoewel er ook op regionaal niveau gezocht wordt naar oplossingen om de ANW-werkdruk voor huisartsen te verlichten, zijn de spelregels voor elke HDS gelijk en centraal afgesteld (blog) en vermeld in de Beleidsregel huisartsendienstenstructuur van de Zorgautoriteit.
De beroepsgroep zal dit probleem zelf moeten oplossen en voor een nieuwe organisatie (blog) van acute zorg zullen de spelregels centraal worden afgestemd en geregeld, verwacht ik, met een perifere uitvoering (11 x in een ROAZ).
***Thema: taakherschikking
Citaat uit de vorige blog (11.01.2021): “Kijkend naar de functies en de capaciteitsverdeling daarvan in een gemiddelde huisartsenpraktijk dan blijkt dat doktersassistenten (38%) en huisartsen (35%) hierin het grootste aandeel hebben. Het overige aandeel wordt geleverd door POH-S (14%), de POH GGZ (7%) en de praktijkmanager (3%). Verpleegkundig specialisten en physician assistants hebben nog een kleiner aandeel van de capaciteit.”
De vraag die ik hier wil opwerpen is, wat nu de koers is? Natuurlijk zullen op regionaal niveau vele initiatieven ontstaan om meer ondersteuning in te zetten.
De huidige situatie in “Balans in vraag en aanbod huisartsenzorg” (21 december 2018, zie plaatje pg.20) is dat “opvalt dat voor vrijwel alle regio’s de afwijking in functiesamenstelling ten opzichte van het landelijk gemiddelde gering is” (citaat pg 21). Is dit dan een centraal probleem of een regionaal op te lossen probleem? Zegt u het maar…
Bij de tweede vraag bedien ik mij ook maar even van gehanteerd jargon: wat houdt nu precies het optimaliseren van de personeels-, functie- en competentiemix in bij het organiseren van huisartsenzorg in een moderne praktijk? Al sinds 2009 houdt een landelijke Stuurgroep Taakherschikking Eerstelijn, met ook een kenniscentrum, zich bezig met deze materie.
De simpele vraag is primair: wélke huisartstaken zijn te herschikken, wélke niet, rekening houdend met artikel 10a van de Zorgverzekeringswet?
De kwestie van een bekostiging, van welke functionaris dan ook, is altijd taakvolgend en transparant (blog).
***Thema: samenwerking in een netwerk
Niet voor elke zorgvraag is een netwerk nodig (gelukkig). Maar wanneer wel samenwerking nodig is, is een bestaand netwerk waarbinnen veilig gecommuniceerd kan worden met andere zorgverleners een must. Dat kan binnen de eerste en tweede lijn, via wijk (blog/info) of regio (blog). Bestaande samenwerkingsvormen en netwerkstructuren (bv.), ook met het sociale domein, kunnen zo een bijdrage leveren aan het oplossen van de beschreven disbalans. Waar goed wordt samengewerkt op basis van inhoud, is het naast aangetoonde meerwaarde ook nog leuker werken.
***Thema: administratieve lasten verlagen
Wat betreft reductie administratieve lasten worden te weinig vorderingen gemaakt. Uit een voortgangsbrief (VWS, 14 december 2020) blijkt dat huisartsen zelf het rapportcijfer ten aanzien van ervaren regeldruk hebben verlaagd naar een 7,1. En dat de tijdsbesteding administratief werk in 2020 ten opzichte van 2019 met 1,7% is gestegen naar 29,9%.
Aanpak van kernproblemen van meetdwang en meetdrang, het juist daar ontregelen waar je regels afspreekt, lessen van schrapsessies en het bij elke nieuwe regel verplicht afschalen van vier andere bestaande regels, biedt mogelijk een uitkomst. Centraal en regionaal.
***Thema: mogelijkheden eHealth toepassen
Digitale zorgverlening gaat sowieso toenemen omdat digitalisering van de maatschappij zal toenemen. Dus zal ook eHealth toenemen. Huisartspraktijken met heel veel digitale zorg zijn er al (Amsterdam/Apeldoorn).
Op 1 juli 2020 is een onderdeel van Wet aanvullende bepaling verwerking persoonsgegevens in de zorg (Wabvpz) in werking getreden. Dit onderdeel geeft patiënten het recht op elektronische inzage in het dossier dat elke zorgverlener van hen bijhoudt.
Huisartsen en VWS gaan onderzoeken wat de meerwaarde is van digitale zorgverlening (1 juli 2020).
Overigens zijn er nog genoeg obstakels te nemen: elektronische gegevensuitwisseling in de zorg, bij EPD-overdracht van medische gegevens bij het veranderen van huisarts, het voorkomen van onrechtmatige toestemmingen in het LSP, HIS-versnippering, wildgroei aan gezondheidsapps zonder keurmerk, de ‘diagnose’ techno-optimisme (zonder ICPC-code) en problemen beveiliging en verzekering bij cybersecurity.
Bij dit fraaie implementatieplan eHealth ontbreken kostencalculatie en inzicht in vergoeding.
De vraag is niet of meer digitalisering nodig is, maar of hier een centrale ICT-basisinfrastructuur wenselijk is versus een regionale ICT-structuur. Als die vervolgens niet of moeilijk communiceert met de structuur van andere regio’s, dan…?
*** Thema: verbeteren regionale dekking huisartsen
Wat kan bijdragen aan het terugdringen van tekorten in de regio waar de knelpunten rond de balans tussen vraag en aanbod in de huisartsenzorg spelen, is een spreidings- en vestigingsbeleid. Huisartsenzorg zit voor de burger in de basisverzekering en dat betekent volgens “de zorgplicht: handvatten voor zorgverzekeraars” (NZa, 27 oktober 2020) dat de zorgverzekeraar met inkoop van de juiste (huisartsen)zorg op de juiste (regio)plek een resultaatverplichting heeft naar zijn verzekerden (blog, 14 december 2020).
Deze zorgplicht van verzekeraars geldt dus altijd bij dreigende discontinuïteit.
Binnen de bekostiging ten behoeve van “resultaatbeloning stimulering huisartsenzorg in krimpregio’s” vanuit segment 3 van de reguliere huisartsenbekostiging (Artikel 7.2.1) is daar ook enige financiële ruimte voor.
Verder zijn wethouders en gemeenten aan zet om een gunstig vestigingsbeleid voor zorgverleners te creëren. Het is voor een gemeente geen reclame met in wijken afwezige zorgverleners. Een eerste goede stap is, zoals gebeurd, het laten plaatsvinden van een deel van de huisartsenopleiding juist in deze regio. Een tweede goede stap is de samenwerking tussen ZN en de VNG met een gezamenlijke inzet voor goede zorg.
Een regionale dekking kan het beste worden geregeld met regionale partners, met voor financiering gebruik makend van voor dit doel centraal opgestelde NZa-spelregels (blog).
***Thema: beïnvloeden zorgvraag
De zorgvraag beïnvloeden betekent dat de huisarts alleen die zorg verleent die bij een huisarts terecht hoort te komen. Met inachtneming van de afgesproken kerntaken en kernwaarden.
Dit betekent helpen bij goede nuldelijnszorg (blog/blog) en opzetten van een e-community (blog).
Dat betekent verder op de huisartsenpost alleen het werk van een spoedmelding U1 en U2 uitvoeren (blog). Of dat betekent nachtdiensten ontkoppelen van 24/7-plicht om zo overdag voor de eigen patiënten (wel) zélf beschikbaar te zijn.
Maar het betekent ook dat zorginkopers, ministerie en toezichthouders open moeten staan voor de feiten bij “het stil drama” en/of bij “het zorgalarmisme” en/of via het uitpakken van “het kerstpakket” en/of het aanwijzen van “het juiste bed” etc.
Niet blijven beloven en dan afschuiven naar de regio, maar centraal oppakken… en regelen!
***Thema: verkleinen praktijkgrootte
In 2019 was de conclusie dat de nieuwe normpraktijk 1800 moest worden. Hiermee zou de huisarts, zo werd gezegd, weer meer tot de kern van het vak komen, wat het beroep aantrekkelijker zou maken. Praktijkverkleining zou kunnen leiden tot minder doorverwijzingen, minder medicatiegebruik, meer tijd voor een “goed gesprek”, meer mogelijkheid tot het doen van kleine ingrepen. Kortom, allemaal voordelen. Maar is dit ook háálbaar?
Impact van praktijkverkleining
|
• Budget 2021: €4.129 mln. (3.426 huisarts + 703 MDZ) • d.i. inclusief ANW en ketenzorg/MDZ • 17,2mln/2095 = 8210 praktijkhouders • 17,2mln/1800 = 9556 praktijkhouders • Extra nodig: 1346 praktijkhouders • 9556/8210 = factor 1,16 • 1,16 x €4.129 = €4.790 mln. nodig • Dat wel bij uitgangspunt/wens van gelijke kosten/inkomen per praktijk • Extra nodig: €666 mln. • Of het alternatief, tóch met minder met minder kosten/inkomen? |
Voor praktijkverkleining van de normpraktijk van 2095 naar 1800 zijn dus nodig méér praktijkhouders, een hoger budget en een regionale spreiding. Met nadien de vraag of een lagere rekennorm ook daadwerkelijk leidt tot kleinere praktijken?
Waarbij het opgelegd verkleinen van de praktijk immers kan conflicteren met de ACM-regels en de keuzevrijheid van de burger.
Het zullen de relevante partijen zijn die hier belangrijke besluiten wel/niet gaan nemen. Uiteraard niet via een regionale oplossing in segment 3 met een welwillende individuele verzekeraar voor een individuele praktijk, maar dit soort maatregelen bij praktijkverkleining kunnen alleen centraal (kabinet/NZa) structureel worden geregeld.
Verder, als daadwerkelijk méér zelfstandige praktijken gewenst zijn als oplossing, is een financiële investering een absolute noodzaak. Helaas is de opmerking uit het rapport dat “uit onderzoek blijkt dat er weinig bewijs is dat deze beleidsoptie an sich effect zal hebben” (pg.13) niet voorzien van een bronvermelding…Niet een heel sterk argument (dan).
Tot slot
In het rapport met het plan van aanpak over herstel van de balans in vraag en aanbod in de huisartsenzorg (17 april 2019) zijn 10 hoofdthema’s benoemd en in bovenstaande stuk voor stuk besproken. Waarbij het numerieke aantal (van opleiding) van huisartsen slechts één van de problemen is. Het is derhalve van groot belang bij 12.766 aanwezige huisartsen niet uitsluitend de focus te richten op instroom via extra opleiding.
In de slotparagraaf van het rapport staat dat de werkdruk voor huisartsen hoog is en dat het nodig is een positief en aantrekkelijker beeld van het huisartsenvak neer te zetten. Dat is op zich niet het probleem, want er zijn immers geen mooiere beroepen.
De inzet en uitkomsten van acties en interventies kunnen voor het herstellen van de balans, met hulp van adviesbureau Rebel en ‘harde getallen’, via regionale en centrale weg, nu zichtbaar worden gemaakt.
Het plan van aanpak begint met het juiste probleem op het juiste adres te agenderen. Deels zal het juiste adres de regio zijn, deels zullen de centrale overheid en de Ledenraden van de beroepsverenigingen als hoogste inspraakorgaan, zo nodig met ingebrachte moties, de plaatsen zijn waar belangrijke knopen moeten worden doorgehakt.
Het is aan de beroepsgroep zélf om, via bestuurlijke akkoorden, de bij taken en visie passende bekostiging en contracten, naast het leveren van input aan onderzoeksbureau Rebel, dit alles nu in goede banen te leiden.
Zeker nu Rebel zelf concludeerde dat huisartsen bij gewenste maatregelen het creëren van draagvlak én het bieden van uitvoeringskracht als het meest urgent ervaren.
Mijn slotzin van deze blog is geleend: er is nog nooit iets groots tot stand gebracht zonder geestdrift (Emerson)
Eerdere blogs over werkzaamheidscijfers huisartsen
13.05.2014: De arbeidstijd is te beïnvloeden (zelf als HA de grens bewaken)
12.05.2017: Steeds meer huisartsen krijgen burn-out door toenemende werkdruk (Movircijfers)
14.07.2017: Praktijkkostenonderzoek huisartsen 2015 door NZa: 20 kanttekeningen
21.07.2017: Vragen/antwoorden over het praktijkkostenonderzoek (maar hoe dan wél?)
27.12.2017: Arbeidstijd (over werktijden van artsen en het toezicht)
19.01.2018: Hoeveel huisartsen zijn er nodig? (voor de toekomst)
23.02.2018: Inzicht in prijs, dan pas uitzicht op een oplossing (is kostprijs “ist” of “soll”?)
05.03.2018: Praktijkverkleining bij huisartsen: de noodzaak (1) (Afferden praktijk 1800)
08.03.2018: Praktijkverkleining bij huisartsen: de randvoorwaarden (2) (559 miljoen nodig)
22.01.2019: Variabelen bij capaciteit huisartsenzorg bijtijds agenderen (over huisartsentekort)
05.05.2019: De vijf ringen van het praktijkhouderschap (waarde, contract, positie, tarief, financiën)
20.07.2019: Méér tijd voor de patiënt: van incidenteel naar structureel (voor huisarts beschikbaar)
24.10.2019: Toelichting bij artikel Medisch Contact: “Geld voor de huisarts ligt op de plank”
18.11.2019: Na wet DBA komt een nieuwe wet voor zzp’ers: het uitgangspunt (1)
20.11.2019: Na wet DBA komt een nieuwe wet voor zzp’ers: de consequenties (2)
22.11.2019: Na wet DBA komt een nieuwe wet voor zzp’ers: belang voor huisartsenzorg (3)
06.01.2020: Financiële staat: vraag/antwoord (14) (tip HA, kosten, inkomen, arbeidstijd onder vergrootglas)
07.01.2020: Richting een toekomstbestendige bekostiging huisartsenzorg (Het 5-stappen model)
27.01.2020: De praktijkkostenvergoeding van de huisarts (de 5 stappen van PKO naar dagtarief)
19.03.2020: Maak het praktijkhouderschap huisarts aantrekkelijker (aantal, bekostiging, spreiding)
17.04.2020: Het wel en wee van de waarnemend huisarts (1) (tijdpad carrière, DBA, kwetsbaar COVID-tijd)
20.04.2020: Het wel en wee van de waarnemend huisarts (2) (het vrije uurtarief beschouwd)
25.04.2020: Huisarts schrijft indringende brief over zorgcontractering 2021(CZ en opgelegde O&I)
02.05.2020: Vergoeding huisvestingskosten in zorgtarieven eerste lijn is te laag (als deelkostenpost)
22.05.2020: Opnieuw onderschrijding budget huisartsenzorg (in 2019: jaarverslag versus begroting en HLA)
24.09.2020: Bekostiging passende zorg in beweging: de huisartsenzorg (5) (5-stappenmodel)
05.11.2020: Bij huisartsenzorg blijkt eigenaarschap praktijk van secundair belang (Quin ACM NZa)
18.11.2020: Herziening arbeidsrelatie praktijkhouder en waarnemend huisarts (over wet DBA)
27.11.2020: Wet toetreding zorgaanbieders stelt eerste lijn onmogelijke eisen (administratie/financieel)
10.12.2020: Financier Thuisarts.nl uit de centrale begroting volksgezondheid (eigen regie)
21.12.2020: Spannend jaar toekomstig (POH-)GGZ-werk in huisartsenpraktijk (register/Wlz/kosten)
11.01.2021: Disbalans vraag en aanbod huisartsenzorg: de aanpak (1)
