Ook voor acute zorg, in en buiten kantoortijden, telt voor beleid het bekende stappenplan met hier 8 stappen (visie – missie – inhoud – organisatie/logistiek – noodzakelijk budget – bekostiging – tarifering – zorgcontract). In deze blog wordt ingegaan op het afstemmen van de bekostiging binnen het netwerk van acute zorg van enerzijds huisartsen en anderzijds medisch-specialisten (MSZ). Huisartsen en medisch specialisten zijn ketenpartners in dit netwerk van acute zorg waar toe ook behoren ambulancezorg, acute GGZ, instellingen voor verpleging, verzorging en thuiszorg en de farmaceutische spoedzorg.
Huisarts/HAP
Al meer dan twee decennia (hier) leveren huisartsen hun acute zorg buiten kantoortijden in huisartsdienststructuren (HDS) via huisartsenspoedposten (HAP).
Er zijn in Nederland voor deze acute huisartsenzorg 52 HDS’en actief met gezamenlijk 103 HAP’s (hier). Acute zorg overdag wordt geleverd en bekostigd via reguliere huisartspraktijken. Gemiddeld werken er 50 medewerkers (18 fte) op een HAP. Bij HAP’s die ‘taakherschikkers’ inzetten, werken er gemiddeld 8. De HBO-taakherschikkers die het meest worden ingezet, zijn verpleegkundig specialisten en physician assistents.
Medisch specialist/SEH
Wat betreft de acute zorg door MSZ zijn 35 wettelijke erkende specialismen, inclusief de per 1-1-2024 als medisch specialist erkende SEH-arts (hier), actief. De meeste acute zorg door MSZ loopt via de spoedeisende eerste hulp (SEH) van een ziekenhuis. In totaal zijn er op dit moment 81 locaties met een basis-SEH. Hiervan zijn 77 locaties 24/7 uur geopend, 4 basis-SEH’s zijn overdag en ’s avonds geopend en zijn ’s nachts gesloten (bron). Inmiddels is 85% van de HAP’s gevestigd op een terrein met een ziekenhuis (met of zonder SEH). Ook de SEH maakt bij uitvoering van taken van hun spoedzorg gebruik van digitale (hier/hier) en personele ondersteuning. Dit laatste via zowel taakherschikking als via taakdelegatie (hier/hier).
In deze eerste blog staat de bekostiging van de acute zorg door huisartsen centraal, in de volgende blog volgt de bekostiging van zorg, na verwijzing door een huisarts, van de acute vervolgzorg binnen de MSZ.
Inhoud/Benchmark/samenwerkingsafspraken
Alvorens in te gaan op de bekostiging (= stap 6) eerst aandacht voor visie (stap 1) en inhoud (stap 3). De voorlopige versie van Toekomstvisie 2035 laat zien dat de beroepsgroep zich nog steeds gezamenlijk verantwoordelijk op wil stellen voor continue spoedeisende huisartsenzorg in de regio (blog). Met aparte vermelding dat dit ook geldt voor de palliatieve zorg (blog). Huisartsen willen spoedeisende zorg waarmaken door intensieve samenwerking met netwerkpartners. Via een geïntegreerde aanpak. En met een optimale gegevensuitwisseling en naadloze informatieoverdracht tussen het vaste huisartsenteam en de huisartsenspoedpost.
Bij de beroepsgroep van huisartsen vragen het uitvoeren van het Actieplan ANW (hier/2022 + enquête/2024) met een gelijkwaardige verdeling van ANW-diensten onder alle huisartsen veel aandacht en inspanning (hier).
Vier huisartsenorganisaties melden recent dat een echt toekomstbestendige spoedzorg alleen mogelijk is bij (hier/hier/hier/hier)…
- Gelijkwaardige deelname van álle huisartsen bij de start van het roosteren
- Gelijkwaardige deelname van alle huisartsen bij het invullen van de restdiensten
- Doorontwikkeling van Spoed = Spoed waarbij de strengere triage in de nachten doorgezet wordt naar meer momenten binnen de ANW
- Samenwerking onder huisartsenposten waardoor er vaker posten (tijdelijk) gesloten kunnen worden
- Samen met elkaar de spelregels bepalen hoe om te gaan met zwangerschap, uitval door ziekte, nachtdiensten voor oudere huisartsen etc.
- Na deze 5 stappen ook de stap te zetten naar een plan voor de toekomst
In gewoon Nederlands betekent dit WEL dat alle geregistreerde huisartsen (13.492 huisartsen) gelijkwaardig aan ANW bijdragen en betekent NIET, ook in gewoon Nederlands, dat op basis van een discutabel huishoudelijk reglement op HAP’s en/of een dubieus contract met zorgverzekeraars (blog) praktijkhouders als sluitsteen worden ingezet om ANW-roosters rond te krijgen. Dat het altijd zo is gegaan, inmiddels overigens wel is verbeterd, wil niet zeggen dat het zo moet blijven. Deze gelijkwaardige deelname zal in het kader van reële toekomstbestendigheid acute zorg in ANW-tijd geregeld moeten worden door de brancheorganisatie van huisartsen, c.q. hun vier (!) brancheorganisaties. Daarvoor zijn twee instrumenten beschikbaar. Het eerste instrument ligt besloten in voorwaarden bij (her)registratie. Het tweede instrument zijn aan te brengen Artikelwijzigingen in de drie aan HDS-deelname gekoppelde (zorg)contracten (blog/blog/blog).
Het goede nieuws uit de genoemde enquête (met respons van 2568 huisartsen) is dat huisartsen hun werk op de HAP in ANW-tijd gemiddeld een 7+ geven (hier).
Wat betreft de inhoud (stap 3) en samenwerking (stap 4) staan al jaren de kwaliteitskaders spoedzorg (hier, 2020) en palliatieve zorg (2020, hier) en daarnaast de vele zorginhoudelijke en procedurele netwerkafspraken tussen huisartsen en medisch-specialisten centraal (hier/hier/hier/hier/hier/hier).
Prominente items in deze samenwerking binnen acute zorg zijn triagering en zorgcoördinatie (ZC). Met de vraag sinds het Integraal Zorgakkoord (IZA-onderdeel acute zorg, 16 september 2022) of deze items bij de HAP/spoedplein moeten worden geregeld óf voor acute zorg (hier) binnen de 10 ROAZ-regio’s als apart centrum: het zogenaamde zorgcoördinatiecentrum (ZCC).
Twee jaar geleden waren ZC en ZCC ook al een onderwerp in blogs:
12.04.2023: Over zorgcoördinatie bij acute zorg en nog te plegen interventies (bekostiging-HDS-HA)
23.05.2023: Zorgcoördinatie acute zorg is in 2025 regionaal geregeld (ZCV-ZCC in 11 ROAZ)
12.07.2023: Huisartsen geven helder advies over triagering bij coördinatie acute zorg (dichtbij!)
Twee jaar verder merk ik dat er op basis van zorgcoördinatie pilots en het advies van Actiz, Ambulance Zorg Nederland, InEen, Landelijk Netwerk Acute Zorg en ZN/VWS hard wordt gewerkt aan landelijke implementatie van deze zorgcoördinatie (hier/hier/hier).
Wat levert de nu laatste Benchmark Huisartsenspoedposten 2023 op aan relevante info (oktober 2024, zie ook: hier)?

Zoals in bovenstaand plaatje is te zien werden er in 2023 op de HAP’s 4,1 miljoen contacten afgehandeld, hetgeen ten opzichte van een jaar eerder een daling van 7% was (2022: 4,5 miljoen). De daling is zichtbaar bij cijfers van de triage (-8%), in de spreekkamer (-6%) en bij het aantal huisbezoeken (-1,1%). Het aantal laag urgente zorgvragen dat de triagist bereikt, blijft onverminderd hoog: 74% (!). Gemiddeld werken er 32 triagisten op een HAP en zij zijn in 2023 gemiddeld 3% meer gaan werken. Het hoge percentage laag urgente zorg betekent dat triagisten, zo meldt de benchmark, voor het grootste deel mensen te woord staan voor een zelfzorgadvies (Thuisarts.nl) of voor zorg die tot de volgende dag kan wachten. Meer dan 80% van de HDS’sen geeft aan dat het moeilijk tot zeer moeilijk is om vacatures voor triagisten op te vullen. Bijna 60% vindt het ook moeilijk tot zeer moeilijk om triagisten te behouden. Deze gegevens over triagering maakt regulering instroom op een HAP kwetsbaar. Het belang overigens van triage dicht bij de werkvloer lijkt mij evident.
Het tweede item, zorgcoördinatie (ZC) is binnen de zorg in alle tijden al belangrijk geweest. Zowel binnen de acute zorg, als binnen de niet acute zorg. Het opzetten van een apart ZCC, op afstand, kán meerwaarde bewijzen bij doorstroom en uitstroom met betrekking tot de 5-10% van de telefoontjes acute zorg waarbij meteen afstemming met andere zorgdomeinen nodig is en waarbij ook multidisciplinaire triage (hier/hier/hier) daadwerkelijk toegevoegde waarde heeft (hier/hier/hier).
Hoe de IZA-deelnemers dit gaan organiseren, is aan hen (hier/hier/hier). Verantwoordelijkheid dragen is alleen mogelijk bij inspraak van zorgverleners in voorwaarden. Denk wat betreft het inzetten van AI-tools (hier) bij toe geleiding van de juiste zorg naar de juiste plek, via een grootschaliger werkend ZCC, hierbij ook aan het thema aansprakelijkheid.
Een tweede probleem lijkt de te investeren tijd die projectmedewerkers moeten besteden om transformatieplannen richting ZC via een snelle toets te laten slagen. Dit is het logische gevolg als in IZA is afgesproken dat de zorgverzekeraars hier aan de knoppen draaien (ZN, 22 mei 2024). Hoe ingewikkeld kun je het wel niet maken?…
Inmiddels zijn al wel de eerste ZCC’s actief (hier/hier/hier).
Bekostiging/budget HDS
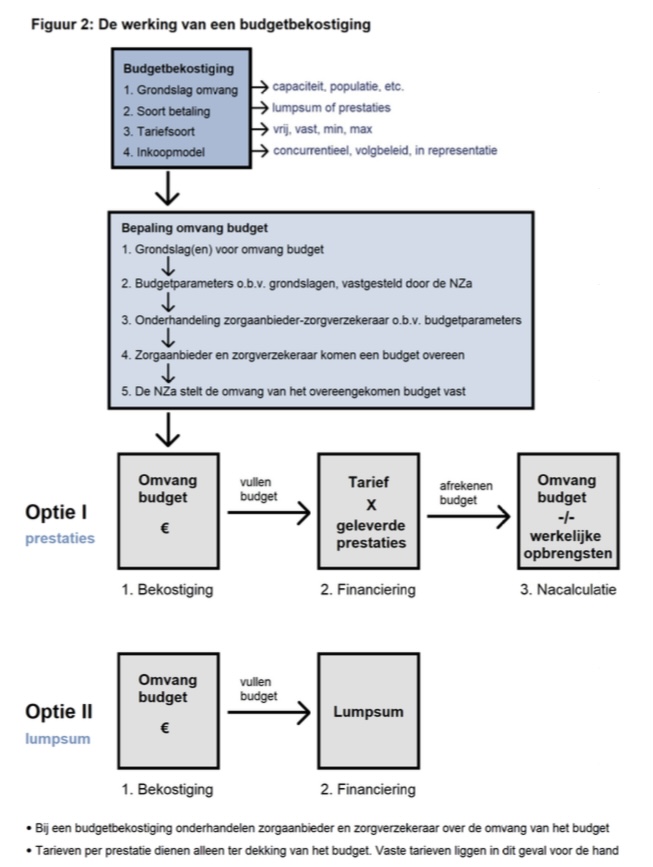
De kosten voor huisartsenspoedzorg worden bepaald door de hoeveelheid zorg die de huisartsenspoedposten verlenen, maar ook door hoe vaak en hoe lang ze open zijn. Vooraf wordt door elke HDS een begroting opgesteld wat de verwachte kosten zijn van het hele team dat klaarstaat om acute huisartsenzorg te verlenen. Deze jaarlijkse cyclus van begroting, exploitatie, tariefbijstelling (voorbeeld: 1 februari 2025) en zo nodig bijsturing van het jaarbudget, is al vaak in blogs beschreven (hier/hier).
Deze cyclus geldt ook nog steeds in 2025, ook na de recentere afspraken op grond van het Actieplan ANW. De cyclus is voor iedereen te toetsen aan de Beleidsregel HDS 2025 van de Zorgautoriteit.
De bekostiging van de HDS, stap 6 in het stappenplan, laat zich beschrijven als een beschikbaarheidsbekostiging in de vorm van een budgetbekostiging. Een budgetbekostiging betekent hier dat in het budget alle kostenposten van ANW-huisartsenspoedzorg zijn opgenomen: zowel de reguliere declaraties van geleverde zorg, als een vergoeding voor beschikbaarheid en kwaliteitsaspecten. Deze budgetbekostiging is ook al van toepassing binnen de ambulancezorg en de acute GGZ. Het budget ANW-zorg ‘groeit’ mee met het totaalbudget.
Gedeclareerde kosten huisartsenzorg (bron: Zorgcijfersdatabank van het Zorginstituut, 1 = 1€)
|
|
2020 |
2021 |
2022 |
2023 |
2024 |
|
Totaal |
3.903.454.203 |
4.128.057.565 |
4.262.622.754 |
4.741.409.823 |
5.300.445.235 |
|
ANW-deel |
383.388.991 |
404.832.382 |
413.666.675 |
482.784.119 |
524.731.714 |
|
ANW % |
9,82% |
9,81% |
9,70% |
10,18% |
9,90% |
Zoals is te zien beslaan de ANW-kosten al jaren ongeveer 10% (= 525 miljoen euro) van de totale exploitatiekosten huisartsenzorg (= 5,3 miljard euro in 2024).
Het grotere doel: integratie
De acute zorgketen is een netwerk waarbij wijzigingen bij de ene schakel gevolgen hebben voor andere schakels. Dit betekent na eenheid van denken over inhoud en samenwerking een gelijkvormige passende bekostiging bij alle schakels binnen de acute zorg. Het kabinet stuurt daarbij aan op een budgetbekostiging als beschikbaarheidsbijdrage. Dit impliceert ook een groeimodel voor de bekostiging van integratie van HAP en SEH. Op spoedpleinen? Dat begint met een meekijkconsult en het mogelijke eindplaatje is een integraal budget: een integrale HAP-SEH bekostiging.
Zover is het nog niet. Bedenk dat de transformatiegelden van IZA tijdelijk zijn en in elk document over deze transitie het woord ‘budgetneutraliteit’ valt.
Tot slot
De vraag blijft voor schakels in het netwerk acute zorg actueel of voor triage en zorgcoördinatie een aparte organisatielaag (ZCC) het meest doelmatig is.
Ander punt, de bekostiging van acute huisartsenzorg en SEH/MSZ verschilt enorm. Bij huisartsenzorg valt de acute zorg overdag nog onder de reguliere dagzorgbekostiging. Voor afstemming van acute zorg in een netwerk stel ik vast dat de HDS-bekostiging relatief erg eenvoudig is in vergelijk met de bekostiging van acute SEH/MSZ-zorg in een ziekenhuis. Want wát uit deze complexe ziekenhuis/MSZ-bekostiging laat je straks onder het budget acute zorg vallen, zodat het ‘past’ in de zowel de individuele schakelbekostiging als de collectieve netwerkbekostiging (blog)?
Een nieuwe integrale bekostigingssystematiek die dan ook in de risicovereveningsmodellen van de Zorgverzekeringswet moet worden opgenomen.
In een volgende blog (deel 2) ga ik hier verder op in. Met als titel:
Bekostiging netwerk acute zorg eerste en tweede lijn: SEH/medisch-specialistische zorg (2)
NB:
-plaatje onder titel is afkomstig van het document Acute Zorg van de NZa
-het tweede plaatje komt van de laatste benchmark HDS van InEen
Eerdere blogs over randvoorwaarden bij acute huisartsenzorg
19.08.2013: Waarde van samengaan HAP en SEH niet in financiële kaders inzichtelijk (fusie)
18.05.2017: De financiële staat bij het leveren van ANW-zorg (Artikel MedZ €€ ANW)
23.06.2017: Het lot van de ANW-spoedzorg van de huisarts ligt in eigen hand (eigen standpunt)
20.07.2017: Oplopende waarneemtarieven brengen oplossing ANW-probleem niet dichterbij
02.08.2017: Geef bekostiging ANW-spoedzorg een eigen kader (onderdeel kader acute zorg)
05.09.2017: ANW-spoedzorg: geen doorleverplicht en geen omzetplafond (werkdruk HAP)
13.09.2017: Wat is de impact van de NZa-rapport op de acute zorg? (marktscan en instroom HAP)
01.02.2018: Gelijke honorering ANW-zorg voor alle huisartsen (gelijke monniken, gelijke kappen)
02.05.2018: Voorstel voor een toekomstige ANW-zorg binnen een grootschalige HDS
14.06.2018: Ongelukkige uitspraak rechtbank bij conflict rond borgen ANW-huisartsenzorg
06.10.2018: Weinig urgentie getoond bij inrichting toekomstbestendige ANW-zorg (kwaliteitskader)
14.11.2018: De financiële staat van de huisartsenzorg (versie 27, pg. 6 en 7, item 12 ANW)
14.12.2018: Afspraken in de spoedzorgketen (manifest West-Friesland, huisarts – ziekenhuis)
13.01.2019: Incomplete gegevens devalueren monitor acute zorg (minus huisartsgegevens)
06.03.2019: Financiële toets bij zorgstandaard eerst zelf uitvoeren (budget zélf uitrekenen!)
05.04.2019: Nog steeds discussie in acute zorg over normen, richtlijnen, aanbevelingen (ZiN)
09.07.2019: Slechts deel huisartsenposten beloont huisarts voor extra werk ANW-werk in Wlz
02.08.2019: Inschrijftarief dagzorg huisarts heeft niets te maken met de ANW-zorg (NZa/LHV)
06.06.2019: Wlz-indicatie met behandeling en ANW-spoedzorg: des huisarts? (geen verplichting)
01.10.2019: Acute zorg door huisartsen in ANW-tijd: 10 niet uitstelbare spoedzaken (urgentie)
30.12.2019: Financiële staat: vraag/antwoord (10) (HDS: begroting, inkomsten, kosten, productie)
31.12.2019: Financiële staat: vraag/antwoord (11) (ANW-toekomst, 15/7, veilige werktijd, keten)
22.07.2020: Nog drempels genoeg bij nieuwe inrichting en bekostiging spoedzorg (houtskoolschets)
13.03.2021: Eigen bijdrage na bezoek huisartsenpost is een politiek te wegen betalingsinstrument
02.06.2021: Betere onderhandelingspositie praktijkhouders nodig bij werk op HAP (randvwrden)
27.09.2021: Afstemming bij bekostiging acute zorg van zorgverleners onontkoombaar (HA-spec)
18.10.2021: De financiering van werk op de huisartsenpost tussen 17.00 en 18.00 uur (mismatch)
24.02.2022: ANW-spoedzorg op huisartsenpost zo niet meer toekomstbestendig (dysbalans/wet)
02.03.2022: Uitgangspunten herinrichting landschap acute zorg bekend…en nu? (pilots/VWS/NZa)
20.04.2022: Minister blijft vaag over noodzakelijk aantal spoedeisende hulp (SEH) (in IZA?)
28.11.2022: Binnenkort besluit huisartsen over ANW-actieplan (gezamenlijk verantwoordelijk in IZA)
04.01.2023: Leg nieuw ANW-uurtarief vast in contract (wél Wmg, NZa, begroting, niet IZA-afhankelijk)
12.04.2023: Over zorgcoördinatie bij acute zorg en nog te plegen interventies (bekostiging-HDS-HA)
23.05.2023: Zorgcoördinatie acute zorg is in 2025 regionaal geregeld (ZCV-ZCC in 11 ROAZ)
12.07.2023: Huisartsen geven helder advies over triagering bij coördinatie acute zorg (dichtbij!)
08.01.2024: Laat verschil bekostiging 1e en 2e lijn geen spelbreker zijn in samenwerking
04.03.2024: Het juiste contract als weergave van afspraken in acute zorg (ZC/ZCC + WMG-ovk.)
18.03.2024: Zorg voor ONI en NONI (ANW-zorg geduid als plicht HA door KNMG Gedragscode…)
