
Huisarts Rinske van de Goor stelt vorige week in haar column in de Volkskrant (Volkskrant, 21 augustus 2024) dat als de Nederlandse Zorgautoriteit de irreële tarieven huisartsenzorg (hier/hier) op basis van hun praktijkkostenonderzoek (PKO) doorzet, de vaste huisarts dreigt te verdwijnen. (Citaat uit column: “dat de NZa vasthoudt aan archaïsche werkeisen en werkomstandigheden zal het einde van de vaste huisarts betekenen”).
Zij onderbouwt dit verder in haar column…
|
“…geen langdurige relatie met eigen patiënten levert slechtere zorg op. Want goede huisartsenzorg staat of valt met de zorg voor een eigen patiëntenpopulatie. Continuïteit van zorg is cruciaal voor huisartsenzorg: mensen met een vaste huisarts zijn gezonder en leven zelfs aanzienlijk langer. Daarnaast leidt een vaste huisarts tot grote kostenbesparingen: minder medicatievoorschriften, minder doorverwijzingen, minder ziekenhuisopnames. Het verschil is spectaculair….” |
Kortom, er is met PKO- beleid (hier/hier/hier) van de toezichthouder veel te winnen, maar ook veel te verliezen. Eerder schreef ik er al dit over:
04.07.2024: Uitkomst kostprijsonderzoek huisartsenzorg onder de maat (4e PKO NZa idem methode)
Kenmerkend is dat de gekozen systematiek van de Zorgautoriteit nu juist niets zegt over de kosten van praktijkvoering van toekomstbestendige noodzakelijke huisartsenzorg. Het is eerder een inkomensonderzoek, dus naast alle in de blog genoemde bezwaren is het predicaat PKO feitelijk onjuist.
Een andere bekende columnist en huisarts noemt de systematiek met beschreven uitkomst zelfs “onbehoorlijk bestuur” (NRC, 12 juli 2024).
“Zonder adequate financiering is het moeilijk om zorg van hoge kwaliteit te leveren, en zonder kwaliteitszorg worden financiële middelen mogelijk inefficiënt en ineffectief gebruikt. Een goed ontworpen bekostigingssysteem moet daarom zowel de kwaliteit van zorg waarborgen als zorgen voor financiële duurzaamheid en toegankelijkheid voor alle patiënten“
Weerstand bij de beroepsgroep
Er is ten aanzien van de uitkomst grote weerstand te lezen bij huisartsen. Afgelopen zomerweken hebben VPH, LHV en DBH de juridische wegen richting bezwaar tegen de nieuw vastgestelde huisartsentarieven voorbereid. Een petitie die de minister vraagt om kostendekkende tarieven in de basishuisartsenzorg, loon naar werken en een toekomstbestendige bekostiging voor praktijken en medewerkers is tot deze week al ruim 28.500 keer ondertekend.
Verzoek aan minister: petitie
Opvallend is het feit dat de op 5 juli gestarte petitie gericht is aan de minister. De minister herhaalde deze week, in haar Kamerbrief over private equity, nog eens de boodschap van het kostenonderzoek zoals die ook al eerder (hier) door de Zorgautoriteit werd verkondigd.
Antwoorden op Kamervragen over private equity, (Kamerbrief VWS, 19 augustus 2024)
|
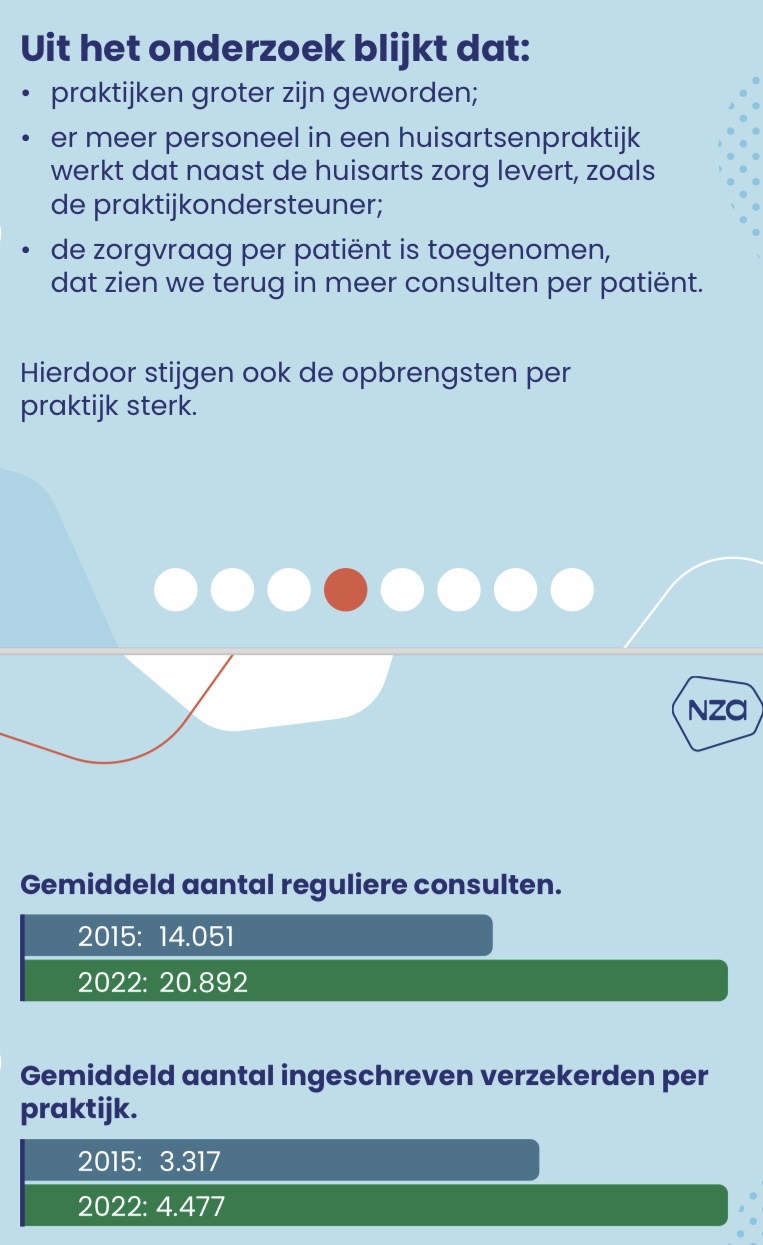
Citaat minister: “Uit het recente onderzoek over de gegevens van 2022 is gebleken dat de kosten, met name voor personeel en huisvesting, de afgelopen jaren weliswaar sterk zijn toegenomen, maar de opbrengsten stegen daarin mee. Dit kwam onder andere door een veel hoger aantal ingeschreven patiënten en uitgevoerde consulten. Ook de vergoeding van de arbeidskosten voor praktijkhouders is met bijna 12% gestegen, omdat de functiezwaarte is toegenomen over de afgelopen jaren. De NZa heeft geconcludeerd dat huisartsenpraktijken er financieel goed voor staan en gemiddeld zelfs een ruim positief bedrijfsresultaat behalen. De tarieven zijn op basis van al deze uitkomsten herijkt per 2025. De bekostiging biedt aanbieders en verzekeraars overigens de mogelijkheid om aanvullende financiële maatwerkafspraken te maken. Ik zie daarin een systeem dat goed meebeweegt met de ontwikkelingen en herken me dus niet in de uitspraak dat de bekostiging of de tarieven (van o.a. huisvesting) het voor huisartsen op dit moment niet haalbaar zouden maken om praktijkhouder te worden (einde citaat).” |
De minister kiest vooralsnog dus voor dezelfde uitleg als de NZa zelf. De gang naar de minister met deze petitie is toch wel begrijpelijk omdat ook juist dit kabinet inzet op versterking van de eerste lijn (blog). Een toekomstbestendige bekostiging huisartsenzorg met invulling van drie bouwstenen, linksom of rechtsom, is daar een onderdeel van.
Bekostiging huisartsenzorg: drie bouwstenen (boek, al in 2011, hfst.16/17/18)
In het 5-stappenplan volgt de bekostiging de inhoud zoals vastgelegd in visie, kerntaken, kernwaarden en richtlijnen/standaarden.
In willekeurige volgorde is de eerste bouwsteen het beloningsdeel, de inkomenscomponent NAC (blog).
De tweede bouwsteen is de vergoeding van kosten van uitvoering door het praktijkteam van deze gecontracteerde kwalitatief goede huisartsenzorg. Hier zit de omissie dat de NZa denkt/meent de kostenomvang hier te kunnen bepalen uit de praktijkdata achteraf, terwijl zij zelf vooraf de hoofdfinancier is met hun opgelegde tarieven (blog).
De derde bouwsteen is informatie over de arbeidsanalyse, zijnde de werklast en arbeidsduur. Uiteraard is hier de normatieve omvang en tijdsinvestering van de normpraktijk richtinggevend. Het is nog niet zo lang geleden dat 1800 inschrijvingen als gewenste praktijkgrootte werd gezien (hier/hier). Het pijnpunt m.b.t. de 36 uur (hier/hier) uit het laatste PKO hoort bij deze bouwsteen.
Drie bouwstenen die in onderlinge samenhang de bekostigingsstructuur en noodzakelijk budget bepalen. Echter, bij de daadwerkelijk gekozen systematiek in dit PKO door de Zorgautoriteit, nu voor de vierde keer, zijn dus niet de voor praktijkuitvoering noodzakelijke kosten bepalend (geweest), maar de geregistreerde achterliggende kosten. Daarnaast heeft de Zorgautoriteit ook steeds weer problemen met het verwerken van meerwerk en overuren in de bekostiging. Zoals blijkt, nu bij de huisartsenzorg, maar ook elders (hier). Wie zijn dan de (echte) souffleurs achter deze p.d. onterecht foutieve systematiek richting een toekomstbestendige bekostiging? Hoe gaat deze ZBO dit verantwoorden? En de minister?
Wat gaat de beroepsgroep doen?
Wie weet, mag het zeggen. Naast de petitie mag de minister zich niet verschuilen achter een toezichthouder (hier), als daadwerkelijk zorgcontinuïteit gevaar loopt mede dankzij een bekostiging die nu voor vierde keer stoelt op verkeerde invulling van fundamenten. Jurisprudentie wordt, zo is te lezen, niet uitgesloten.
Andere opties zijn aanpassing (“herijking”) van contractvoorwaarden met zorgverzekeraars (hier) en/of het indienen van een verzoek een Staatscommissie aan te stellen die wél interesse heeft in vooruitkijken en toekomstbestendigheid.
Als de overheid/verzekeraars 36 uur per week de juiste invulling blijven vinden voor de drie genoemde bouwstenen, kan elke burger, met (blijkbaar) dus een openstelling van praktijken van 7,2 uur per werkdag, zelf uitrekenen hoe laat middags op werkdagen bij praktijken code rood ingaat.
Het is echt geen hogere wiskunde om binnen het 5-stappenplan voor passende huisartsenzorg (randvoorwaarden aanbod beroepsgroep!) een passend kostenplaatje met kostendekkende tarieven (hier) te berekenen (via beroepsgroep?).
Tot slot
Het is een goede zaak dat huisarts Rinske van de Goor vorige week nog eens wijst op het feit dat goede huisartsenzorg staat of valt met duurzame zorg door een vast team voor een eigen patiëntenpopulatie (ION/blog). Continuïteit van zorg (blog) is zoals zij stelt voor huisartsenzorg een cruciale kernwaarde.
Het Co-Med drama, maar zeker niet bij Co-Med (blog) alleen, heeft bv. geleerd dat niet alles wat in het zorgveld als huisartsenzorg wordt geoormerkt en/of ingekocht ook daadwerkelijk huisartsenzorg in de ware zin des woords was en is.
De relatie tussen goede zorg en goede bekostiging is in het stappenplan symbiotisch. Zonder adequate financiering is het moeilijk om zorg van hoge kwaliteit te leveren, en zonder kwaliteitszorg worden financiële middelen mogelijk inefficiënt en ineffectief gebruikt. Een goed ontworpen bekostigingssysteem moet daarom zowel de kwaliteit van zorg waarborgen als zorgen voor financiële duurzaamheid en toegankelijkheid voor alle (blog) patiënten.
Zo makkelijk is het gezegd en blijkbaar zo moeilijk te realiseren. Deze toezichthouder is hier niet toe in staat. “Herijken” van tarieven via het achteraf berekenen van de gemiddelde jaarkosten van geleverde zorg is een doodlopende weg, zolang voor datzelfde jaar dezelfde Zorgautoriteit deze tarieven vooraf zelf met een eigen systematiek mag beschouwen en bepalen.
Het wordt tijd om in te grijpen.
Eerdere blogs over bekostiging en kostenonderzoeken
14.07.2017: Praktijkkostenonderzoek huisartsen 2015 door NZa: 20 kanttekeningen
21.07.2017: Vragen/antwoorden over het praktijkkostenonderzoek (maar hoe dan wél?)
26.07.2017: Kader huisartsenzorg moet geheel benut worden (onderschrijding budgetkader)
28.07.2017: De financiële toekomst van de huisartsenzorg (huisarts- en economiefactoren)
21.08.2017: Afscheid bekostiging segment S3 is beste optie (en naar segment S1)
26.08.2017: Behoud gemengde bekostiging dient de huisartsenzorg (basiszorg + SUED bij 85+ IT)
29.08.2017: De kostprijs van de praktijkondersteuner (het 3-trapsmodel)
19.09.2017: Tariefprincipes en drempels van invloed op voortgang bekostiging (huisartsenzorg)
27.12.2017: Arbeidstijd (over werktijden van artsen en het toezicht)
11.01.2018: Als principe geen bonus, dat kan ook… (afschaf segment 3 van huisartsfinanciering)
23.02.2018: Inzicht in prijs, dan pas uitzicht op een oplossing (is kostprijs “ist” of “soll”?)
24.10.2018: Stringente sturing basiszorgtarief huisarts biedt beperkte financiële ruimte
05.05.2019: De vijf ringen van het praktijkhouderschap (waarde, contract, positie, tarief, financiën)
29.06.2019: Reactie op: “(G)een huis voor de huisarts” (vergoeding vastgoed/huisvesting)
13.12.2019: Financiële staat: vraag/antwoord (01) (macro gemiddelde kostenstijging, inkomens CBS)
15.12.2019: Krasse uitspraken in HRMO-debat (Zorg voor samenhang en een stil drama: debat)
16.12.2019: Financiële staat: vraag/antwoord (02) (Tariefformule, normeringen, spelregels beloning)
06.01.2020: Financiële staat: vraag/antwoord (14) (tip HA, kosten, inkomen, arbeidstijd onder vergrootglas)
07.01.2020: Richting een toekomstbestendige bekostiging huisartsenzorg (Het 5-stappen model)
27.01.2020: De praktijkkostenvergoeding van de huisarts (de 5 stappen van PKO naar dagtarief)
19.03.2020: Maak het praktijkhouderschap huisarts aantrekkelijker (aantal, bekostiging, spreiding)
02.05.2020: Vergoeding huisvestingskosten in zorgtarieven eerste lijn is te laag (als deelkostenpost)
24.09.2020: Bekostiging passende zorg in beweging: de huisartsenzorg (5) (5-stappenmodel)
01.02.2022: Ruimtegebrek bij huisartspraktijken is opnieuw een actueel thema (Newcom enquête)
29.09.2022: Financiële staat: vraag/antwoord (17) (5-stap bekostiging bijdrage instroom praktijkhouders)
08.11.2022: Financiële staat: vraag/antwoord (18) (Tarieven 2023 + CL + PKO2025 + IZA-bijdrage)
22.02.2023: Kostenvergoeding huisvesting huisartspraktijk vraagt nieuwe berekening (IZA/PKO)
21.03.2023: Staan huisartsen op scherp richting hun nieuwe bekostiging? (PKO22, IZA, contract)
04.04.2023: Zélf richting geven aan sturing zorgaanbod en bedrijfsvoering (Commercie,PKO,IZA etc.)
27.05.2023: Huisartsen stellen beroep in bij hoogste rechter economisch bestuursrecht (CBb)
01.06.2023: Verander inzet Wtza: naar selectief alléén op specifieke indicatie (maatsch.verantwoord.)
05.06.2023: LHV beroept zich bij MTVP-bekostiging op ‘afspraak = afspraak’ (IZA tekenvoorw.)
11.09.2023: Zet in IZA primaire zorg centraal, niet het schaalniveau van organiseren (regio))
22.12.2023: Bestuursrechter dwingt NZa huisartstarieven nader te herijken (CBb/’kostendekkend’)
08.01.2024: Laat verschil bekostiging 1e en 2e lijn geen spelbreker zijn in samenwerking
15.01.2024: Financiële staat: vraag/antwoord (18) (over consequenties verschil bekostiging 1e en 2e lijn)
27.02.2024: Kanttekeningen bij visie eerstelijnszorg 2030 (historie, regio, GR, AMW, gemeente))
18.03.2024: Zorg voor ONI en NONI (Zorgplicht ZV/maatregel NZa/NHG bouwblok organisatie)
15.05.2024: Herijking inkomenscomponent praktijkhoudend huisarts op veel punten onduidelijk
24.05.2024: Beleidsmotto “Thuis als het kan”. Hoe wordt dat bepaald? (budget/pers./extramuraal/MGZ)
11.06.2024: Tussentijdse evaluatie Integraal Zorgakkoord roept vraag op: hoe nu verder?
25.06.2024: Financiële staat: vraag/antwoord (19) (n.a.v. tussentijdse evaluatie Integraal Zorgakkoord)
04.07.2024: Uitkomst kostprijsonderzoek huisartsenzorg onder de maat (4e PKO NZa idem methode)
