
Eind vorige maand werd de visie eerstelijnszorg (ELZ) 2030 gepresenteerd (Visie eerstelijnszorg 2030, 26 januari 2024). Het document van 49 pagina’s is ondertekend door 21 partijen, inclusief VWS, NZa en ZN, waarvan 15 partijen via de met IZA (Integraal Zorgakkoord, 16 september 2022) geformeerde kerngroep.
Hoewel de titel van document alleen het woord “visie” bevat wordt in het document óók uitgebreid ingegaan op missie, strategie, zes doelstellingen, ieders rol en verantwoordelijkheid binnen een tijdgebonden plan van aanpak ter realisatie (pg.40).
Het visiedocument 2030 is het vervolg op het IZA-onderdeel E, met als titel “versterking organisatie eerstelijnszorg”, de uitgebreide Kamerbrief over versterking van de eerste lijn (VWS, 17 mei 2023) en het RVS-adviesrapport “de basis op orde” (reactie + reactie).
Over twee van deze rapporten gaf ik reeds meermalen een reactie. Onder andere…
02.03.2023: Leiden afspraken integraal zorgakkoord tot beter resultaat (1)? (transitie/govern./prev./OECD)
29.08.2023: Leiden afspraken integraal zorgakkoord tot beter resultaat (2)?(consultant/ELZ)
07.04.2023: Rapport “De basis op orde”, nu voortgang aan IZA-thematafel 1e lijn (RVS-IZA)
12.10.2023: Het Integraal Zorgakkoord: één jaar verder (verslag/reflectie voortgangsrapportage na 1 jaar)
In deze blog plaats ik enkele kanttekeningen bij dit visiedocument.
Het document visie eerstelijnszorg 2030 onderstreept nogmaals dat in geval van complexe problematiek samenwerking van ELZ-zorgverleners binnen hechte wijkverbanden nodig is. Deze zorgverleners hebben een preventieve, behandelende en begeleidende rol (pg.6 + doelstelling 5 op pg.14 + pg.21). Zo snel als mogelijk wordt beoogd hiervoor eerst een wijkverband te vormen met huisartsen (huisartsenteam?), wijkverpleging, apotheek en het sociale domein (pg.28). Daarna aansluiting van overige disciplines, zoals fysio e.a. paramedici, (ME-)SO, AVG, mondzorg en verloskunde. Dit wijkteam als toekomstperspectief dient uiterlijk in 2030 gerealiseerd te zijn (pg.14 + 24). Met twee keer JZJP: juiste zorg op de juiste plek en door de juiste persoon (pg. 18).
Nieuw in het verhaal voor uitvoering van deze ELZ is de oprichting van een regionaal eerstelijnssamenwerkingsverband (ESV). Deze ESV’s krijgen 5 taken (pg.29). De verwachting is dat regionale veranderstrategieën straks in NL worden uitgevoerd in 55-57 van deze regionaal op te richten ESV’s (pg.36).
Welke kanttekeningen zijn er te maken?
**Historie (1)
Allereerst mis ik een historisch overzicht wat integrale ELZ de afgelopen decennia wel/niet heeft opgeleverd. In 1970 waren er al 4 gezondheidscentra met een integrale aanpak, in 1979 zelfs al 82. Hoe komt het dat deze ontwikkeling zich niet veel breder heeft doorgezet, waarna met antwoorden nieuwe bestuurlijke leerpunten richting 2030 zijn in te brengen. Dezelfde vraagstelling met betrekking tot ervaringen met de recentere geïntegreerde ELZ (GEZ). Ook hier is correspondentie over (hier + hier + hier).
Terugkijkend naar het organisatorisch aspect van een overkoepelende ELZ-organisatie, wat waren de redenen dat VELO (Verenigde Eerstelijns Organisaties) en het eerdere pact van zorgverleners ELZ (Pact van Garderen) geen succes (hier?) zijn geworden (NRC, 23 februari 2012)?
**Historie (2)
In hoeverre zijn de adviezen van eerstelijns “apostel” Barbara Starfield en onze eigen Gezondheidsraad (European Primary Care, 2004) toegepast met betrekking tot huidige nog op te richten regionale ESV’s (blog)? Een sterke ELZ gaat samen met een effectievere en doelmatiger gezondheidszorg. Mits continuïteit, poortwachterschap en gidsfunctie zijn gewaarborgd.
Het afgelopen jaar kwam de WHO (23 oktober 2023: een/twee/drie + 15 november 2023) met de constatering dat het opschalen van interventies op het gebied van de primaire gezondheidszorg in lage- en middeninkomenslanden tegen 2030 60 miljoen levens zou kunnen redden en de gemiddelde levensverwachting met 3,7 jaar kunnen verhogen. Maar wat betekent deze constatering met welk perspectief, het is dus ook een bestuurlijke kwestie, voor ons “rijke” Nederland?
In 2020 waren de kosten van de primaire gezondheidszorg in de EU-landen gemiddeld goed voor ongeveer 13% van alle gezondheidszorguitgaven. In Nederland was dit slechts 9%. Heeft er inmiddels een correctie plaatsgevonden? Dit feit als uitkomst van tekstpagina 136, en ook pg 137 van een OECD-rapport: OECD, figuur 5-11 op pg. 137, 5 december 2022.
**Voorsorteren op de regio
Als je streeft naar hechte wijkgerichte samenwerking, dan is het voor mij geen uitgemaakte zaak om dan de organisatie- en infrastructuur regionaal te regelen. Zeker niet als een regionaal ESV nog vanaf het begin moet worden opgericht. Er is daarbij een te diffuse verantwoordelijkheidstoedeling (pg.32 + 41) met een vaak nog niet uitgesproken regiebehandelaarschap (pg.18), er is een mededingingsrechtelijk mijnenveld ondanks mooie woorden (hier) en een BTW-problematiek. Door de roep om een noodzakelijke governance-ontwikkeling (pg.34 + 42) bij een dergelijke “majeure transformatie” (pg.41 + hier) is er het risico van een bestuurlijk proces van bureaucratisering. Niet iedereen zal het hierbij met mij eens zijn, het zij zo. Pas als ELZ-partijen zich monodisciplinair hebben georganiseerd, kunnen zij aansluiten bij het regionale ESV. Want dan pas kan een partij namens de eigen discipline ELZ komen tot afvaardiging met mandatering (pg.14 + 28 + 38).
Daarnaast wordt met een regionaal ESV al een voorschot genomen op de toekomstige bekostiging en contractering van niet-patiëntgebonden activiteiten (pg.25 + 32 +33). Dit wordt besproken tussen de ESV en de preferente verzekeraar. Ten principale mee oneens!
09.10.2018: Ondersteuning huisarts: op niveau praktijk, wijk of regio? (organisatieschaal)
29.11.2018: Bij financiering regionale zorg zijn centraal afgestemde spelregels nodig (VWS)
26.01.2019: Modern functionerend wijkteam vraagt om andere randvoorwaarden (CPB/wijkteam)
14.04.2020: Toekomstbestendige organisatie huisartsenzorg: in de regio? (deels wel, deels niet)
11.09.2023: Zet in IZA primaire zorg centraal, niet het schaalniveau van organiseren (regio)
Als je vertegenwoordiging en mandatering vanaf de werkvloer serieus neemt, laat je de financiering van die organisatie van dat aspect van zorg ook lopen via dezelfde route van zorgverleners. Voert het eigen monodisciplinaire bestuur de opdracht van de leden zorgverleners ELZ uit, zoals is afgesproken en/of beoogd, kan alsnog het verkregen en geoormerkte organisatiegeld worden overgemaakt naar de eigen bestuurlijke, eventueel overkoepelende, organisatie (‘wie betaalt, bepaalt’). Houdt primair deze organisatie m.i. zo dicht mogelijk bij het hechte wijkverband van intensieve samenwerking.
De realiteit is natuurlijk dat binnen een IZA met regiobeelden, regioplannen etc. al lang is voorgesorteerd op schaal regio (hier + hier + hier), met zelfs een heuse subsidieregeling (pg.39) bij een ESV-koers (hier + hier) . Want in IZA komt het woord “regio” 328 keer voor en het woord “regionaal” 146 (bron). Er wordt zelfs al gesuggereerd om het regionale ESV aan te sluiten bij een bestaande structuur (RHO van huisartsen), of deze RHO een gidsrol te geven (pg.37).
Het is voor verzekeraars natuurlijk makkelijker om via ESV’s zorg te organiseren, te bekostigen en te contracteren, dan per wijk. Of erger: dat een ESV de verantwoordelijkheid van de overheid (zorg voor voldoende budget!) en/of verzekeraar (zorgplicht verzekeraar = inkoopplicht!) krijgt toegeschoven. Met regiobekostiging en/of bundelbekostiging meer dan een theoretisch gevaar.
Uitzondering is de acute zorg. Er wordt verder makkelijk geschermd met schaal regio ten behoeve van voor de ELZ noodzakelijk overleg juist vanuit de regio met ziekenhuizen, verpleeghuizen, GGD’en en gemeenten. Helaas is dit overleg reeds gedecentraliseerd, daar waar centraal gemaakte afspraken toch ook mogelijk zijn? Er zijn toch ook geen regionale NHG-standaarden?
Zeker nu conclusies getrokken worden naar aanleiding van de regiobeelden waarbij de uitkomsten slechts in beperkte mate van elkaar verschillen (hier + hier). Dat had te denken moeten geven.
De hamvraag blijft dus of we “de regio als redding” moeten (blijven?) zien (RVS, 20 oktober 2022 + Skipr, 23 februari 2024).
**Huidige problemen per discipline
Over elke discipline binnen de ELZ verschijnen met regelmaat zorgelijke signalen. Enkelen ervan hier als voorbeeld genoemd: hier/blog + hier + hier + hier + hier + hier + hier + hier + hier + hier + hier + Kamerbrief etc.).
Door in een dergelijk belangrijk visiedocument voor de nabije toekomst deze problemen niet te benoemen, worden ze met “mandatering en vertegenwoordiging met draagvlak” (pg.28 + 38) geëxporteerd naar de nieuwe overkoepelende organisatie, in dit document de regionale ESV. Dat lijkt mij niet wenselijk. Datzelfde geldt voor niet toereikende arbeidsvoorwaarden (Zorgvisie, 15 februari 2024).
Met nog een extra risico als deze regionale ESV gaat functioneren als “hoofdaannemer” met de daarbij behorende opgelegde inkoopverplichtingen (pg.26 + 42). Mijn motto: hoe sterker, c.q. zwakker de individuele schakels nu, hoe beter, c.q. slechter functioneert straks het ELZ-netwerk en hun overkoepelende organisatie en hoe beter/slechter de zorg voor de burger.
Daarnaast functioneert de ELZ in de context van een (sterke/zwakke) nulde lijn en/of een (sterk/zwakke) tweede lijn. Met andere woorden: als de NVZ (hier) of de Nederlandse GGZ (hier) in het kader van ‘cruciale GGZ’ specifieke maatregelen nemen voor hun eigen sector, dan heeft dit een op een consequenties voor de ELZ. Om deze reden recent nog samen met een praktiserend huisarts gehamerd op de noodzaak van transparantie van ieders belangen (Zorgvisie, 3 januari 2024 + blog, 8 januari 2024). Ja, juist ook deze belangen ‘gewoon’ beschrijven in een document wat ook over strategie en doelstellingen gaat!
**Na afbouw sociaal domein, nu weer opbouw
Natuurlijk hoort het sociale domein in het kernteam ELZ. Dat heeft er voorheen ook altijd in gezeten, maar maatschappelijk werk is destijds min of meer weggesaneerd. Maar wordt nu weer omarmd en toegevoegd (pg.31) als ‘sociaal werk’ en/of ‘Welzijn op Recept’. Dit valt dan met name onder IZA, met uitwerking van onderdeel F. Ook de rol van het sociaal domein in het kader van preventie staat (weer) midden in de belangstelling (blog).
Ook de gemeenten, als decentrale overheid, beamen het belang van het sociale domein bij ELZ, maar stellen ook dat de randvoorwaarden bij uitvoering van het beleid wel passend moeten zijn (hier + hier + hier + hier + hier). De VNG heeft de informateur zelfs laten weten dat vanaf 2026 bij al hun taken er sprake is van een structureel gat van 3 miljard euro en spreekt alvast van het zogenoemde ‘ravijnjaar 2026’ (brief VNG, 5 september 2023).
Gemeenten hebben ook een grote rol bij IZA (factsheet) en maatschappelijk daar aan gerelateerde onderwerpen, zoals het Gezond en Actief Leven Akkoord (GALA), het programma Wonen, Ondersteuning en Zorg voor Ouderen (WOZO), het programma Toekomstbestendige Arbeidsmarkt Zorg en Welzijn (TAZ) en de Hervormingsagenda Jeugd.
Dat de VNG zegt de benodigde instrumenten om aan de slag te gaan met het Integraal Zorgakkoord (IZA) te missen (Binnenlands Bestuur, 11 oktober 2023), maakt de ELZ en het ELZ-netwerk zwakker en maakt het risico voor een op te richten overkoepelende ELZ-organisatie groter. Daarnaast doet deze mededeling van de VNG het ergste vrezen ten aanzien van de uitwerking van de “Handreiking Huisvesting huisartsen en gezondheidscentra” (19 december 2023), waarbij immers ook de gemeenten een belangrijke rol spelen (blog/blog).
**Veranderstrategie
Van de veranderstrategie zijn in het visiedocument ELZ 2030 beschreven: de uitgangspunten (pg.34), de acties op regionaal niveau (pg.36) en die op landelijk niveau (pg.39). Een ESV in ontwikkeling kenmerkt zich door 3 fases: netwerkfase, afsprakenfase en organisatiefase (pg.38). Tegelijkertijd wordt getracht per eerstelijns discipline de organisatiegraad te verhogen, zodat gemandateerde afvaardiging naar een ESV makkelijker mogelijk wordt. Het is de bedoeling dat vanaf contractjaar 2026 er in een contract tussen verzekeraar en een ESV al afspraken worden gemaakt over inzet, doelen en taken.
Bij het organiseren van veranderingen spelen generiek altijd vier factoren een beslissende rol (zie plaatje onder), ook hier…
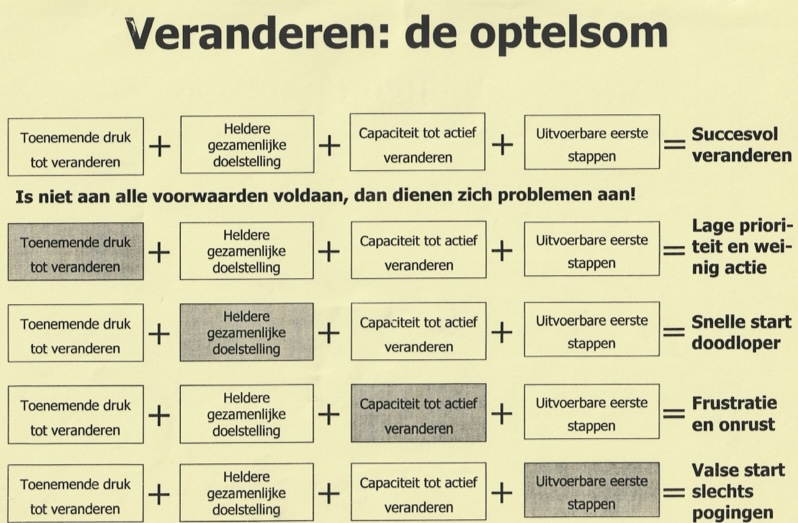
“Over elke discipline binnen de ELZ verschijnen met regelmaat zorgelijke signalen. Door in een dergelijk belangrijk visiedocument voor de nabije toekomst deze problemen niet te benoemen, worden ze met “mandatering en vertegenwoordiging met draagvlak” geëxporteerd naar de nieuwe overkoepelende organisatie, in dit document de regionale ESV”
Tot slot
Over steun vanaf de werkvloer voor een ESV kan ik niets zinnigs zeggen. De huisartsenvereniging heeft al eerder commentaar gegeven met hun bijdragen over ELZ en ESV (brief, 27 juni 2023 + 11 juli 2023 + Zorgvisie, 19 december 2023 + LHV, 11 januari 2024 + Zorgvisie, 16 januari 2024).
Met een eerste quote: “Negentig procent van wat wij als huisarts doen, is monodisciplinair. Voor de overige tien procent van de patiënten werken wij samen, bijvoorbeeld op het gebied van ouderenzorg. Die 10 procent is wel heel intensief en voor andere eerstelijns zorgverleners is dat een groter percentage van hun patiënten. Over deze multidisciplinaire samenwerking gaat deze visie.”
Met nog een tweede quote: “Qua organisatie is het voor onze achterban noodzakelijk dat eerstelijns zorgverleners zich eerst monodisciplinair met mandaat organiseren voordat er een multidisciplinair samenwerkingsverband kan ontstaan.”
Dat laatste lijkt mij een verstandig procesbesluit, om de transitie niet nog moeilijker te maken.
Mijn verwachting is dat goede ondersteuning ‘aan de achterkant’ (ICT, voorraadbeheer, inkoop, personeel, boekhouding, contracten, coaching, feedback, leidinggeven, organisatorische efficiëntie, werkprocessen, zoals zelfsturing e.a.) ervoor kan zorgen dat de belangrijke functies en waarden van de (huisartsen)zorg/wijkzorg i.h.a., zoals ‘kleinschaligheid aan de voorkant’, behouden kunnen blijven.
Het is zeer twijfelachtig of hiervoor een regionaal ESV nodig is.

Beste Anton, zoals vaak deel ik het grootste deel van je conclusies. De visie op de eerstelijnszorg is niet nieuw, maar de omstandigheden om deze te realiseren zijn belangrijk. Geld en menskracht zijn cruciaal en aan beide is een gebrek in de eerstelijnszorg. Het macrokader huisartsen/wijkverpleging is 1 miljard onderschreden (2019/2023), terwijl dit toch de kern disciplines zijn in de eerstelijnszorg. Maar zelfs met dit bedrag erbij (13 euro per Nederlander per jaar) is er te (veel) weinig budget om de verplaatste zorg of wachtlijst zorg te absorberen. Laat staan de benodigde menskracht.
De vormgeving, governance, en bekostiging van ESV is een mega opgave met de verschillende beroepscodes, culturen en bekostigingssystemen. Samenwerking en afstemming van monodisciplinaire beroepsgroepen in een regionaal netwerk is een meer realistische benadering dan multidisciplinaire regio organisaties. En maak dan regio’s vanuit bewoners perspectief, zodat die ook nog enige samenhang hebben https://www.de-eerstelijns.nl/2017/01/wat-is-een-regio/