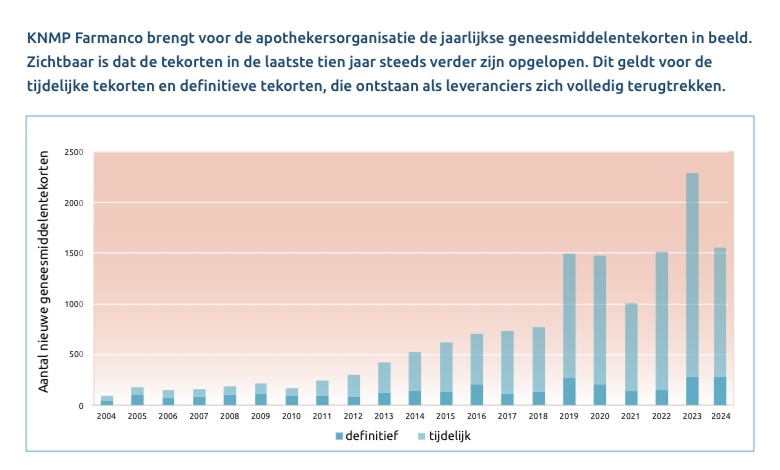
In december 2024 meldde de minister in een Kamerbrief over het tekort aan geneesmiddelen (citaat Kamerbrief, 12 december 2024): “De problematiek van geneesmiddelentekorten is complex. Het is een veelkoppig monster dat niet met één oplossing te bestrijden is en waar we reeds 10 jaar mee te maken hebben. Er zijn verschillende en vaak ook ingewikkelde oorzaken waar landen over heel de wereld mee te maken hebben. Ik vind het ernstig dat ook patiënten in Nederland hier de dupe van zijn. Het dupeert hen in hun dagelijks leven en het kan tot levensbedreigende situaties leiden (einde citaat).”
Als een probleem zo vaak en zo lang voorkomt en zoveel mensen raakt, hoop je op een aanpak die de kern van het probleem aanpakt: marktinterventie door de EU/overheid in alle stappen tussen ontwikkeling en aflevering geneesmiddel. Dat is blijkbaar te moeilijk. Om de schade te beperken worden wel veel maatregelen genomen, waaronder het zogenaamde tekortenbesluit.
Het College ter Beoordeling van Geneesmiddelen (CBG) en de Inspectie Gezondheidszorg en Jeugd (IGJ) houden in NL de vinger aan de pols wat betreft de melding van tekorten en het tekortenbesluit. Daarover gaat deze blog.
Allereerst een samenvatting van aard en omvang van het tekort aan geneesmiddelen. Daarna in het tweede kader de belangrijkste oorzaken van het tekort aan geneesmiddelen.
Info over tekorten geneesmiddelen (bron/bron/bron/bron/bron/bron/bron/bron)
|
· Ruim 4,5 miljoen mensen zijn in 2024 geraakt door een geneesmiddeltekort. · Het absolute aantal tekorten daalde in 2024 ten opzichte van een jaar eerder, van 2292 naar 1563. · Nog steeds is elke dag in elke apotheek gemiddeld 1 fte bezig met de tekorten. Dat zijn omgerekend 2.000 leden van de apotheekteams, goed voor 220 miljoen euro op jaarbasis. Daar komen andere noodzakelijke kosten bovenop. · KNMP: “Zo verstookt Nederland honderden miljoenen door geneesmiddelentekorten.” · Veel middelen op de lijst van kritieke geneesmiddelen worden geraakt. Zelfs in de · 74 procent van de tekorten betreft een middel dat onder het preferentiebeleid van één of · De gemiddelde duur van een tekort is 104 dagen. Voor de tekorten in 2024 geldt dat 13% definitief is. · In 2024 zijn in totaal 126 tekortenbesluiten afgegeven (waarvan 48 nieuwe en 78 verlengingen) en zijn er 9 tekorten vallend onder de reikwijdte van de Aanwijzing. · In het preferentiebeleid van alle verzekeraars bij elkaar zijn in januari 2025 in totaal 2401 verschillende artikelen als preferent aangewezen. Daarvan zijn 436 artikelen (18%) voor het eerst preferent; deze artikelen waren in 2024 bij geen enkele verzekeraar preferent. · Van alle 436 nieuw aangewezen preferente artikelen bleken 91 (21%) in week 2 in de Monitor leveringsproblemen te staan. Van de overige 1965 preferente artikelen (die al langer preferent waren), stond 12% in de Monitor leveringsproblemen en acht weken later nog altijd 41 van de 91 middelen. Daarmee is bijna 10% van alle nieuw aangewezen preferente middelen nog altijd niet direct leverbaar. |
Oorzaken tekort aan geneesmiddelen (bron/bron/bron/bron/bron) + blogs (zie onder)
|
Vertraging van productie, leveringsonderbrekingen, planning- of distributieproblemen van de fabriek, wereldwijde stijging van vraag naar een medicijn, leveringsprobleem van een vergelijkbaar medicijn, niet genoeg grondstoffen voor de productie van het medicijn, problemen met de kwaliteit, bedrijfseconomische omstandigheden, zoals een faillissement of intrekken van vergunning door de fabrikant, waardoor minder medicijnfabrikanten, te lange toeleveringsketen tussen grondstof en patiënt, afhankelijkheid buitenland (niet EU), daling medicijnprijzen waardoor fabrikanten liever aan ander land dan NL leveren, idem bij geen door overheid/verzekeraars te geven garanties voor een afzetmarkt binnen NL, de patentwetgeving, te kleine medicijnvoorraden (bij wie ligt het risico?), bewuste inzet van prijsdrukkende instrumenten die de overheid en zorgverzekeraars inzetten om de prijs zo laag mogelijk te krijgen, niet handhaven zorgplicht van verzekeraar t.a.v. beschikbaar geneesmiddel binnen de Zorgverzekeringswet, publieke belangen staan niet voorop bij beursgenoteerde bedrijven, ongelijke systematiek van rapporteren, impact van de nieuwe Uitgebreide Producenten Verantwoordelijkheid (kosten rioolzuivering), niet transparante en als zodanig geaccepteerde prijsvorming maakt beleidsinterventies lastig, niemand mag weten wat de netto preferentieprijzen zijn die zorgverzekeraars bedingen bij preferente aanbieders, hierdoor zijn deze geheime prijzen geen referentie als wordt gekeken naar het ‘Geneesmiddelenvergoedingssysteem’ en de Apotheek Inkoop Prijs. En ja, óók het preferentiebeleid speelt een rol bij tekorten aan geneesmiddelen, bv. bij de jaarwisseling (zie bovenstaand kader). |
Het antwoord op de vraag in hoeverre het verplicht opgelegde (hier) preferentiebeleid een rol speelt bij tekorten van geneesmiddelen is afhankelijk van degene (hier) aan wie de vraag wordt gesteld. Vraag je Zorgverzekeraars Nederland, dan is het standaardantwoord (hier, 3 mei 2024): “Het is in Nederland een hardnekkig misverstand dat het inkoopbeleid (preferentiebeleid) van zorgverzekeraars medicijntekorten veroorzaakt.”
De minister heeft daarentegen inmiddels zes beleidsvoornemens aangekaart om het preferentiebeleid (wél) te verbeteren (hier + Kamerbrief, 12 december 2024, pg.17 van 25). Opheffen van het preferentiebeleid is geen genoemde optie.
Míjn bezwaar tegen het preferentiebeleid is het feit dat partijen die hierover beslissen en de lusten ontvangen niet de partijen zijn die de lasten dragen (blog).
Het Tekortenbesluit
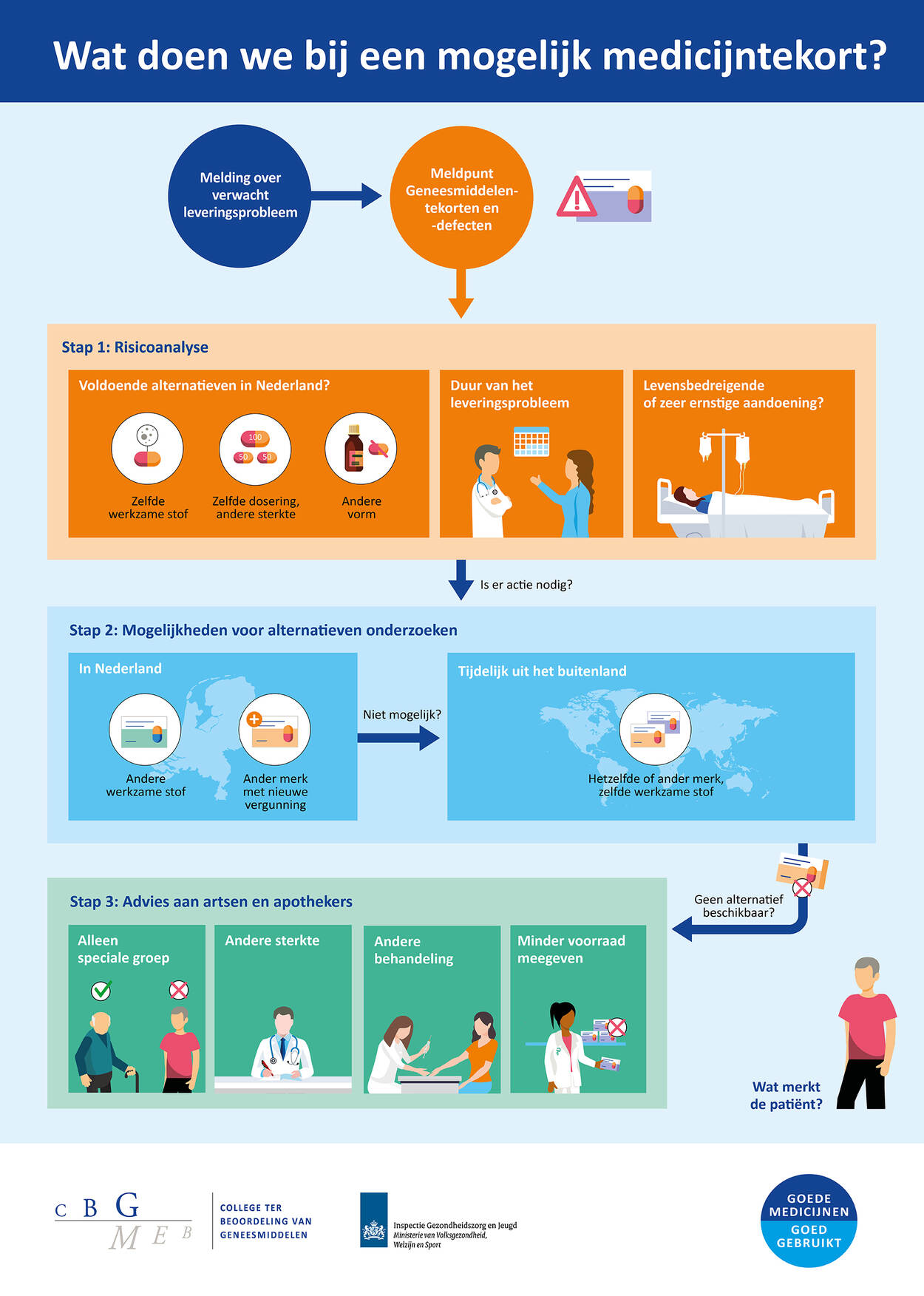
Bij een tekort aan een geneesmiddel kan de IGJ een tekortenbesluit afgeven, en de minister nu tijdelijk een aanwijzing geven, om een soortgelijk geneesmiddel tijdelijk uit het buitenland te mogen invoeren. Daarmee functioneert het tekortenbesluit als een vorm van preventieve EHBO om gezondheidsschade, ontstaan door het gemis van een noodzakelijk aanwezig geneesmiddel, te voorkomen. Zonder dit besluit is het in NL verboden om een geneesmiddel in het handelsverkeer te brengen zonder dat daarvoor een handelsvergunning is verleend.
Eerst nadere info over het tekortenbesluit, daaropvolgend een beschouwing.
Info Tekortenbesluit (bron/bron/bron/bron/bron/bron/bron/bron/bron)
|
Het tekortenbesluit wordt sinds 2018 door de IGJ afgegeven als uitzonderingsregel voor het oplossen van kritische tekorten. Een tekortenbesluit is een algemene toestemming aan apothekers, fabrikanten en groothandels voor invoer van medicijnen uit het buitenland bij een ernstig tekort. Het College ter Beoordeling van Geneesmiddelen (CBG) geeft aan wanneer er een ‘kritisch tekort’ is (Meldpunt CBG). Als dat er is, zijn er verschillende oplossingen. Een apotheek kan het geneesmiddel bijvoorbeeld zelf gaan maken. Als deze mogelijkheden het probleem niet oplossen, kan de Inspectie (IGJ) een zogeheten tekortenbesluit nemen. Dat betekent dat alle apotheken, groothandelaren en fabrikanten in Nederland een soortgelijk geneesmiddel uit het buitenland mogen invoeren. Voor een vlotte procedure moet hiervoor sinds een uitspraak van de Raad van State (20.11.2024) de Geneesmiddelenwet worden gerepareerd om een grondslag te creëren voor het tekortenbesluit. De minister heeft gezien deze uitspraak de IGJ de opdracht gegeven met de oude wettekst voorlopig niet te handhaven. Waarmee de import van geneesmiddelen uit het buitenland bij een tekort voorlopig wordt gedoogd Sinds 20 november 2024 zijn als noodgreep geneesmiddelen gepubliceerd die onder ‘de Aanwijzing van de minister van VWS‘ vielen, zodat deze medicijnen binnen een tijdelijk gedoogbeleid toch uit het buitenland gehaald konden worden. Na een goedgekeurde wetswijziging zijn deze Aanwijzingen niet meer nodig en kunnen genomen tekortbesluiten weer aanvangen. Er is verder een Operationeel Team Geneesmiddelentekorten (OTG) actief die, ter ondersteuning van het Meldpunt, (mogelijke) tekorten vroegtijdig kunnen signaleren en oplossen. In dit OTG zitten CBG, IGJ, KNMP, LCG en BG Pharma. Om het kernteam heen zit een tweede schil waarin de deelnemers van de Werkgroep Geneesmiddelentekorten periodiek op de hoogte worden gehouden van de voortgang van het OTG. Naast een Tekortenbesluit en Aanwijzing kent de fabrikant bij een tekort aan een geneesmiddel ook nog de mogelijkheid om met toestemming van het CBG het geneesmiddel te leveren met een Tijdelijk Afwijkende Verpakking (TAV). |
In een plaatje:
Beschouwing (bron/bron/bron/bron/bron/bron/bron/bron)
Het grootste en belangrijkste voordeel van het tekortenbesluit is dat het tijdelijk zorgt voor een verhoogde beschikbaarheid van medicijnen. Hiervan heeft vooral de patiënt baat. Zorgverleners en zorgverzekeraars kunnen via de verhoogde beschikbaarheid door extra import voldoen aan hun zorgplicht.
Maar er zijn ook nadelen. Allereerst wordt niet iedereen in de keten tijdig geïnformeerd over een tekort.
Daarnaast blijkt dat een gegarandeerde afzetmarkt voor een bepaalde tijd weliswaar bevorderlijk werkt voor fabrikanten om tekorten te voorkomen, maar garanties om lang specifieke geneesmiddelen te mogen leveren worden in deze markt niet gegeven. Dit kan betekenen dat apothekers en/of groothandelaren met een voorraad blijven zitten die zij niet meer kwijt kunnen. Het lusten/lastenverhaal is door gebrek aan transparantie over de risicodeling binnen het hele traject onduidelijk en waarschijnlijk onevenwichtig. Zo zien extramurale apothekers wel dat het tekortenbesluit een succesvolle maatregel is om tijdelijk een verhoogde beschikbaarheid te creëren van geneesmiddelen voor de patiënt, maar kunnen zij zelf dit lastig invoeren omdat het proces tijdrovend is, zij niet het juiste netwerk hebben, of omdat zij zich zorgen maken over de vergoeding van het product en de materiële kosten (bron).
Ook wordt geklaagd over de lange tijd die de hele procedure duurt om tot een besluit te komen.
Als laatste nadeel worden vaak hoge kosten genoemd. Zodra er wordt geïmporteerd onder een tekortenbesluit ziet men dat de prijzen van producten (vaak onverklaarbaar) hoog worden.
Uit onderzoek (RIVM, 24 maart 2025) blijkt dat door bijna iedere stakeholder een belangrijk neveneffect van de tekortbesluiten wordt genoemd: verschraling van zorg. Citaat: “Tekortenbesluiten worden gezien als een goede tijdelijke oplossing in een crisissituatie, maar niet als oplossing van het tekortenprobleem. De verschraling van de geneesmiddelenmarkt en het teruglopende aantal aanbieders in Nederland (al dan niet, volgens de meeste geïnterviewden, mede veroorzaakt door het preferentiebeleid) is voor velen een grote zorg. Door de invoer uit het buitenland met soepelere regels tijdelijk toe te staan wordt het tekortenbesluit ook gezien als regeling die mogelijk aan de verschraling bijdraagt (einde citaat).”
Goede EHBO is als besluit om tekorten tijdelijk af te dekken, uiteraard welkom. Maar te nemen overheidsmaatregelen met marktinterventie in de keten heeft de voorkeur (blog/blog/blog/blog/blog).
Goed nieuws
Het goede nieuws is het inzicht bij het ministerie dat het versterken van de productie voortaan dichtbij huis plaats moet vinden en dat dit Europees gecoördineerd moet gebeuren om efficiënt en effectief te zijn. In januari 2024 zijn hiervoor met oprichting van de ‘Critical Medicines Alliance’ (CMA) al de eerste stappen gezet. De CMA heeft onlangs met een strategisch rapport aanbevelingen gegeven aan de lidstaten en de Europese Commissie om de leveringszekerheid van kritieke geneesmiddelen te versterken en de productie van deze geneesmiddelen in de Europese Unie te stimuleren (CMA, 28 februari 2025). Dit rapport zal ook de input zijn voor nieuwe Europese wetgeving ten aanzien van meer leveringszekerheid, de ‘Critical Medicines Act’ (bron: Kamerverslag, 24 maart 2025).
Al eerder heeft de minister subsidie verleent aan projecten om productieketens in NL te versterken. Dit is gebeurd in het kader van ‘Important Projects of Common European Interest Med4Cure’ (IPCEI Med4Cure, 28 mei 2024).
Tot slot
Als NL al 10 jaar te maken heeft met tekorten aan geneesmiddelen bij een “veelkoppig monster” (citaat minister) is eerste hulp niet voldoende. Het is een goede zaak dat dit ook met Europees beleid nader wordt aangepakt. Burgers e.a. die bij een verplichte zorgverzekering zich alsnog zorgen maken over voldoende beschikbaarheid van geneesmiddelen (voorbeeld + folder) kunnen niet veel anders doen dan een politieke afweging maken en stemmen op een politieke partij die op dit dossier een daadkrachtig en doelgericht Europees beleid richting meer leveringszekerheid nastreeft.
NB:
–plaatje 1: KNMP, tien jaar in de rode cijfers, de impact van geneesmiddelentekorten, januari 2025, pg.6
–plaatje 2 is afkomstig van de CBG-website
Eerdere blogs over (tekorten aan) geneesmiddelen
18.08.2017: Prijsaanpak dure geneesmiddelen blijkt complexe zaak (weesgeneesmiddelen Ned.)
05.09.2018: Preferentiebeleid: van kostenbeheersing tot perversiteit (te ver doorgeschoten)
24.09.2018: Inzicht geven in prijs medicijn is taak van overheid (discutabele prijsstelling medicijn)
13.10.2018: Wouter Bos: Stop met wegduiken voor pijnlijke keuzes in de zorg (wegkijken als beleid)
18.01.2019: Prijs weesgeneesmiddelen: van verontwaardiging naar aanpak (afleggen verantwoording)
08.04.2019: Stijging gebruik opioïden vraagt een multidimensionale aanpak (“een stille opioïde-epidemie”)
01.02.2020: Ook de politiek aan zet bij gedragscode geneesmiddelenindustrie (code VIG over prijzen)
04.04.2020: Verhoogde urgentie aanpak tekorten geneesmiddelen (altijd al, zeker nu in coronatijd)
15.05.2020: Zuinigheid die wijsheid koopman bedriegt en zorg bedreigt (beleid medicijninkoop)
06.01.2021: Modernisering GVS levert zeker wat op, vooral misère (wisselen, misbruik MN R/)
22.10.2021: Dure geneesmiddelen: van markt naar controle (intramuraal, wees, kosteneffectiviteit)
04.02.2022: Nieuwe aanpak moet geneesmiddelentekorten voorkomen (ijzeren voorraad/EMA)
13.03.2022: Reflectie op speerpunten zorgkoers kabinet Rutte IV (1) (dure medicijn = speerpunt 4)
15.06.2022: Het nieuwe GVS: wie betaalt, bepaalt! Of toch niet? (Bezwaarbrieven + eigen Leidraad)
09.08.2022: Herberekening GVS-vergoedingslimieten: bezint eer ge begint! (2023: -140 mln.?)
10.11.2022: Hormoonspiraal Levosert ten onrechte als preferent aangewezen (zwichten voor NIP)
19.01.2023: Leveringszekerheid geneesmiddelen neemt af, tekorten nemen toe (WPG+GVS+pref.beleid)
27.02.2023: Niets wijst op het (willen) stoppen van het preferentiebeleid (toenemende tekorten)
02.01.2024: Regel hulpmiddelen (weer) met eigen lokale apotheek (m.n. palliatieve fase/dichtbij IZA)
08.03.2024: Stijging geneesmiddelentekort vereist aanscherping beleid (prijs/preferentie/overheid)
06.06.2024: Aanpak medicijntekort is politiek een vrije kwestie, dus…neem snel maatregelen
27.11.2024: Aanpassing wet- en regelgeving doemt op bij tekort geneesmiddelen (RvS-uitspraak)
