
Hoewel de laatste jaren meerdere malen in de Tweede Kamer een motie is aangenomen met het verzoek aan het kabinet om private equity (PE) in de zorg te verbieden (blog/hier/hier + hier), heeft dit advies weinig kans van slagen. Zo laten drie achtereen volgende ministers van VWS in brieven aan de Kamer weten: Kamerbrief VWS (Conny Helder, 16 april 2024) + Kamerbrief VWS (Fleur Agema, 5 maart 2025 + 31 maart 2025/huisartsenzorg) + Kamerbrief VWS (Daniëlle Jansen, 3 juli 2025).
Het ministerie stelt dat de publieke belangen van kwaliteit, toegankelijkheid en betaalbaarheid in de zorg moeten worden gewaarborgd en belangrijker zijn dan financiële belangen van zorgaanbieders/investeerders. Aan financiering van zorg via PE-partijen, commerciële investeerders en zorgaanbieders zijn weliswaar risico’s verbonden, maar een verbod op PE en/of winstuitkering in de zorg zou onwenselijk zijn (citaat minister: “de risico’s van PE-verbod vind ik gelet op mijn stelselverantwoordelijkheid niet verantwoord”).
In deze blog, met een wijze les over PE van een fiscaaldeskundige nog op het netvlies (NRC, 14 maart 2025), een zoektocht naar argumenten. Zeker in verkiezingstijd, want de moties met deze strekking (zie plaatje onder blogtitel) zijn in de huidige Tweede Kamer (wel) met een meerderheid aangenomen…
Of dat na de verkiezingen van 29 oktober zo blijft, is de vraag.
Allereerst, wat is PE? Hier volg ik de beschrijving van de minister in de Kamerbrief…
Wat is PE? (Uit Kamerbrief VWS, 5 maart 2025)
|
“Private equity betreft de verzamelnaam voor partijen die vermogen aanbieden aan niet-beursgenoteerde ondernemingen. Investeringen vinden doorgaans plaats in de vorm van het verkrijgen van een meerderheidsaandeel. De fondsen voor dergelijke investeringen zijn hoofdzakelijk afkomstig van institutionele investeerders, zoals pensioenfondsen en verzekeringsmaatschappijen of particulieren en worden beheerd door private equity partijen. Private equity is één van de vele mogelijke commerciële investeerders die financiering aanbieden aan zorgaanbieders. Denk bijvoorbeeld ook aan angel investeerders, institutionele beleggers, particuliere investeerders. Een business angel of angel investeerder koopt niet alleen aandelen in een bedrijf. Een angel investeerder is zelf ook ondernemer geweest en helpt daarbij ook met de bedrijfsvoering. Een institutionele belegger is een bedrijf of organisatie die geld investeert namens cliënten of leden. Een particuliere investeerder is een persoon of bedrijf dat zijn eigen geld in een bedrijf investeert.” |
Het toestaan van fondsen en/of PE heeft sowieso een prijsopdrijvend effect omdat de voornaamste bron van rendement voor investeerders de (volgende) verkoop is van hun bedrijfsinvestering. Tot institutionele investeerders uit het kader boven behoren ook pensioenfondsen en verzekeringsmaatschappijen, waarmee gezegd dat financiële belangen zich uit kunnen strekken over veel maatschappelijke terreinen en deze sectorale belangen zelfs onderling tegengesteld kunnen zijn.
Daar komt bij dat banken de laatste jaren meer, en hogere, eisen zijn gaan stellen aan zorgorganisaties voor financiering. Dat betekent dat zorginstellingen lastiger via banken gefinancierd kunnen worden en zo eerder (dan wenselijk?) uitkomen bij het alternatief: PE! (hier/2018 + hier/2025 + hier/2025).
Kan dat niet anders? Ik denk aan een ruimere leenmogelijkheid via het Waarborgfonds voor de Zorgsector(WFZ), aan het oprichten van een Nutsspaarbank en/of een lening kunnen afsluiten uit liggende reserves bij zorgverzekeraars. De hamvraag is of zorgverleners voor hun investeringen/innovaties nu niet te snel op een PE zijn aangewezen? Als het zorgstelsel al bijna 20 jaar is gebaseerd op gereguleerde marktwerking, waarom dit onderdeel dan ook niet beter ‘gereguleerd’?
Verkiezingen Tweede Kamer
Wat blijft erover van de aangenomen moties in de Tweede Kamer over PE-verbod? Richting de verkiezingen heeft artsenblad Medisch Contact dit onderwerp nagezocht. Standpunten van de meeste partijen schuren inmiddels dicht aan tegen het voorgestelde beleid van dit kabinet.
Wat zijn de plannen voor de zorg (Medisch Contact, 12 september 2025)
|
Citaat: “De opkomst van commerciële partijen in de zorg en de ervaring met het faillissement van Co-Med vinden duidelijk hun weerslag in de programma’s. GroenLinks-PvdA zegt te ‘strijden tegen commerciële partijen in de zorg voor wie winst het hoofddoel is’, door ‘het winstverbod aan te scherpen’. Het CDA wil aan private-equitypartijen ‘extra eisen stellen om langjarig commitment te waarborgen’, bijvoorbeeld dat ‘commerciële huisartsenketens of private ggz-aanbieders meedraaien in de reguliere weekend- en nachtdiensten’. En de ChristenUnie wil er werk van maken ‘om overnames van huisartsenpraktijken door investeringsmaatschappijen te stoppen’. De PvdD wil ‘durfinvesteerders weren’, de PVV private equity in het algemeen. Volt wil investeringsmaatschappijen ontmoedigen door winstuitkeringen wettelijk te beperken, en juist praktijkovernames ‘door zorgprofessionals die daar zelf zorg gaan verlenen’ stimuleren.” |
NB: In het VVD-conceptverkiezingsprogramma (2025), een huidige stelseltrouwe en nu nog grootste regeringspartij, kon ik geen concrete passages vinden waarin PE in de zorg expliciet wordt geregeld.
De omvang van PE
Vanaf ca. 2008 is er een sterke toename zichtbaar in het aantal overnames/transacties binnen de gezondheidszorg. JBR meldt op website dat 85% van de transacties in 2023 werd gedreven door privaat kapitaal, met een afname in het aandeel van PE en een toename van andere private investeerders (hier).
Het aandeel van PE verschilt per sector: ca. 20-25% van de kraamzorg, 4-10% van de paramedische zorg, en 19-26% van de mondzorg is door PE-partijen gefinancierd. De minister meldt (hier/hier) dat de omvang (uitgedrukt in geldstromen) van specifiek PE in 2022 in de Zorgverzekeringswet ongeveer 3,5% van de totale uitgaven (€ 1,43 miljard) behelst en in de Wet langdurige zorg circa 0,5% (€ 98 miljoen).
Verder meldt de minister dat er op basis van die beschikbare data geen aantoonbare verschillen bestaan op het gebied van kwaliteit, toegankelijkheid en betaalbaarheid tussen zorginstellingen met én zonder PE-participatie. Met daarbij (dus) haar conclusie dat er “onvoldoende aangrijpingspunten zijn om de noodzaak en proportionaliteit van een zware maatregel als PE-verbod te kunnen onderbouwen.”
In de huisartsenzorg zouden op basis van laatste onderzoek (NIVEL, 2024/EY, 2024) ten minste 34 mogelijk bedrijfsketens van huisartsenpraktijken zijn die samen eigenaar zijn van in totaal 116 huisartsenpraktijken (van de 4847 huisartsenpraktijken) met een “aannemelijk commerciële” insteek. Uit het EY-onderzoek is gebleken dat achter één (bedrijfs)keten in de huisartsenzorg een private equity partij zit (Centric Health).
Ten behoeve van digitale oplossingen met informatiesystemen voor huisartspraktijken (HIS), huisartsenposten (HAPIS) en een oplossing voor keten- en netwerkzorg (NIS) sluipt PE inmiddels ook de eerstelijnszorg binnen (ZorgICTzorgen, 5 september 2025).
Negatieve publiciteit bij financiële transacties
Bij uitwassen van PE en/of commercie ontstaat snel negatieve publiciteit. Naast het noemen van 129 voorbeelden uit het dossier “Zorgcowboys” (Follow The Money), in deze blog aandacht voor nog twee voorbeelden.
Allereerst Co-Med BV, waar al veel over is geschreven (blog/blog/blog). Hier kan nog aan worden toegevoegd dat zorgverzekeraars nog eens 1,1 miljoen euro kwijt zijn aan het faillissement van Co-Med. Het gaat daarbij om een compensatie aan de curatoren voor de tijd en kosten die zij kwijt zijn aan het in stand houden van de praktijken totdat een praktijk is overgedragen. De curatoren zijn ook tijd en geld kwijt aan de kosten van bijvoorbeeld mailing om de patiënten te informeren, aan de noodoplossing van Arene en de huur van de locaties die aangehouden moeten worden (bron/bron). Inmiddels is het dossier Co-Med overgedragen aan het Openbaar Ministerie, vanwege de constatering dat gevonden dubieuze feiten bij de bedrijfsvoering verder binnen het strafrecht moeten worden behandeld (NZa, 20 maart 2025).
Hoe het toch zo mis kon gaan met Co-Med? Van eerst door verzekeraars geduide innovatie, naar daadwerkelijk het leveren van ondermaatse zorg, naar vervolgens faillissement en tot slot (nu) bezoek aan de strafrechter.
Het tweede voorbeeld betreft het Gelre ziekenhuis. Voor de voorgeschiedenis verwijs ik naar een eerdere blog (blog, 3 juli 2023). Het goede nieuws is dat vanwege het voorspoedige herstel Gelre ziekenhuizen eerder dan gepland uit bijzonder beheer bij de Rabobank kwam (Zorgvisie, 16 september 2025). Het ziekenhuis stond voorheen bijna 30 miljoen euro in het rood op de rekening-courant. Dat was de limiet die de kredietverschaffers ING en Rabobank eerder hadden afgesproken. Wat bleek? Het ziekenhuis zag zich genoodzaakt zijn laboratoria te verkopen aan een beursgenoteerd bedrijf om schuldeisers op afstand te houden (NRC, 17 augustus 2025)…
|
Citaat: “Zo ook het Gelre Ziekenhuis in Apeldoorn dat zich twee jaar geleden gedwongen zag zijn laboratoria te verkopen. Het ziekenhuis stond onder curatele van de banken maar met de ruim 14 miljoen euro die het van Eurofins kreeg voor zijn labs kon het zijn schuldeisers op afstand houden. „Achteraf bezien, maar dat is vaak bij achteraf, kun je daar de nodige vraagtekens bij zetten”, zegt bestuursvoorzitter Eringa over de verkoop die plaatsvond voor hij aantrad. „Een lab is zo vitaal voor een ziekenhuis dat het van belang is dat dicht bij je te houden.” Tegelijkertijd wijst hij erop dat schaalgrootte nodig is om de labs rendabel te houden.” |
Een microbioloog en columnist bij Medisch Contact pakte dit bericht recent in zijn column op en schreef: Citaat: “De echte kwestie is niet eens financieel maar principieel: diagnostiek is een kerntaak, hoe haal je het als ziekenhuis in je hoofd om je daarvoor uit te leveren aan een externe partij? (MC, 11 september 2025)”.
Misschien had de overname van het lab deze maand geheel geen publiciteit gekregen, ware het niet dat het Franse Eurofins eigenaar is van ‘Clinical Diagnostics’, een van hun 950 labs in 60 landen, waaronder in Rijswijk in NL, en inmiddels bekend als het laboratorium van de recent breed uitgemeten hack van fundamentele patiëntgegevens (NRC, 25 augustus 2025 + hier + hier).
Conclusie ministerie van VWS: een gerichte aanpak ter regulering…
Aanpak van PE zou, zoals gezegd door het ministerie, een te grote negatieve impact op de toegankelijkheid en continuïteit van zorg. Daarnaast zou een PE-verbod grote (financiële) risico’s voor de overheid tot gevolg kunnen hebben. Het EU-recht houdt een vrij verkeer in van goederen en kapitaal. Blijft over een gerichte aanpak van de overheid tegen personen of partijen die hun eigen financiële belangen vooropzetten. In populair jargon “gerichte aanpak van graaiers in de zorg” (Kamerbrief, 5 maart 2025, pg.13 van 14, kolom 4).
In dezelfde Kamerbrief, kolom 2 de voordelen/nadelen genoemd van een PE-verbod.
In onderstaand kader ziet dat er zo uit…
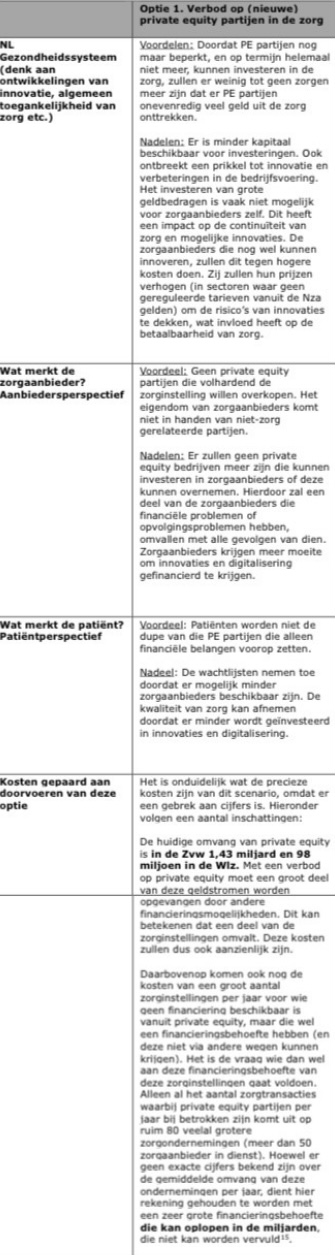
Die zogenaamde gerichte aanpak van de overheid houdt in dat de minister daar waar er winsten worden uitgekeerd en de kwaliteit van zorg ondermaats is, daar waar geld wordt weggesluisd, of daar waar er geen gelijkwaardige toegang is tot zorg, gericht en stevig wordt ingegrepen.
Dat ingrijpen gaat gebeuren met:
- Met het wetsvoorstel voor de Wet integere bedrijfsvoering zorg- en jeugdhulpaanbieders (Wibz) moeten PE-partijen en commerciële investeerders of zorgaanbieders met slechte intenties worden ontmoedigd. Onder andere door extra voorwaarden te stellen aan winstuitkering, aan het aantrekken of terugbetalen van eigen of vreemd vermogen en met toezicht op vastgoedtransacties.
- Daarnaast krijgt de NZa de bevoegdheid om in de zorgspecifieke fusietoets fusies inhoudelijker en laagdrempeliger te kunnen toetsen (Kamerbrief, 28 januari 2025). Met een toets op kwaliteit, rechtmatig gedrag met betrekking tot de Wet marktordening gezondheidszorg (Wmg) en de continuïteit van zorg. Met name het “kralen rijgen” door PE, waarbij een investeerder één voor één kleine spelers overneemt, lijkt de aanleiding te zijn voor uitgebreider te toetsen (blog).
Beschouwing bij marktdenken
Bijna 20 jaar gereguleerde marktwerking betekent dat overheid met verzekeraars de vrijheid nemen te bepalen wanneer een vrije markt ‘behoefte’ heeft aan regulering: de gereguleerde markt, ooit verkocht als marktwerking waar dat kan, regulering waar dat moet. Zorgverleners worden gezien als risicodragende en ondernemende private ondernemingen die op hun beurt weer afhankelijk zijn van tal van andere private partijen in en om de zorg die commerciële belangen hebben.
Zorgaanbieders moeten als onderdeel van hun bedrijfsvoering ook zelf financiering (kunnen) regelen voor de investeringen die zij willen doen. Ten behoeve van innovatie, huisvesting met verbouwing, medische apparatuur etc. Deze financiering kan worden geregeld via banken, eigen vermogen of via inbreng van al dan niet commerciële investeerders zoals PE-partijen. Aan deze lening is gekoppeld een rentebetaling en een winstuitkering voor de aandeelhouder van de investeerder. Waakzaamheid als maatschappij is geboden, omdat bij (te) commercieel denkende investeerders de focus financieel is, zijnde rendementen en winstmaximalisatie.
Wanneer gaat dit mis?
*het gaat mis als banken gaan werken met extra risico-opslagen m.b.t. de hoogte van de rente. Dit kan aanleiding zijn ongewenste besluiten in het werkveld (zie lab Gelre) te nemen. Daarnaast zijn zorgverleners dan mogelijk eerder aangewezen op het alternatief, een commercieel denkende investeerder. Dan wel zorgverleners investeren niet (artikel).
*het gaat mis als de optelsom van tariefregulering, toetredingsregulering, kwaliteitsregulering, bedrijfsvoering regulering, in het algemeen “aanbiedersregulering” op de balans zwaarder weegt dan regulering van investeringsmogelijkheden en/of zorginkoop. Kijk hoe wordt omgegaan met het handhaven van de zorginkoopplicht van verzekeraars (blog/blog/blog), met de hybride en trage aanpak van wachtlijstbeheer (blog) etc.
*het gaat ook mis als de zorginhoud en de organisatie niet bepalend/leidend zijn voor het vaststellen van het noodzakelijk zorgbudget. Er is altijd al budgettering geweest en dit betekent op voorhand dat partijen voorzichtig blijven en met wisselend kabinetsbeleid niet weten of zij in staat worden gesteld om het rendement te taxeren (“ROI”) van gedane investering. Dan kunnen de financiële parameters van de ‘onderneming’ er nog redelijk uitzien, terwijl niet wordt gedaan wat nodig is. Budgettering heeft niets met een vrije markt te maken, heeft wel te maken met 100% opgelegde top-down regulering vanuit het ministerie van Financiën.
*het gaat ook mis voor de maatschappij als PE-partijen een bestuurs- of commissarispositie innemen en daarmee (in) direct invloed uitoefenen op het beleid van die ondernemingen. Als hier begrippen als transparantie, kartelvorming, asymmetrische onderhandelingsmacht, marktmacht en informatie(a)symmetrie niet duidelijk tot in detail per sector worden beschreven (hier), zal dit ook het jaarlijkse proces van contractering en verantwoording blijvend nadelig beïnvloeden (hier).
*het gaat mis als zorginkopers de burgerbelangen onvoldoende borgen als met prijsregulering bij contractbesprekingen wordt geconstateerd dat er excessieve winsten worden gemaakt en er niet wordt ingegrepen.
*het gaat mis als commerciële bedrijven en private investeerders allerlei nieuwe manieren om geld te verdienen ontdekken, maar niemand de consequenties voor het zorgsysteem en de samenleving als geheel overziet. Citaat: ‘De overheid zet de deur wagenwijd open.’ (Bron: FTM, 22 december 2024).
Bij het huidig nog (dys?) functionerende zorgstelsel (blog) moet de mogelijkheid van een niet excessieve winstuitkering worden toegestaan, mits het gecontracteerde zorgdeel tijdig en naar behoren wordt geleverd. Ook moet er legitiem voor worden gezorgd dat een zorgverlener in staat wordt gesteld om extra geld aan te trekken voor investeringen. Een generiek verbod op winstuitkering maakt investeringen onmogelijk (ESB, 9 januari 2025).
Dit is/wordt het beleid van het kabinet dat vaststelt, dat een PE-verbod en een algeheel winstuitkeringsverbod in de gehele zorg niet gaan werken. Daarom kiest de overheid voor de derde weg, zijnde het met beschermende wetgeving zorgdragen voor een goed gereguleerde winstuitkering.
“Beschermende” wetgeving bij gereguleerde winstuitkering
Voorwaarden bij winstuitkering voor het zorgveld worden geregeld in wetten.
* Wet kwaliteit, klachten en geschillen zorg (Wkkgz) regelt de voorwaarden aan kwaliteit en het IGJ-toezicht daarop.
* Wet toelating zorgaanbieders (Wtza) regelt de vergunning en regelt het bevorderen van een transparante en ordelijke bedrijfsstructuur en bedrijfsvoering. Met als uitgangspunt dat in principe alle categorieën van zorgaanbieders verplicht blijven om zich jaarlijks vóór 1 juni maatschappelijk te verantwoorden door het openbaar maken van een jaarverantwoording (blog/blog). De Wtza regelt de toetreding tot de zorgmarkt: denk aan meldplicht, registratie en vergunningseisen bij de start van een zorgorganisatie (blog).
* Wet marktordening gezondheidszorg (Wmg). Deze Wmg regelt bevoegdheden voor de NZa geregeld op het gebied van tarief- en prestatieregulering, toezicht op ziektekostenverzekeraars en zorgaanbieders en bevoegdheden met betrekking tot aanmerkelijke marktmacht en de nieuwe aangepaste zorgspecifieke concentratietoets, ook wel zorgspecifieke fusietoets genoemd (hier).
* Wet integere bedrijfsvoering zorg- en jeugdhulpaanbieders (Wibz). Deze wet ligt nog bij de politiek (hier) met het voorstel dat toezichthouders beter uitgerust worden met gereedschap om financieel wangedrag effectiever tegen te gaan dan nu het geval is. De Wibz richt zich na de start op voortdurende bedrijfsvoering: de focus ligt op het waarborgen van een integere, transparante en goed beheerde organisatie.
Mijn vijf opmerkingen bij aanpassen wetgeving
- Op de systematiek van kostenonderzoeken (NZa/Wmg) ga ik nu niet in (blog/blog). De gemiddelde kosten die landelijk terugkijkend gemaakt worden voor een prestatie, vormen nu nog vooruitkijkend de nieuwe bovengrens (norm) waartegen zorgaanbieders de zorg moeten gaan leveren. Het wordt tijd voor een publiek debat dat kostprijsberekening en risico-afwenteling op deze manier niet werken.
- Aan regulering en handhaving van alle wetten zijn ook maatschappelijke kosten verbonden.
- Fusie- en concentratietoetsen ten spijt, groter is niet altijd beter.
- Ruim 7500 zorgaanbieders in verschillende sectoren zoals de huisartsenzorg en paramedische zorg, hebben momenteel al een bedrijfsstructuur waarbij winst mag worden uitgekeerd.
- Zo lang zorg in Nederland wordt geleverd door zogenoemd ‘private’ partijen, is het maken van winst noodzaak.
Tot slot
Investeerders zijn met name actief in sectoren waar winst uitgekeerd mag worden, want er moet iets tegenover het risico van de investering staan (in dit geval rendement). Inmiddels heeft het toestaan van PE ertoe geleid dat verbod nu veel te veel (juridische) consequenties gaat hebben. Verkoop aan andere PE-partijen is dan immers verboden en verbod zou ook in strijd zijn met het EU-recht.
Daarnaast hebben achtereenvolgende kabinetten niet gezorgd voor een alternatief waar zorgverleners dan veilig naar toe konden. Het feit dat banken met aangepaste investeringsdrempels komen op basis van hun eigen risico-analysis, werkt ook niet faciliterend. Hun belang/gedrag, als vierde partij in het veld, naast burgers, verzekeraars en zorgverleners, blijft onterecht buiten het publieke debat.
Eerdere relevante blogs over plaatsbepaling bedrijfsketens
19.03.2020: Maak het praktijkhouderschap huisarts aantrekkelijker (aantal, bekostiging, spreiding)
05.11.2020: Bij huisartsenzorg blijkt eigenaarschap praktijk van secundair belang (1) (Quin ACM NZa)
07.09.2021: Bij huisartsenzorg (b)lijkt eigenaarschap van secundair belang (2) (fout: van primair belang)
08.10.2021: Het hebben van een vaste huisarts leidt tot betere zorguitkomsten (3 indicatoren)
04.11.2022: Politiek aan zet: vaste zorgrelatie geeft werkplezier en betere zorg (aanpak G-Br.)
09.01.2023: Leidt actuele goodwilldiscussie tot ander overnamebeleid huisartspraktijk? (Co-med)
22.02.2023: Kostenvergoeding huisvesting huisartspraktijk vraagt nieuwe berekening (IZA/PKO)
04.04.2023: Zélf richting geven aan sturing zorgaanbod en bedrijfsvoering (Commercie,PKO,IZA etc.)
07.04.2023: Rapport “De basis op orde”, nu voortgang aan IZA-thematafel 1e lijn (RVS-IZA/OECD)
08.05.2023: Behoud van kernwaarde continuïteit als baken van vooruitgang (commercie/ketens-contract)
27.05.2023: Huisartsen stellen beroep in bij hoogste rechter economisch bestuursrecht (CBb)
25.08.2023: Oordeel toezichthouders private equity in huisartsenzorg laat te lang op zich wachten
11.09.2023: Zet in IZA primaire zorg centraal, niet het schaalniveau van organiseren (regio))
30.10.2023: Huisartsen strijden terecht voor rechtvaardiger tarief basiszorg (CBb/beschikking)
06.12.2023: Passend contract ook in IZA-tijdperk moeizaam te realiseren (rechtszaken/betaaltitel)
22.12.2023: Bestuursrechter dwingt NZa huisartstarieven nader te herijken (CBb/’kostendekkend’)
08.01.2024: Laat verschil bekostiging 1e en 2e lijn geen spelbreker zijn in samenwerking
27.02.2024: Kanttekeningen bij visie eerstelijnszorg 2030 (historie, regio, GR, AMW, gemeente)
13.03.2024: Beperkt toezicht geeft huisartsenzorg leverende bedrijfsketens veel vrijheid (NZa)
18.03.2024: Zorg voor ONI en NONI (Zorgplicht ZV/maatregel NZa/NHG bouwblok organisatie)
16.04.2024: Naast zorgverleners ook wetgever, toezichthouder, inkoper aan zet bij invulling medische Wlz-zorg
25.04.2024: Te beschouwen thema’s bij commerciële bedrijfsketens huisartsenzorg (ingreep IGJ)
11.06.2024: Tussentijdse evaluatie Integraal Zorgakkoord roept vraag op: hoe nu verder?
25.06.2024: Financiële staat: vraag/antwoord (19) (n.a.v. tussentijdse evaluatie Integraal Zorgakkoord)
28.06.2024: Zorgcontractering als speelbal van beleid (wijzigingen zorgcontractering: Mous/Maverick)
10.07.2024: Faillissement Co-Med noodzaakt tot scherper blik op organisatie en uitvoering zorg
27.08.2024: Uitkomst kostenonderzoek huisartsenzorg sluit niet aan op praktijkvoering (2024)
25.10.2024: Zand erover? (Artikelen NRC over Co-Med, nu hoe verder: met HAZ met PE en met commercie?)
