
Als 3,5 miljoen Nederlanders, dat wil zeggen een op de drie medicijngebruikers, in 2025 gevolgen heeft ondervonden van geneesmiddelentekorten (hier/hier/hier), mogen we toch wel spreken van een probleem. Met grote consequenties voor allereerst medicijnafhankelijke burgers. Daarnaast voor zorgmedewerkers, gezien de tijd die tekorten hen kosten. Dat geldt vooral voor apothekers(assistenten): in een gemiddelde apotheek zijn assistenten 16 uur en apothekers 7 uur per week kwijt aan tekorten. Daardoor hebben zij minder tijd voor belangrijke zorgtaken (Kamerbrief, 26 juni 2025).
Het goede nieuws (Trouw, 30 december 2025) is dat in 2025 (1134 geneesmiddelen) het tekort wel is gedaald ten opzichte van 2024 (nog 1563 geneesmiddelen). Deze verbetering zal te maken hebben met een overeengekomen voorraadverplichting voor kritieke geneesmiddelen, eenduidige definiëring van wat tekort is, een meldplicht en publicatie van leveringsonderbreking, de oprichting van de Taakgroep Geneesmiddeleninkoop en Beschikbaarheid met deelname van alle relevante partijen en een nationaal prijs- en inkoopbeleid. Met bij dit laatste item als voorbeeld de distributievergoeding, waar zorgverzekeraars en groothandels afspraken over hebben gemaakt.
In deze blog een beschouwing over de tekorten naar aanleiding van een rapport van de brancheorganisatie van apotheken (KNMP, 26 januari 2026).
Wat waren in dit recente rapport de belangrijkste conclusies?
Rapport “Geneesmiddelentekorten in 2025” (KNMP, 26 januari 2026)
|
· Per geneesmiddel zijn minder leveranciers in Nederland actief. Dit daalde van 3,3 in 2016 naar 2,6 in 2025. Als er iets misgaat moet geneesmiddel steeds vaker worden geïmporteerd. · Import bij tekort via apotheek is toegestaan door een vrijstellingsbesluit (aanwijzing door VWS aan IGJ), maar steeds voor een korte periode. Dit betekent meteen een hernieuwd probleem bij afleveren voor de volgende patiënt. · Steeds minder leveranciers zijn er omdat verzekeraars steeds vaker voor een beperkt aantal leveranciers kiezen: leveranciers die niet aangewezen worden, trekken zich terug uit de markt. · Het aantal geneesmiddelen waarbij slechts één generieke fabrikant 100% van de markt heeft, steeg van 32% in 2016 naar 38% in 2025. Dit verhoogt de voorspelbaarheid (positief), maar ook de kwetsbaarheid van logistiek (negatief). · Als geneesmiddel geen preferente status meer heeft, bouwen leveranciers voorraden af omdat deze anders onverkoopbaar zijn. · Het preferentiebeleid zorgt ervoor dat minder leveranciers in Nederland leveren. · Hoe hoger het tekort en hoe lager de prijs, des te hoger is daarna als compensatie de importprijs. Met extra kosten voor patiënt, apotheek en verzekeraar. · Import uit buitenland, aldaar wel beschikbaar, als goedgekeurd beleid bij tekort alhier, betekent specifiek Nederlands falen op de geneesmiddelenmarkt. · Huidige wet- en regelgeving vraagt van zorgverleners onevenredig veel inspanningen. · Bij één op de zes tekorten moet de patiënt wisselen naar een medicijn met een andere werkzame stof. · Bij één op de vijf gevallen van tekort moet de patiënt worden overgezet naar een medicijn met een andere sterkte of vorm. Met mogelijk meerkosten. · In 2025 becijferde de KNMP dat elke dag in elke apotheek gemiddeld 1 fte bezig is met tekorten. In een sector met personeelstekort. Ook merkten apotheken een onvoldoende levering van wel beschikbare middelen door quotering van de groothandels. Ook dit geeft leveringsproblemen met wachten, die niet door Farmanco worden geregistreerd. · Steeds vaker is het marktaandeel van de grootste leverancier veel groter dan het marktaandeel van anderen. Dit draagt bij aan tekorten omdat leveranciers met klein marktaandeel niet in staat zijn het marktvolume van een (bijna-) monopolist op te vangen. · Oorzaak tekorten vaak niet bekend omdat leveranciers daar geen mededeling over doen. Daar waar de oorzaak wel bekend is, wordt het grootste deel van tekorten veroorzaakt door een productieprobleem. Extra voorraden die groothandels vanaf 2024 voor goedkopere geneesmiddelen hebben aangelegd, dragen bij aan de daling van het aantal tekorten. · Nederland hoort op basis van officiële prijzen tot de drie goedkoopste landen. In de praktijk betalen verzekeraars veel lagere prijzen door afspraken met leveranciers. Bij productieproblemen zullen leveranciers vanwege lage prijzen niet direct voor Nederland kiezen als productie weer op gang komt. · Van de tekorten valt 71% onder het preferentiebeleid van verzekeraars. De duur van tekorten is licht gedaald tot 96 dagen. Voor bijna 20% van de tekorten moesten patiënten meer dan half jaar wachten. · Bij tekorten van geneesmiddelen met smalle therapeutische breedte, waarbij de effectieve en toxische concentraties dicht bij elkaar liggen, leidt het wisselen van een medicijn eerder tot minder werkzaamheid of ongewenst effect. · Er zijn 100 geneesmiddelen met tekorten die vallen onder de categorie “essentieel voor acute, levensbedreigende situaties”. Tekorten uit deze categorie troffen bijna 1 miljoen geneesmiddelen gebruikers. |
Het niet op voorraad zijn van een geneesmiddel betekent voor het apotheekteam een tijdrovende zoektocht naar een alternatief. Zij zijn daarbij bevoegd via een importbesluit uiteindelijk een buitenlands middel te betrekken. Een middel wat op hetzelfde moment op de Nederlandse markt dus niet (meer) beschikbaar is.
In het eerste half jaar van 2025 verstrekten openbare apotheken 335.000 keer een dergelijk geïmporteerd geneesmiddel vanwege ernstige tekorten. Het ging hierbij om 116 verschillende combinaties van werkzame stof, sterkte en toedieningsvorm. Apothekers zorgden er zo voor dat 220.000 patiënten alsnog de meest geschikte en beschikbare farmacotherapie kregen (SFK, 4 september 2025).
In onderstaand plaatje een overzicht van problemen bij het zoeken naar een alternatief: wisselen van merk, vorm, sterkte, verpakkingsgrootte, werkzame stof of toedieningsvorm. Alleen als er geen alternatief wordt gevonden (1%), krijgt de patiënt (volgens onderstaand plaatje) geen medicijn. En dat bij wisselend preferentiebeleid, per verzekeraar per start van elk nieuw jaar, mag het apotheekteam op zoek naar de oplossing…
Rapport “Geneesmiddelentekorten in 2025” (KNMP, 26 januari 2026, pg.9)
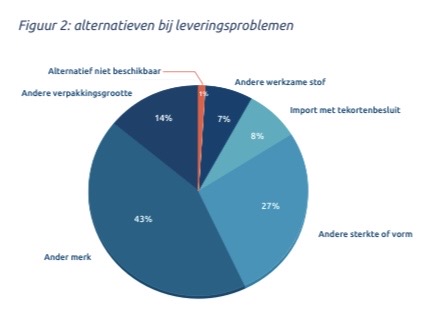
Het preferentiebeleid
De relatie tussen het preferentiebeleid en het ontstaan van tekorten aan geneesmiddelen is al jaren onderwerp van discussie (zie eerdere blogs). Het antwoord op deze vraag is afhankelijk aan wie de vraag wordt gesteld. Zorgverzekeraars ontkennen de relatie (ZN, 3 mei 2024). Het College ter Beoordeling van Geneesmiddelen noemt het ook niet expliciet (hier).
Maar de KNMP meldt als feit dat van de geregistreerde tekorten 71 procent valt onder het preferentiebeleid van de zorgverzekeraars (zie plaatje onder blogtitel). Natuurlijk is die relatie er wel, als bij nieuw preferentiebeleid met een totaal van 2401 als preferent aangewezen geneesmiddelen er 436 (18%) nieuwe preferente middelen zijn bijgekomen. Citaat (SFK, 27 maart 2025): “Van alle 436 nieuw aangewezen preferente artikelen bleken 91 (21%) in week 2 in de Monitor leveringsproblemen te staan. Van de overige 1965 preferente artikelen (die al langer preferent waren), stond 12% in de Monitor leveringsproblemen en acht weken later nog altijd 41 van de 91 middelen. Daarmee is bijna 10% van alle nieuw aangewezen preferente middelen nog altijd niet direct leverbaar.”
ZN benoemt de besparingen als voordeel van het preferentiebeleid (hier), maar kijkt weg bij de nevenconsequenties. Degene die de regels opstelt (verzekeraar) laat de ander qua reparatiewerkzaamheden opdraaien voor de consequenties. Dat is geen stoer beleid!
De keerzijde is bovendien dat andere leveranciers geen voorraad meer aanhouden voor de Nederlandse markt en als de voorkeursleverancier dan een tekort heeft, is er niemand die nog wat op de plank heeft liggen. Hoe minder leveranciers (hier), hoe groter een dreigend tekort, des te meer arbeid voor de werkvloer van zorgverleners bij zoektocht naar alternatief. Daar komt bij dat zorgverzekeraars niet over alle productgroepen preferentiebeleid voeren en ook niet iedere individuele verzekeraar over dezelfde productgroepen. Marcel Bouvy, hoogleraar farmaceutische patiëntenzorg aan de Universiteit Utrecht: “Vroeger waren er per geneesmiddel wel vijf, zes, zeven varianten op de Nederlandse markt. Maar veel fabrikanten vinden het niet meer de moeite waard.”
Inmiddels vindt ook de Zorgautoriteit dat verzekeraars zich gezien hun zorgplicht meer moeten inspannen om mensen tijdig te helpen aan de juiste geneesmiddelen (NZa, 23 juni 2025). De Zorgautoriteit heeft overigens inzet van preferentiebeleid als prijsmodel wel altijd gesteund.
Daarnaast heeft de Tweede Kamer op 27 april 2025 een motie (Jansen/Tielen) aangenomen om een onafhankelijke evaluatie te laten uitvoeren van de baten en lasten van het preferentiebeleid (VWS, 26 juni 2025). Een terechte motie want sinds zorgverzekeraars vanaf 2008 de ruimte hebben om een preferentiebeleid te voeren, zijn kosten en baten van de regeling nooit van overheidswege geëvalueerd (pg.7). Dit uitblijven van relevant integraal onderzoek in het laatste decennium zegt ook iets over machtsverhoudingen in de zorg.
Genoemde oplossingen bij tekort aan geneesmiddelen
Oplossingen liggen deels op het internationale bord, deels nationaal op terrein van prijs- en vergoedingsinstrumenten. In de herziening van de Europese farmaceutische wetgeving heeft de Europese Commissie voorgesteld om farmaceutische bedrijven te verplichten gedetailleerde tekortenplannen in te dienen om tekorten te voorkomen. Nationaal moet regelgeving worden aangewend om balans tussen betaalbaarheid en beschikbaarheid te verbeteren.
De KNMP roept in hun rapport op tot de volgende maatregelen…
“Zo eindigt de race naar de laagste prijs aan de balie van de apotheek”

Toelichting
Het rapport van de KNMP geeft bij vier maatregelen een toelichting (rapport, pg.17).
Wat mij opvalt is de afwezige financiële transparantie wat betreft kostenbaat binnen de 8 stappen in de farmacieketen (ontdekking stof – preklinisch onderzoek – fases klinisch onderzoek – registratiegoedkeuring – productie en kwaliteitscontrole – groothandel/distributie – zorgverzekering/prijsbeleid – aflevering aan patiënt bij apotheek). Gebrek aan transparantie ook nog direct en indirect goed gepraat door bestuurders zonder het nemen van maatregelen. Met vage motieven als vertrouwelijkheid bij onderhandelingen, bedrijfsgeheimen bij R&D, bescherming concurrentiepositie, acceptatie van schadelijke neveneffecten van patentrecht, ‘repurposing en evergreening’ etc.
Zo meldt de KNMP dat (citaat) “als er een tekort van een geneesmiddel is en de prijs van geneesmiddel in Nederland door wet- en regelgeving veel lager is dan in de ons omringende landen dan wordt het tekort in Nederland het laatst opgelost. Nederland moet dan deze medicijnen tegen een hogere prijs importeren. Het loslaten van de maximumprijs voor deze medicijnen zal de Nederlandse markt voor leveranciers aantrekkelijker maken zonder dat de zorg daar duurder van wordt.”
Bekend voorbeeld: te kort aan salbutamol (meest bekende acute luchtwegverwijder bij astma + hier/hier). Import uit buitenland kostte 7,50 euro per stuk, los van alle extra handelingen en verzendkosten. De Nederlandse overheid hield vast aan maximumprijs van 3,03 euro per puffer. Apotheker (citaat): “niet bepaald een incentive voor farmaceuten om het schaars beschikbare medicijn weer aan Nederland te leveren.” Vervolgens veel terechte publiciteit over dit voorval (hier/hier/hier/hier), maar de inhoudelijke publieke informatie aan genoemd prijsverschil en/of hoe generiek (geheime) preferentieprijzen zich verhouden tot de Apotheek Inkoop Prijs, het Geneesmiddelenvergoedingssysteem en de Wet geneesmiddelenprijzen blijft voor burgers achterwege (blog). Zo eindigt de race naar de laagste prijs aan de balie van de apotheek.
Geen inzicht geven in de financieringsstroom, dan geen uitzicht op een oplossing. Zo simpel is het!
Het nieuwe aanstaande kabinet heeft niet veel tekst besteed aan voorziening van geneesmiddelen.
Info over geneesmiddelen uit nieuw regeerakkoord “Aan de slag” (30 januari 2026, pg.54)
|
Een selectie van zelfzorggeneesmiddelen wordt uit het basispakket gehaald. In het bijzonder gaat het daarbij om middelen die betaalbaar zijn en beschikbaar in de vrije verkoop. Het pakketbeheer voor dure geneesmiddelen in de apotheekzorg en de medisch-specialistische zorg wordt aangescherpt om doelmatigheid te verhogen. Voor selectie van geneesmiddelen uit het basispakket en een strakker pakketbeheer wordt bezuinigd (hier) met -35 mln. (2028), oplopend naar -115 mln. (2029) en -150 mln. (2030). |
Wat niet is, kan nog komen. Want zoals bekend komt er een minderheidskabinet, met voor een vereiste meerderheid een tekort aan 10 zetels in de Tweede Kamer en in de Eerste Kamer een tekort aan 16 zetels. Programaanpassing is bij het zoeken naar een wettelijk verplichte meerderheid in beide Kamers (wel) een logische bijkomstigheid.
Tot slot
De apotheekbranche meldt dat elke dag in elke apotheek één fte bezig is met beleid rond tekorten van geneesmiddelen. Dan zou het jaarlijks gaan om 2000 fte, omgerekend zo’n 220 miljoen euro aan kosten (KNMP, Tien jaar in de rode cijfers, januari 2025).
Het slotwoord in deze blog is dan ook voor een apotheker van de werkvloer over diens dagelijkse werk.
Citaten interview met apotheker Brenda Dorenbos (A&A, januari/februari 2026, pg.15 e.v.)
|
“Mijn belangrijkste doel is de effecten van de tekorten zichtbaar te blijven maken, en te duiden waarom het – steeds opnieuw -fout gaat, in de hoop daarmee politici en zorgverzekeraars wakker te schudden. Ook al hoor je er weinig over, als apothekers lopen we nog steeds dagelijks het vuur uit onze sloffen om te voorkomen dat patiënten met lege handen komen te staan. Voor de buitenwereld lijken de problemen daardoor wel mee te vallen. Ja, bij een acuut tekort aan een bepaald middel ontstaat er even maatschappelijke onrust. Maar die ebt meestal snel weer weg. Ondertussen worden de achterliggende oorzaken niet aangepakt.” ——————————————————————————————————————— “Het meest frustrerende vind ik dat we als apothekers zelf niet aan de touwtjes kunnen trekken. De overheid, de zorgverzekeraars en farmaceuten bepalen de regels en wij mogen met de uitwassen dealen. Zonder er fatsoenlijk voor betaald te krijgen overigens, want de extra tijd die we kwijt zijn aan het oplossen van tekorten, kunnen we nog steeds nergens declareren. Sterker nog, vaak moeten we er geld op toeleggen. In plaats van blijven te dweilen, wil ik helpen de kraan dicht te draaien. Daarom ben ik op de barricaden geklommen.” ———————————————————————————————————————- “Er zijn in 2024 nog maar 2,6 generieke leveranciers per medicijn, aldus het laatste brancherapport ‘Openbare apotheken in beeld’. Die toegenomen marktconcentratie maakt ons zo kwetsbaar en afhankelijk. Dat blijkt ook uit cijfers van de KNMP: van alle medicijnen waar in 2024 een tekort aan was, viel 74% onder het preferentiebeleid van een of meerdere zorgverzekeraars. We moeten deze ‘race to the bottom’ zo snel mogelijk stoppen en ervoor zorgen dat er per middel weer minstens drie fabrikanten zijn met een serieus marktaandeel. Alleen dan kunnen we dreigende tekorten opvangen.” |
Eerdere blogs over (tekorten aan) geneesmiddelen
01.02.2020: Ook de politiek aan zet bij gedragscode geneesmiddelenindustrie (code VIG over prijzen)
04.04.2020: Verhoogde urgentie aanpak tekorten geneesmiddelen (altijd al, zeker nu in coronatijd)
15.05.2020: Zuinigheid die wijsheid koopman bedriegt en zorg bedreigt (beleid medicijninkoop)
06.01.2021: Modernisering GVS levert zeker wat op, vooral misère (wisselen, misbruik MN R/)
22.10.2021: Dure geneesmiddelen: van markt naar controle (intramuraal, wees, kosteneffectiviteit)
04.02.2022: Nieuwe aanpak moet geneesmiddelentekorten voorkomen (ijzeren voorraad/EMA)
13.03.2022: Reflectie op speerpunten zorgkoers kabinet Rutte IV (1) (dure medicijn = speerpunt 4)
15.06.2022: Het nieuwe GVS: wie betaalt, bepaalt! Of toch niet?
09.08.2022: Herberekening GVS-vergoedingslimieten: bezint eer ge begint! (2023: -140 mln.?)
10.11.2022: Hormoonspiraal Levosert ten onrechte als preferent aangewezen (zwichten voor NIP)
19.01.2023: Leveringszekerheid geneesmiddelen neemt af, tekorten nemen toe (WPG+GVS+pref.beleid)
27.02.2023: Niets wijst op het (willen) stoppen van het preferentiebeleid (toenemende tekorten)
02.01.2024: Regel hulpmiddelen (weer) met eigen lokale apotheek (m.n. palliatieve fase/dichtbij IZA)
08.03.2024: Stijging geneesmiddelentekort vereist aanscherping beleid (prijs/preferentie/overheid)
06.06.2024: Aanpak medicijntekort is politiek een vrije kwestie, dus…neem snel maatregelen
27.11.2024: Aanpassing wet- en regelgeving doemt op bij tekort geneesmiddelen (RvS-uitspraak)
04.04.2025: Tekortenbesluit geneesmiddelen functioneert (slechts) als EHBO (marktinterventie beter)
