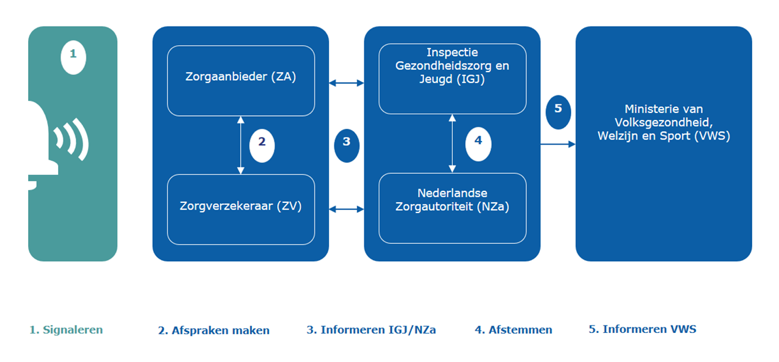
Eindelijk is het dan zover. Het ministerie heeft haar beleid, vastgesteld in 2011, dat ook als zorgaanbieders in financiële problemen verkeren de overheid toch op afstand blijft, losgelaten. Nog steeds is er de beleidsaanname dat zorgaanbieders failliet kunnen gaan. En nog steeds blijven zorgverzekeraars, Wlz-uitvoerders en gemeenten verantwoordelijk voor de invulling van de zorgplicht: dat wil zeggen dat als een aanbieder wegvalt zij moeten zorgen voor een alternatief voor hun verzekerden of inwoners. Zodat continuïteit van zorg voor de patiënt en cliënt centraal blijven staan. Maar aan dit beleid wordt nu ook iets toegevoegd: om risico’s voor de individuele patiëntenzorg uit te sluiten, is in het afgelopen jaar de informatiepositie van de overheid rond zorgaanbieders in financiële problemen versterkt en heeft VWS regie genomen in situaties waarin het betrokken partijen gezamenlijk niet lukte om tijdig een goede oplossing te organiseren. Dit is de kern van de koerswijziging, zoals valt te lezen in de recente Kamerbrief (11.10.2019) van het ministerie.
De aanleiding
De aanleiding is natuurlijk de beide faillissementen van de MC-ziekenhuizen (Slotervaart, Lelystad) geweest, waarbij het ongecontroleerd faillissement tot grote risico’s voor de individuele patiëntenzorg heeft geleid. Citaat uit Kamerbrief: “vanuit het belang van de patiënt willen we zo’n ongecontroleerde situatie niet meer meemaken”. Het was de inmiddels vertrokken DSW-voorzitter die destijds naar buiten bracht dat besluitvorming rondom het bewuste faillissement werd besproken door de aanwezige banken, verzekeraars en consultants (blog). En bij die gesprekken ontbraken achtereenvolgens de overheid (ministerie, toezichthouders, waaronder Inspectie en NZa), het ziekenhuisbestuur en de vertegenwoordigingen van artsen, verpleegkundigen en patiënten. Vanaf nu zal VWS partijen bij financiële problemen aan tafel roepen, aanspreken op hun verantwoordelijkheden en hen oproepen zich maximaal in te spannen om de continuïteit van zorg voor de patiënten te waarborgen. In zeer uitzonderlijke gevallen kan VWS zelfs een financiële bijdrage leveren. Zo krijgt de overheid alsnog een rol bij de regie. En heeft actieve bemoeienis van VWS inmiddels al bijgedragen aan het voorkomen van een volgend faillissement, namelijk van het Maasziekenhuis Pantein.
Vroegsignalering
De Nederlandse Zorgautoriteit (NZa) krijgt bij vroegsignalering van financiële problemen bij aanbieders van Zvw- en Wlz- zorg een belangrijke rol. Zorgverzekeraars en Wlz-uitvoerders hebben hun systemen van vroegsignalering uitgebreid en delen deze signalen en data eerder met de NZa. Deze signalen zijn afkomstig uit hun eigen EWS (“early warning system”). In dit EWS analyseren zij gegevens van alle aanbieders die zijn gecontracteerd. Het gaat daarbij niet alleen om de ‘harde’ financiële indicatoren van aanbieders die gepubliceerd worden in jaarrekeningen, maar ook de meer ‘zachte’ indicatoren maken onderdeel uit van dit systeem. Voorbeelden hiervan zijn informatie over bestuurswisselingen bij aanbieders, ziekteverzuim onder het personeel of aanvragen voor extra bevoorschotting. Het uitgangspunt is dat zorgaanbieders transparant zijn over eventuele financiële problemen en hier tijdig over in gesprek gaan met hun stakeholders, waaronder in ieder geval de relevante zorginkopers. Ook moeten zorgaanbieders eventuele risico’s voor de kwaliteit en veiligheid van zorg dat melden bij de IGJ. Als deze beide toezichthouders in hun gesprekken met zorgverzekeraars/Wlz-uitvoerders en aanbieders geen zekerheid kunnen krijgen over het continueren van zorg, dan informeren zij nu het ministerie van VWS. Dit brengt dan de overheid in positie om bijtijds (wel) regie te nemen als partijen er onderling niet uit dreigen te komen.
Financiële steun VWS
Zelfs financiële steun van VWS is onder deze omstandigheden mogelijk, al is deze steun wel aan voorwaarden gebonden. De betrokken partijen moeten aantonen dat bestaande problemen niet zonder steun zijn op te lossen en een geconsulteerde externe deskundige moet het financiële plan op doelmatigheid en toekomstbestendigheid goedkeuren. Ook kunnen verzekeraars bijdragen door tarieven aan te passen, dan wel “patiëntenstromen te verleggen”. Tot slot moeten personeel en cliënten(raden) worden betrokken bij de uitvoering van het herstructureringsplan. Opmerkelijk is dat VWS nog geen specifiek budget heeft voor het steunen van instellingen in financiële nood.
Tot slot
De overheid heeft een verstandig besluit genomen. En heeft niet afgewacht tot eind van dit jaar de eindrapporten rondom de omstandigheden van de faillissementen van MC Slotervaart en MC IJsselmeerziekenhuizen bekend zullen worden. Dat zijn de rapporten van de Commissie Van Manen en van de Onderzoeksraad voor Veiligheid. En nu maar hopen dat de overheid stevig blijft doorpakken op alle andere relevante ziekenhuisitems, zoals de transformatie van het ziekenhuislandschap (blog) en het waarborgen van de continuïteit van zogenaamde cruciale zorg. Cruciale zorg is zorg waarvoor geldt dat, wanneer zij (tijdelijk) niet (voldoende dichtbij) beschikbaar is, cliënten ernstige gezondheidsschade kunnen oplopen of (bij langdurige zorg) ernstig worden belemmerd in hun dagelijkse functioneren. Dat gaat dan om spoedeisende hulp en acute verloskunde voor zover gevoelig voor de 45-minutennorm, ambulancezorg, crisis- GGZ en langdurige zorg. Beter ten halve gekeerd dan ten hele gedwaald.
Eerdere blogs over de zorg in het ziekenhuis
25.02.2017: Blijven medisch specialisten buiten Wet normering topinkomens vallen?
14.04.2017: Goed nieuws?
18.08.2017: Prijsaanpak dure geneesmiddelen blijkt complexe zaak
25.09.2017: Tegenstrijdige boodschap toezichthouders bij ziekenhuisfusie AMC en VUMC
15.01.2018: Substitutie
26.01.2018: Rechtspraak
23.02.2018: Inzicht in prijs, dan pas uitzicht op een oplossing
26.04.2018: Maak bekostiging van ziekenhuiszorg 100% transparant (1)
27.04.2018: Regionalisering van zorg: wat willen burgers en zorgaanbieders?
29.04.2018: Akkoord medisch-specialistische zorg heeft ook voor huisarts consequenties
11.06.2018: Ouderenzorg thuis in 2018: een update
21.06.2018: Gevolgen van veranderingen in zorg richting 2040
01.07.2018: Onderhandelaarsakkoord huisartsenzorg 2019 t/m 2022: een analyse
10.07.2018: Maak bekostiging van ziekenhuiszorg 100% transparant (2)
20.08.2018: Het waardegericht kunnen inkopen is een illusie
02.10.2018: De uitwerking van de hoofdlijnenakkoorden start nu
15.10.2018: Nieuwe beloning medisch-specialistische zorg nog onduidelijk
25.10.2018: Gebrek aan openheid mede debet aan faillissement ziekenhuizen (1)
29.10.2018: Gebrek aan openheid mede debet aan faillissement ziekenhuizen (2)
31.10.2018: Gebrek aan openheid mede debet aan faillissement ziekenhuizen (3)
18.01.2019: Prijs weesgeneesmiddelen: van verontwaardiging naar aanpak
23.02.2019: De transitie van ziekenhuiszorg (1) (over het msb)
25.02.2019: De transitie van ziekenhuiszorg (2) (over afname aantal ziekenhuizen)
27.02.2019: De transitie van ziekenhuiszorg (3) (over opvolging DBC-systematiek)
01.03.2019: De transitie van ziekenhuiszorg (4) (over samenwerking met ziekenhuizen)
11.03.2019: Voorwaarden toetreding zorgaanbieder: van denken naar doen
13.03.2019: Torn niet aan keuzevrijheid van de burger
19.03.2019: Wachten op het wegwerken van wachtlijsten
01.04.2019: Ziekenhuiszorg: polderen in de polder
10.08.2019: Overheid, neem regie bij transformatie ziekenhuislandschap
