
Op 11 december dit jaar verdedigde Karel Stolper aan de Erasmus School of Health Policy & Management (ESHPM) in Rotterdam met succes zijn proefschrift met de titel “Gereguleerde marktwerking in Nederland – uit de mode of werk in uitvoering? Een studie naar de rol van zorgverzekeraars als inkopers van zorg.”
Deze promovendus werkte tot mei dit jaar 11 jaar bij een grote zorgverzekeraar, waarvan de laatste 5 jaar als directeur Zorgverzekeringen & Klantcommunicatie. Sinds mei 2024 is hij bestuurder bij een bij de zorg betrokken innovatie- en investeringsmaatschappij (hier).
De centrale onderzoeksvragen in dit proefschrift
|
Functioneert de concurrentie tussen Nederlandse zorgverzekeraars zoals oorspronkelijk bedoeld? En als dat niet (volledig) het geval is, wat kan er dan worden gedaan om het zorgsysteem te verbeteren? |
In deze blog haak ik aan op een belangrijke bevinding uit dit onderzoek. Namelijk zijn pleidooi om concurrentie voor sommige sectoren los te laten. Namelijk voor die sectoren waar de markt niet goed werkt en waar de consument niet goed kan doorgronden welke afwegingen de verzekeraar maakt, bijvoorbeeld de huisartsenzorg en de complexe GGZ.
Citaat uit interview met Karel Stolper (interview, 9 december 2024)
|
“Hier denk ik aan de huisartsenzorg en de complexe GGZ. Je moet dan wel goed nadenken hoe je die samenwerking organiseert en met welke partijen. Ook zijn er juridisch nog wel wat haken en ogen. Samenwerking is jarenlang het toverwoord geweest, maar ik zie ook dat zorgbestuurders de buik vol hebben van die eindeloze overlegtafels waar steeds maar geen knopen worden doorgehakt.” Over waar het heen moet zal meer discussie zijn. Mijn pleidooi om concurrentie los te laten voor sommige sectoren kan voor een aantal verzekeraars wat ongemakkelijk zijn. Daarmee zeg je eigenlijk tegen zorgverzekeraars dat zij een stukje van hun macht moeten inleveren ten gunste van de overheid of de overlegtafel.” |
Maar éérst een korte samenvatting van zijn proefschrift
|
Onderzoeken laten zien dat het Nederlandse zorgsysteem deels functioneert zoals oorspronkelijk bedoeld, maar deels ook niet. Verzekeraars worden primair en succesvol gestimuleerd om de groei van zorgkosten te beheersen. Ze worden echter onvoldoende geprikkeld om de kwaliteit van zorg mee te nemen in hun inkoopbeslissingen terwijl het systeem samenwerking om de zorgkwaliteit te verbeteren juridisch gezien juist belemmert. Deze conclusie kan de vraag oproepen of het huidige systeem geschikt is voor de uitdagingen waar de zorg voor staat. Het proefschrift bespreekt daarom ook welke alternatieve coördinatiemechanismen er zijn. Hieruit blijkt dat er geen ‘one size fits all’ oplossing is voor de hele zorg. Alles bij elkaar laat dit proefschrift allereerst zien dat het huidige systeem beter kan gaan werken door de openbaar beschikbare informatie over hoe verzekeraars hun inkooprol vervullen te verbeteren. Daarnaast laat dit proefschrift zien hoe voor het toekomstige systeem per zorgsector, op basis van een aantal specifieke criteria, kan worden vastgesteld welk coördinatiemechanisme het best passend is. Voor sommige sectoren kan dit een verschuiving betekenen van gereguleerde marktwerking naar gereguleerde samenwerking of naar meer directe overheidssturing. |
Beschouwing
Permanent wordt tegenwoordig in media gemeld dat veranderingen in de zorg nodig zijn om betaalbaarheid, toegankelijkheid, doelmatigheid en kwaliteit te garanderen (hier/hier). Wat burgers daarvan concreet meekrijgen zijn afgeleiden als premieverhogingen (blog), wachtlijsten (hier/blog), personeelstekorten (blog), concentratiediscussies (blog) en vreemde bezuinigingen (hier/blog).
In dit proefschrift beoogt Stolper dat om zorgkwaliteit te verbeteren bij inkoop per sector moet worden gekeken welk coördinatiemechanisme daarbij het best passend is.
|
Citaat: “Zorgverzekeraars ervaren wel de prikkel om op kosten te sturen, maar niet om op kwaliteit te sturen. Sterker nog: de zorgverzekeraars ervaren negatieve prikkels om dat te doen. Stel dat zij een bepaalde zorgaanbieder niet meer willen contracteren omdat die slechte zorg levert. Dan heb je kans dat mensen een andere verzekeraar gaan kiezen. Een CEO zei letterlijk: ‘Dit kan ons 100.000 klanten kosten’. Zorgverzekeraars voelen wel een maatschappelijke missie om op kwaliteit te sturen, maar het systeem motiveert niet om dit ook echt te doen.” |
Stolper analyseert in zijn proefschrift bij inkoop drie coördinatiemechanismen (markten, hiërarchieën en netwerken). Hij concludeert (hfst.5) dat samenwerking als alternatief voor concurrentie, d.w.z. gezamenlijk vaststellen van benchmarks, sturen van patiënten en selectief contracteren, grotendeels controversieel is en zelfs bijna afwezig is. Voor sommige sectoren is het beter dat er een verschuiving plaatsvindt van gereguleerde marktwerking naar gereguleerde samenwerking of naar meer directe overheidssturing. Dit kan dan leiden tot een efficiëntere en eerlijkere verdeling van zorgbronnen.
Voor de huisartsenzorg wordt het hybride model (hfst.6) genoemd van zorgcoördinatie besproken als een geschikte benadering. De sectorspecifieke rol van zorgverzekeraars in de huisartsenzorg moet evolueren van een focus op kostenbeheersing en marktwerking naar een model dat samenwerking en kwaliteit centraal stelt. Regionale coördinatie, verbeterde transparantie en nadruk op preventie zijn de belangrijkste aanbevelingen om deze sector effectiever te ondersteunen.
Inkoop met wederzijdse rechten en plichten wordt op de inkoopmarkt vastgelegd in een zorgcontract.
Huisartsenzorg: het contract
Bij de inkoop van huisartsenzorg zijn tegenwoordig namens de huisartsen OTH’s (overlegteam huisartsen) en RHO’s (regionale huisartsenorganisatie) betrokken. Met de wens van een heldere besluitvormingsstructuur met een directe lijn met de LHV-afdeling en LHV-ambassadeurs. Het belang van samenwerken, werkplezier en netwerkvorming zal bij inkoop (IZA-agenda!) al onderwerp van gesprek zijn.
Toch bleek uit recent onderzoek (VVAA, 28 november 2024 + rapport, september 2024) dat gemiddeld 77% van de huisartsen regelmatig tot (zeer) veel ongewenste medische sturing vanuit zorgverzekeraars ervaart en vindt gemiddeld 81% dat zorgcontracten geen tot onvoldoende ruimte voor innovatie bieden.
Duidelijke rapportcijfers na 18 jaar gereguleerde marktwerking binnen de Zorgverzekeringswet. Ruimte om te onderhandelen is nodig, maar niet altijd aanwezig (hier).
Wat volgens Stephen Covey zou kunnen helpen bij onderhandelen…

Covey wijst hier terecht op belangrijke gedragsfactoren aan de overlegtafel om tussen contractpartners het zorginkoopproces transparanter te maken (hier) en via (herstel van) vertrouwen, inzicht in elkaars posities, met toelichting van struikeldraadjes, dit proces te verbeteren. Passend binnen het voorstel van Karel Stolper om bij de inkoop van huisartsenzorg op te schuiven van marktwerking naar samenwerking.
Het is overigens niet voor het eerst dat er een pleidooi wordt gehouden om de huisartsenzorg (hier/hier/hier), en feitelijke alle eerstelijnszorg, meer buiten het concurrentiemodel en de Mededingingswet te plaatsen (blog, 2016 en blog, 2022 en “wie controleert de controleur”, 2022).
Maar er zijn nog méér contextfactoren van belang, die in tijden van gewenste veranderingen inspelen op het inkoopproces van huisartsenzorg.
Succesvol veranderen is ZINVOL
Karel Stolper: ”Mijn pleidooi kan voor sommige verzekeraars wat ongemakkelijk zijn.”
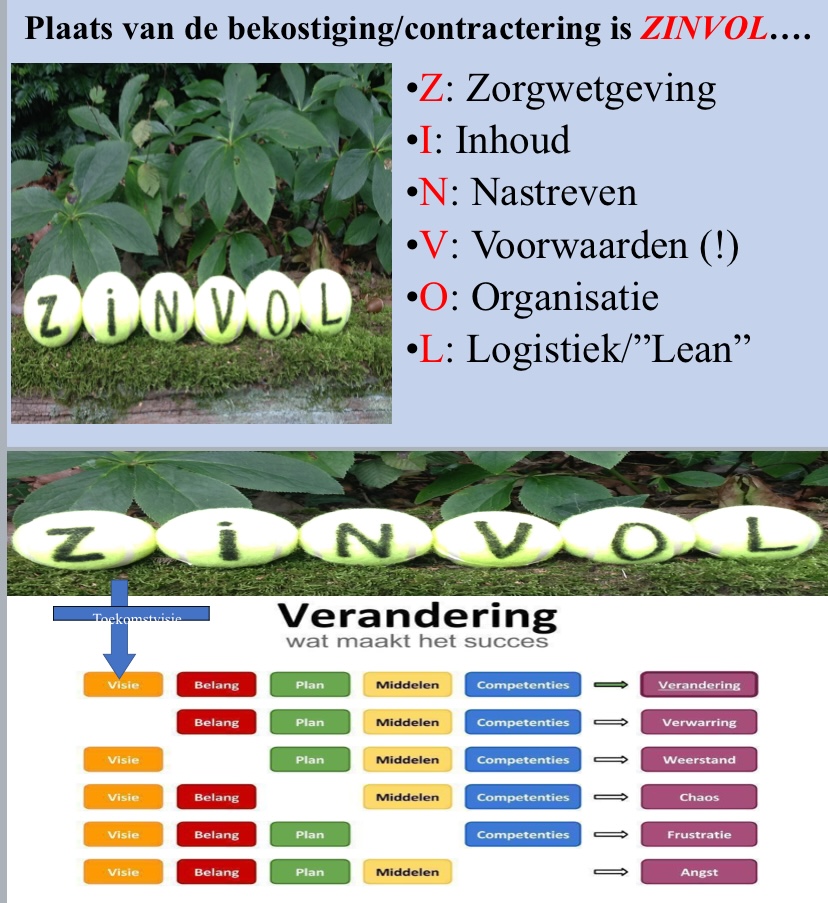
Toelichting
De Zorgverzekeringswet (Z) bestaat 18 jaar, met eerder al vele kritische beschouwingen (zie blogs onder). Nog recent is in de Tweede Kamer een Motie aangenomen om ‘voorbereidingen te treffen voor een staatscommissie voor een toekomstbestendige en weerbare inrichting van het Nederlandse zorgstelsel’ (Motie lid Krul c.s., 24 oktober 2024). Rondom wet- en regelgeving (Z) is bij noodzakelijke veranderingen in de zorgsector ook politieke daadkracht in de goede richting essentieel (hier/hier/hier/blog/hier/hier/hier/hier).
Er loopt op dit moment binnen de huisartsenzorg een traject ter vaststelling van een nieuwe Toekomstvisie 2035 (hier). Met mogelijke impact (hier!) op het basisaanbod (I) huisartsenzorg (aanbod nu: december, 2022).
Er zijn zes oplossingsrichtingen voor organisatorische veranderingen (O) beschreven, bouwblokken genoemd, met als focus enerzijds de haalbaarheid/uitvoerbaarheid voor huisartsen en anderzijds de impact ervan op de burger (NHG/LHV/InEen/UNH, rapport, 14 maart 2024). Er bloeien op dit moment al vele mooie bloemen, waarbij goede ondersteuning ‘aan de achterkant’ (ICT, voorraadbeheer, inkoop, personeel, boekhouding, contracten, coaching, feedback, leidinggeven, organisatorische efficiëntie, werkprocessen (L), zoals zelfsturing e.a.) ervoor kan zorgen dat de belangrijke functies en waarden van de (huisartsen)zorg/wijkzorg i.h.a., zoals ‘kleinschaligheid aan de voorkant’, behouden kunnen blijven.
Bij goede lokale organisatie is het nastreven (N) werkplezier te vergroten en drempels om te komen tot praktijkhouderschap te verlagen.
Op het onderdeel voorwaarden (V) zijn er veel problemen (hier). Allereerst de vele bezwaarprocedures over de tarieven huisartsenzorg, met opgelegde tarieven, primair veroorzaakt door een repeterend verkeerde insteek bij praktijkkostenonderzoeken door de Zorgautoriteit (blog/blog). Bij deze tariefstelling is al zonder inspraak sprake van een ongewenste top-down overheidsregulering. Dan gaat het over tarieven basiszorg (hier), huisvesting (hier) en ondersteuning (hier).
Daarnaast telt het probleem van de personele beschikbaarheid (blog/Kamerbrief), waarbij de situatie nijpender wordt. Want naast tekorten in de eigen sector, doemen in veel sectoren rondom de huisartspraktijk, waarheen patiënten worden verwezen en/of waarmee wordt samengewerkt, nog grotere tekorten op.
Verder is er nog het randvoorwaardelijk probleem dat, net nu het belang van het sociaal domein een revival doormaakt (hier), vanwege bezuinigingen door kabinet Schoof de besprekingen over uitbreiding en verlenging van het IZA, het zogenaamde Integraal Zorg- en Welzijnsakkoord (IZWA), deels zijn opgeschort (hier/hier/hier).
Zorgvisie en zorgbekostiging, of het nu eerste- of tweedelijnszorg betreft (blog), dan wel ouderen- en gehandicaptenzorg (blog/blog), dan wel jeugdzorg (blog), dan wel welzijnszorg dienen op elkaar afgestemd te zijn (hier/hier) om daadwerkelijk sector overstijgende samenwerking mogelijk te maken.
Mijn conclusie: Het zorgcontract van huisartsen kan, naast de uitkomst van het proefschrift richting inkoop van meer samenwerking binnen netwerken, verder worden verbeterd door het creëren van transparantie aan de overlegtafel met vooraf op deze tafel aanwezige kennis van contextfactoren van sectoren, in en buiten de huisartsenzorg.
Tot slot
In korte tijd is dit het tweede belangrijke proefschrift vanuit de ESHPM. Met opnieuw een waarschuwing op een te sterke focus bij verzekeraars op kostenbeheersing.
De eerste promovendus was Tessa van Dijk (blog). Haar conclusie….
|
“Situaties van financiële nood bij zorgorganisaties leggen de onderliggende motieven en machtsdynamieken tussen banken, zorgverzekeraars en zorgorganisaties bloot. Het zijn uiteindelijk banken en zorgverzekeraars die in grote mate de inrichting van het zorglandschap kunnen bepalen. En juist in tijden van financiële nood zien we dat het financiële belang daarbij de boventoon voert. Concluderend |
In deze blog geef ik mijn beschouwing over het tweede proefschrift, nu van Karel Stolper. Hij stelt bij inkoop meer maatwerk (hier, 2022) voor door per zorgsector te kijken waar concurrentie los te laten en aldaar een verschuiving plaats te laten vinden van gereguleerde marktwerking naar gereguleerde samenwerking of naar meer directe overheidssturing. In een interview (9 december 2024) voegt hij daaraantoe (zie eerder kader): ”Mijn pleidooi kan voor sommige verzekeraars wat ongemakkelijk zijn.”
Karel Stolper, van harte gefeliciteerd met je proefschrift en veel succes in je huidige baan om daadwerkelijke zorginnovaties goed op de werkvloer te laten landen (hier).
NB:
-plaatje onder de titel komt van het voorblad van het proefschrift van Karel Stolper (hier)
-het tweede plaatje is van Stephen R. Covey: boek: “de snelheid van vertrouwen” (2008!)
-het derde plaatje is afkomstig uit mijn eigen docentmateriaal praktijkmanagement
Tot slot wil ik van de gelegenheid gebruik maken u als lezer een zo voorspoedig, gezond en vreedzaam mogelijk 2025 te wensen.
Relevante blogs bij zorginkoop eerste lijn en functioneren Zorgverzekeringswet:
19.10.2022: Een andere blik op voorkomen, verplaatsen en vervangen van zorg (substitutie/IZA)
22.10.2022: Zorgverzekeringswet: de aanloop en de macht van werkgevers (1) (80->50%+markt)
25.10.2022: Zorgverzekeringswet: de aanloop en politieke besluitvorming (2) (VNO/CDA/VVD)
27.10.2022: Zorgverzekeringswet: het resultaat, met nu nog 7 bespreekpunten (3) (politieke inzet)
08.06.2023: Zorgkloof huisartsenzorg niet oplosbaar met aanpassing opleidingscapaciteit
13.06.2023: Zorgcontractering is complex gemaakt (1) (IZA, transformatie, beoordelingskader, ongelijkwaardig)
15.06.2023: Zorgcontractering is complex gemaakt (2) (minister spoorboek, nieuwe Handreiking contract)
19.06.2023: Zorgcontractering is complex gemaakt (3) (bijdragen advocaatkantoren contract)
22.06.2023: Zorgcontractering is complex gemaakt (4) (NZa monitor contractering 2022)
21.07.2023: Nieuwe contractinstructies toezichthouders richting brancheorganisaties (acm/nza)
29.08.2023: Leiden afspraken integraal zorgakkoord tot beter resultaat (2)?(consultant/ELZ)
18.09.2023: De paarse krokodil blijft fier overeind (Ledenpeiling LHV + schamel resultaat van 25 jaar)
30.10.2023: Huisartsen strijden terecht voor rechtvaardiger tarief basiszorg (CBb/beschikking)
23.11.2023: Incomplete risicoverevening heeft grote impact op zorg (te complex/26->1 ZV’s)
27.11.2023: Zorgparagraaf grootste politieke partij juist nu onder vergrootglas (2. 5ml.kiezer/37zetels)
06.12.2023: Passend contract ook in IZA-tijdperk moeizaam te realiseren (rechtszaken/betaaltitel)
19.12.2023: Hoe macro-economische aspecten de spreekkamer binnendringen (TWMZ/ombuigingen)
22.12.2023: Bestuursrechter dwingt NZa huisartstarieven nader te herijken (CBb/’kostendekkend’)
08.01.2024: Laat verschil bekostiging 1e en 2e lijn geen spelbreker zijn in samenwerking
15.01.2024: Financiële staat: vraag/antwoord (18) (over consequenties verschil bekostiging 1e en 2e lijn)
27.02.2024: Kanttekeningen bij visie eerstelijnszorg 2030 (historie, regio, GR, AMW, gemeente)
04.03.2024: Het juiste contract als weergave van afspraken in acute zorg (ZC/ZCC + WMG-ovk.)
18.03.2024: Zorg voor ONI en NONI (Zorgplicht ZV/maatregel NZa/NHG bouwblok organisatie)
22.04.2024: Praktijkperikel: “De huisarts en Wlz in de praktijk van alledag” (huisarts + beschouwing)
11.05.2024: Aanpak óf behoud eigen risico basisverzekering heeft altijd neveneffecten (premie)
24.05.2024: Beleidsmotto “Thuis als het kan”. Hoe wordt dat bepaald? (budget/pers./extramuraal/MGZ)
11.06.2024: Tussentijdse evaluatie Integraal Zorgakkoord roept vraag op: hoe nu verder?
15.06.2024: Uitkomst rechtszaak GGZ van belang voor heel de zorg (wachtlijst: rol staat/verzekeraar)
25.06.2024: Financiële staat: vraag/antwoord (19) (n.a.v. tussentijdse evaluatie Integraal Zorgakkoord)
28.06.2024: Zorgcontractering als speelbal van beleid (wijzigingen zorgcontractering: Mous/Maverick)
02.07.2024: Een nieuwe minister gaat beginnen (met Fleur Agema bij VWS + start, kabinet Schoof)
04.07.2024: Uitkomst kostprijsonderzoek huisartsenzorg onder de maat (4e PKO NZa idem methode)
27.08.2024: Uitkomst kostenonderzoek huisartsenzorg sluit niet aan op praktijkvoering (2024)
04.09.2024: Zorgverzekeringswet wijzigen betekent eerst de noodzaak ervan inzien (update 2024)
18.09.2024: Onder de loep: Regeerprogramma en Rijksbegroting VWS 2025 kabinet Schoof
24.09.2024: Wat zegt de zorgpremie 2025 over de zorg in komend jaar? (tekorten/wachtlijst)
29.10.2024: Een regionaal samenwerkingsverband eerste lijn: wens of noodzaak? (ELZ-RESV)
18.11.2024: De Jeugdwet bestaat 10 jaar. En nu? (Hoe verder na wetgeving, rapporten en HAJ?)
02.12.2024: Kiezen voor gezonde toekomst (VTV-2024) 5W1H (RIVM-rapport/preventiebeleid)
09.12.2024: Promovendus ziet financiële risico’s doorgeschoven worden naar zorgorganisaties
20.12.2024: Oplopend tekort zorgpersoneel. Juist nú bezuiniging op opleidingen?… (begroting)
