Op 30 januari werd het coalitieakkoord “Aan de slag” (2026-2030) gepresenteerd door D66, CDA en VVD en ook hun budgettaire bijlage. Het hoofdstuk “Een gezonde samenleving” (pg.52 t/m 57) vermeldt de gemaakte zorgkeuzes voor de toekomst. Met als waarschuwing (citaat): “Zonder ingrijpen stevent de zorg af op een zorginfarct. Door de stijgende zorgvraag, vergrijzing en personeelstekorten lopen zorgverleners tegen hun grenzen aan en krijgen steeds meer mensen de zorg die zij nodig hebben te laat of helemaal niet. Dat is onacceptabel. Door nu in te grijpen en keuzes te maken, blijven we goede zorg ook in de toekomst garanderen (einde citaat).”
In deze blog aandacht voor die gemaakte keuzes. De vele wetten in de zorg worden gefundeerd door 5 stelselwetten. Een ervan is de Zorgverzekeringswet (2006). Over deze wet zegt het coalitieakkoord (pg.52): “Op korte termijn nemen we maatregelen om de toegankelijkheid, de kwaliteit en de betaalbaarheid van ons zorgstelsel te verbeteren. De staatscommissie zorg (AM: blog) zal voor de langere termijn aanbevelingen doen over meer hervormingen voor een financieel houdbaar zorgstelsel als antwoord op de toekomstige vergrijzing en personeelskrapte (einde citaat).”
Deze blog gaat over deze Zorgverzekeringswet en over nu voorliggende keuzes van maatregelen. Keuzes die altijd al politiek gekleurd waren (blog/blog/blog), politiek gekleurd zijn (blog) en zo blijkt, voorlopig ook politiek gekleurd blijven.
Maar allereerst: de politieke werkelijkheid
Het komende minderheidskabinet heeft bij uitvoering beleid voor een vereiste meerderheid een tekort aan 10 zetels (66 van de 150 zetels: =44%) in de Tweede Kamer en in de Eerste Kamer een tekort aan 16 zetels (22 van de 75 zetels: =29,5%). Programaanpassing van de tekst in het huidige coalitieakkoord, ook de zorgtekst, is bij het zoeken naar een wettelijk verplichte meerderheid in beide Kamers (wel) een logische bijkomstigheid. De coalitie van D66, CDA en VVD is daarom aangewezen op de steun van oppositiepartijen. In de Tweede Kamer is getalsmatig een meerderheid haalbaar ‘over links’ door steun van GL-PvdA, of ‘over rechts’ via JA21, BBB en/of Groep Markuszower. In beide richtingen is dit onvoldoende voor een meerderheid in de Eerste Kamer (NRC, 18 januari 2026). Daarvoor is nog aanvullende steun nodig van kleinere partijen.
Concreet: welke aangepaste (zorg)tekst er dan in een regeerprogramma, na een bereikte meerderheid TK/EK, overblijft, is moeilijk voorspelbaar. Het akkoord van AZWA lijkt het wel te halen (zie item 40 uit budgettaire bijlage met blog/blog/blog). Inmiddels is ook de naam van de nieuwe minister van VWS bekend (hier/hier).
Mogelijk wordt uitvoering wat betreft een politiek draagvlak makkelijker na verkiezingen voor de Eerste Kamer, kort na de Provinciale Statenverkiezingen van maart 2027. Waarbij de leden van de Provinciale Staten de nieuwe samenstelling van de Eerste Kamer kiezen.
Gezondheidszorg (of gezondheid?)
Al snel na publicatie van het akkoord ging de discussie over ‘bezuiniging’. De puriteinen onder de geschiedschrijvers en columnisten melden dan alweer snel dat het gaat over ‘minder meer’. Beiden hebben gelijk, want ook zonder interventie is er een reële uitgavengroei via het Basispad (artikel + blog): demografie (bevolkingsgroei, vergrijzing, groei inkomen, Baumoleffect, reeds lopende bestuurlijke afspraken (AZWA). Daar komt dan nu het ‘interventiebeleid’ van de coalitie bij (hier). Het CPB moet overigens het bereikte coalitieakkoord nog doorrekenen (CPB/PBL, 4 februari 2026).
In onderstaand plaatje uit de budgettaire bijlage staan de beoogde interventies (items 29 tot en met 49) uit het coalitieakkoord. Bij de geldbedragen geldt: 1 = €1 miljoen. De eurobedragen zijn vermeld in 5 kolommen: kolom 1 betreft hier 2027, kolom 4 is 2030 en kolom 5 is de structurele component.
Uit Budgettaire tabel: bijlage “Aan de slag” (Coalitieakkoord 2026-2030, 30 januari 2026)
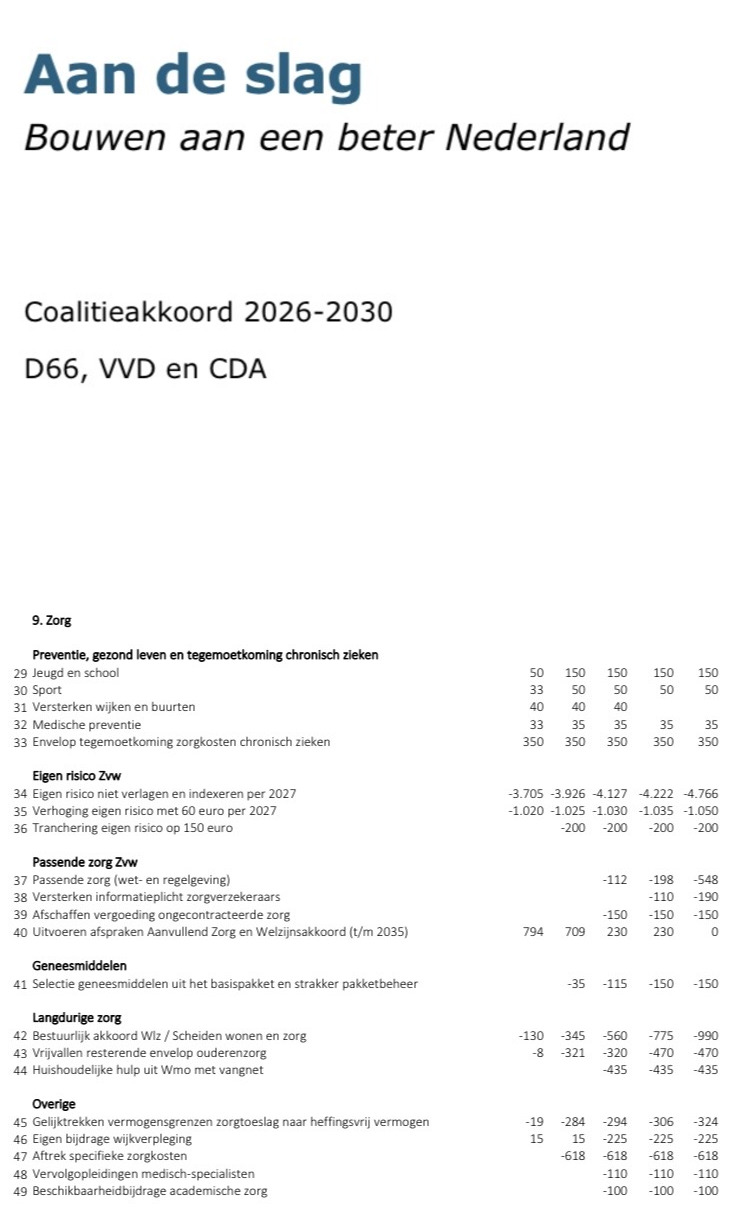
In bovenstaand plaatje is zichtbaar via een optelsom vanuit kolom 5: +€585 miljoen investering en -€10.326 miljoen korting, hetgeen aan het eind van de rit ‘netto’ een structurele korting oplevert van €9.741 miljoen, ofwel voor de gehele zorg -€9,7 miljard. Het fundament voor de korting ligt, zo begrijp ik, in steeds terugkerende rapporten van de Studiegroep Begrotingsruimte, die informatie verzamelt over passende begrotingsdoelstellingen, top-down passend binnen een begrotingssystematiek voor een volgend kabinet (Rijksoverheid, versie 19, 1 juli 2025). Eerdere versies zijn nog van commentaar voorzien (blog, 2023 + blog + blog).
Vanuit financiële hoek, generiek alle ministeries, is een voortzetting van een tekortdoel van 2,0% van het BBP te melden. Wanneer dit tekort lager uitvalt, wordt de ruimte gelijk verdeeld onder investeringen, lagere lasten en schuldreductie. De hoogte van dit percentage, de EU staat 3% tekort toe, heeft ook consequenties voor de zorg.
Ook wil de coalitie de begrotingshorizon verlengen naar acht jaar, zodat de effecten van beleid op de lange termijn zichtbaar worden, en een duidelijker onderscheid aanbrengen tussen consumptieve uitgaven en investeringen. Eens een kabinet wat verder dan 4 jaar vooruitkijkt, is ook vanuit zorgperspectief, wat mij betreft, te prijzen.
**Welke maatregelen neemt het kabinet wél binnen de Zorgverzekeringswet?
De eerdergenoemde +€585 miljoen (item 29 t/m 33, pg.4/5 van 9) komt toe aan preventie items (via de Wpg?). Zoals gratis schoolfruit, renovatie/verduurzaming sportaccommodaties, wijkgerichte aanpak van kwetsbare groepen, vaccinaties en het via gemeenten te regelen voorkomen van zorgkosten bij chronische aandoeningen.
Aan de bezuinigingskant in de zorg van de Zorgverzekeringswet wordt uiteindelijk 6 miljard structureel bezuinigd door drie maatregelen (item 34 t/m 36, pg.5 van 9), die allen van toepassing zijn op het verplicht eigen risico. Nu nog €385 per jaar, naar verwachting per 2027 opgelopen naar €460 per jaar.
Bij discussie over het verplicht eigen risico vallen al snel de woorden ‘remgeld’ en ‘zorgmijding’. De gerechtvaardigde vraag is dan ook of deze verhoging van het verplicht eigen risico de komende jaren gaat leiden tot de juiste methode van remmen, bij de aangewezen doelgroep waarbij remming wenselijk is (hier/NIVEL), en op de juiste termijn ten gunste bijdraagt aan het aspect van betaalbaarheid. Mijn antwoord op deze vraag is drie keer: neen! Voor verdere informatie en onderbouwing wordt verwezen naar eerdere blogs (blog/blog/blog) en een tweetal krantenartikelen (Volkskrant, 3 februari 2026 en NRC, 7 augustus 2025).
AZWA-financiering en afspraken blijven gehandhaafd (t/m 2035, zo is te lezen, zijn er middelen om de afgesproken intensiveringen van AZWA uit te voeren). Maar voor “passende zorg”, toch ook een AZWA-item, staat een structurele korting van -€548 miljoen ingeboekt en in de kolom 5 structureel staat bij AZWA nu nog een “nul” ingeboekt (item 37, kolom 5 + item 40, kolom 5).
Voor het “afschaffen van vergoeding van niet gecontracteerde zorg” (item 39) is een structurele korting ingeboekt van -150 miljoen. Het blijft opmerkelijk niet-gecontracteerde zorg te bestraffen, als het contractprobleem niet eerst wordt besproken en opgelost. De verzekeraar betaalt bij niet gecontracteerde zorg slechts een deel van deze leveringskosten, ook na een kralensnoer aan rechtszaken. Daarnaast wordt een deel van gekwalificeerde zorgverleners bewust niet gecontracteerd, ook als de wachttijden voor basiszorg buiten de Treeknorm vallen. Pas als eenieder het recht op zorg van de basisverzekering tijdig mag ontvangen, is regulering aan de orde. Daarom is wederom mijn conclusie (blog/blog), dat met afschaffen van niet gecontracteerde zorg meer prioriteit wordt toegekend aan betaalbaarheid, dan aan toegankelijkheid. De lobby van ZN, gesteund door de bekende marktpropagandisten, heeft (blijkbaar) gewerkt. Daar waar juist de overheid richting verzekeraars strenger moet handhaven ten aanzien van de plicht (hier) van zorginkoop (blog/blog/blog/blog/blog) van zorg uit de basisverzekering. Een treurig besluit, ingaand pas per 2029.
Een selectie van zelfzorggeneesmiddelen wordt uit het basispakket gehaald, met name de middelen “die betaalbaar zijn en beschikbaar in de vrije verkoop.” Hopelijk leidt deze maatregel met een korting van 150 miljoen, niet tot grotere tekorten en/of extra werk voor zorgverleners ter ‘reparatie’ (blog). Daar waar Nederland qua prijsstelling geneesmiddelen al onderaan staat (ING, zie afbeelding, 20 januari 2026).
Een ongelukkig besluit is ook de eigen bijdrage voor zorg van wijkverpleging item 46. Hier is structureel -€225 miljoen mee gemoeid. Wijkverpleging is in de eerste lijn een kerndiscipline en dit besluit past noch bij “versterking eerste lijn” (Aan de slag, pg.54), noch bij de wens van een snelle laagdrempelige mogelijkheid tot interventie. Daarbij heeft de sector wijkverpleging budgettair al veel ingeleverd (blog/blog/blog).
Ook een andere kerndiscipline in de eerste lijn, de huisartsenzorg, recent nog betiteld als “de poortwachter met de schorre stem”, vanwege ‘Ik moet praten als Brugman om de zaken binnen de perken te houden’, (Medisch Contact, 3 februari 2026), kan wel een oppepper gebruiken. Nu zelfs de hoogste bestuursrechter moest worden ingeschakeld om drie fundamentele bouwstenen van de bekostiging, die al lang ondermaats waren ingevuld, te herijken (blog/blog/blog/blog).
**Welke maatregelen neemt het kabinet níet binnen de Zorgverzekeringswet?
Dit item vraagt vooraf enige toelichting. De Rijksbegroting VWS 2026 is nog opgesteld door het demissionaire kabinet Schoof en werd gepresenteerd op Prinsjesdag 2025 (Rijksbegroting VWS 2026 overzicht Zorgverzekeringswet, pg.177 en pg.198, 16 september 2025). In deze Rijksbegroting is te zien dat de verwachte bruto kosten voor zorg uit deze wet €69,8 miljard zijn. In onderstaand plaatje eerst uitleg hoe dit standaard/wettelijk wordt gefinancierd…
Uit Rijksbegroting VWS 2026 (financiering Zorgverzekeringswet, pg.208, 16 september 2025)
Op basis van welke uitkomstindicator zou de overheid juist hier niet fiscaal ingrijpen, maar wel met -9,7 miljard IN de zorg?
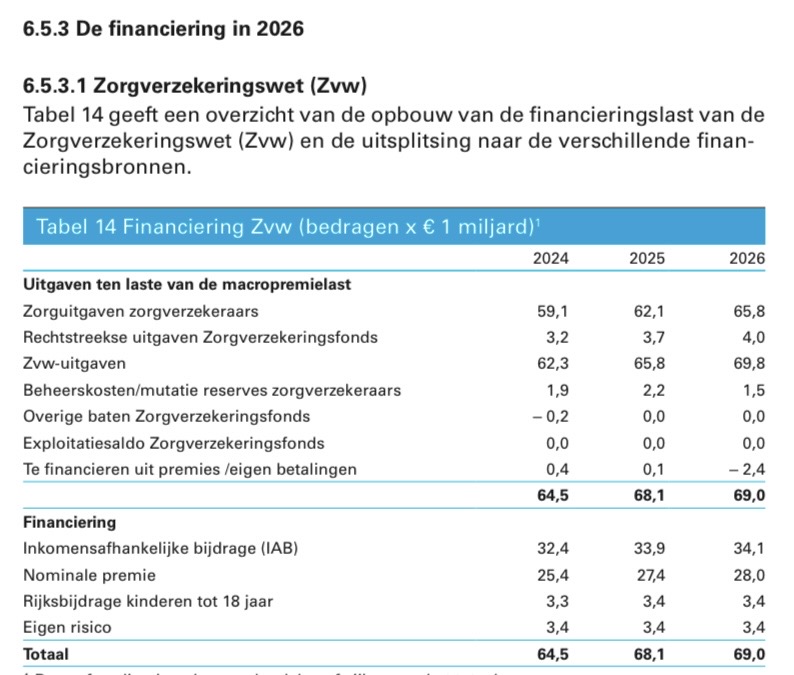
Het gaat hierboven om de bedragen in de meest rechter kolom, het huidige jaar 2026.
Financiering basisverzekering, hier 2026 o.b.v. Rijksbegroting 2026, nog door demissionair kabinet Schoof opgesteld (Prinsjesdag, 15 september 2025)
|
Budget Rijksbegroting VWS 2026: Zorgverzekeringswet (Zvw) ten behoeve van het basispakket van de basisverzekering wordt begroot: bruto €69,8 miljard aan kosten, na aftrek van 3,4 miljard aan eigen betalingen blijft het nettobedrag over aan verwachte kosten: €66,3 miljard (uitleg: pg.177 en pg.198). De 50%-50% regel bij financiering van de basisverzekering (uitleg: pg.204/205) houdt in dat… -de helft van dit bedrag (€34,9 miljard) wordt betaald via een inkomensafhankelijke bijdrage (IAB/blog). In bovenstaand plaatje: 34,1 miljard. Voor 2026 is de IAB als aan de Belastingdienst te betalen werkgeversheffing Zvw 6,10% van het inkomen en is de bijdrage Zvw die werkgever of uitkeringsinstantie inhoudt op loon of uitkering: 4,85%. Het maximumbijdrage-inkomen in 2026 is € 79.409 (een hoger inkomen dan deze bovengrens leidt niet meer tot een hoger IAB). Eigen vermogen speelt geen rol bij de te betalen IAB. -de helft van dit bedrag wordt betaald via de nominale premie (28,0 miljard + blog) van de verzekeraar, de Rijksbijdrage voor kinderen tot 18 jaar (3,4 miljard) en Eigen Risico (3,4 miljard). Bij elkaar opgeteld, in bovenstaand plaatje: €34,8 miljard Elk jaar voor Prinsjesdag wordt getracht de 50%-50% verdeling, mits ontspoord, zo nodig te herstellen. De percentages voor de inkomensafhankelijke bijdrage zorgverzekeringswet kunnen dan ook ieder jaar wijzigen. |
In bovenstaand kader staan naast het verplicht eigen risico nog andere politiek gestuurde financiële knoppen waaraan gedraaid kan worden in het kader van betaalbaarheid en doelmatigheid. Is het verplichte eigen risico, toegepast in het coalitieakkoord, knop 1, zie vervolgens de 50-50 verdeling als knop 2, de hoogte van de procentuele bijdrage als knop 3, de hoogte van het nu geplafonneerde maximumbijdrage-inkomen als knop 4, de hoogte van de Rijksbijdrage als knop 5 en de hoogte van de nominale premie als knop 6.
De hoogte van deze nominale premie (dus knop 6) gaat omlaag als het verhoogd eigen risico een groter deel van het verplichte 50% deel gaat innemen. Maar deze wettelijk logische (dan) lagere zorgpremie wordt vervolgens als motief genoemd voor een “compenserende lastenverzwaring voor burgers en bedrijven” ter verbetering van het EMU-saldo (item 36, pg.5 van 9).
Potentiële, niet gebruikte knop 7 betreft een verbod of afschalen van de hoogte van het vrijwillig eigen risico. Burgers kunnen nu nog het verplichte eigen risico vrijwillig verhogen in stappen van € 100, € 200, € 300, € 400 of € 500, tot maximaal € 885. In ruil daarvoor geven zorgverzekeraars dan korting op de nominale premie. Die korting is het hoogst bij een vrijwillig eigen risico van € 885. In 2026 is de gemiddelde jaarkorting op de premie bij het hoogste eigen risico (ruim) €200 (hier/hier). Afschaffen van de mogelijkheid tot inzet van een vrijwillig extra eigen risico (knop 7) zou 12-13 procent van de verzekerden van 18 en ouder raken (hier/hier). Maar afschaf zou wel bijdragen aan solidariteit van het stelsel, want elke nieuwe minister vertelt nog steeds hoe mooi solidair ons stelsel nu al is: “gezond betaalt voor ziek”, “rijk voor arm” en “jong voor oud”…
Het betrekken van een vermogensdeel, als verdeelmix van arbeid en kapitaal, ook zichtbaar bij de Wet langdurige zorg, kan bij vaststelling van premie (of IAB) zo nodig doorgaan voor knop 8.
Maar er zijn nog méér financiële draaiknoppen…
Knop 9 zijn de maatregelen voortvloeiend uit het al genoemde item 37 van passende zorg. Er gaan voor deze zorg hogere eisen gesteld worden aan richtlijnen en de overheid krijgt een strengere rol in het pakketbeheer. Binnen dat beheer gaat kosteneffectiviteit zwaarder wegen, zo meldt de coalitie. Dit kan landelijke afschaling betekenen van omvang van het huidige basispakket, dan wel leiden tot strengere eisen van toelating van nieuwe zorg (hier/hier).
Wordt gesproken over betaalbaarheid en bezuinigingen (‘minder meer’) dan gaat het bijna altijd over werk van de zichtbare spelers die het werk uitvoeren. Maar gelukkig is er inmiddels vanuit het werkveld zelf ook aandacht voor de niet zichtbare spelers, die wel de spelregels bepalen, maar niet zichtbaar verantwoordelijk worden gehouden voor de gevolgen (2022 + 2025 + 2025). Zoals ministeries, verzekeraars, toezichthouders, adviseurs/consultants, maar ook in vele organisaties en netwerken zou de vraag op tafel moeten komen: hoeveel geld (en macht) gaat er naar organisaties en personen die werken ‘aan de zorg’, in plaats van de mensen ‘in de zorg?’ Maar de harde realiteit is dat bijna geen enkele politieke partij zich in de afgelopen decennia de vraag gesteld of het ook mogelijk is om de uitgaven Aan de zorg eens kritisch onder de loep te nemen. Zo wordt de hieraan gekoppelde knop 10 amper benut, want meer autonomie bij goed opgeleide zorgprofessionals zal leiden tot meer werkplezier, minder verzuim en een beter functionerende zorg.
Volgende punt: “Health in All Policies”
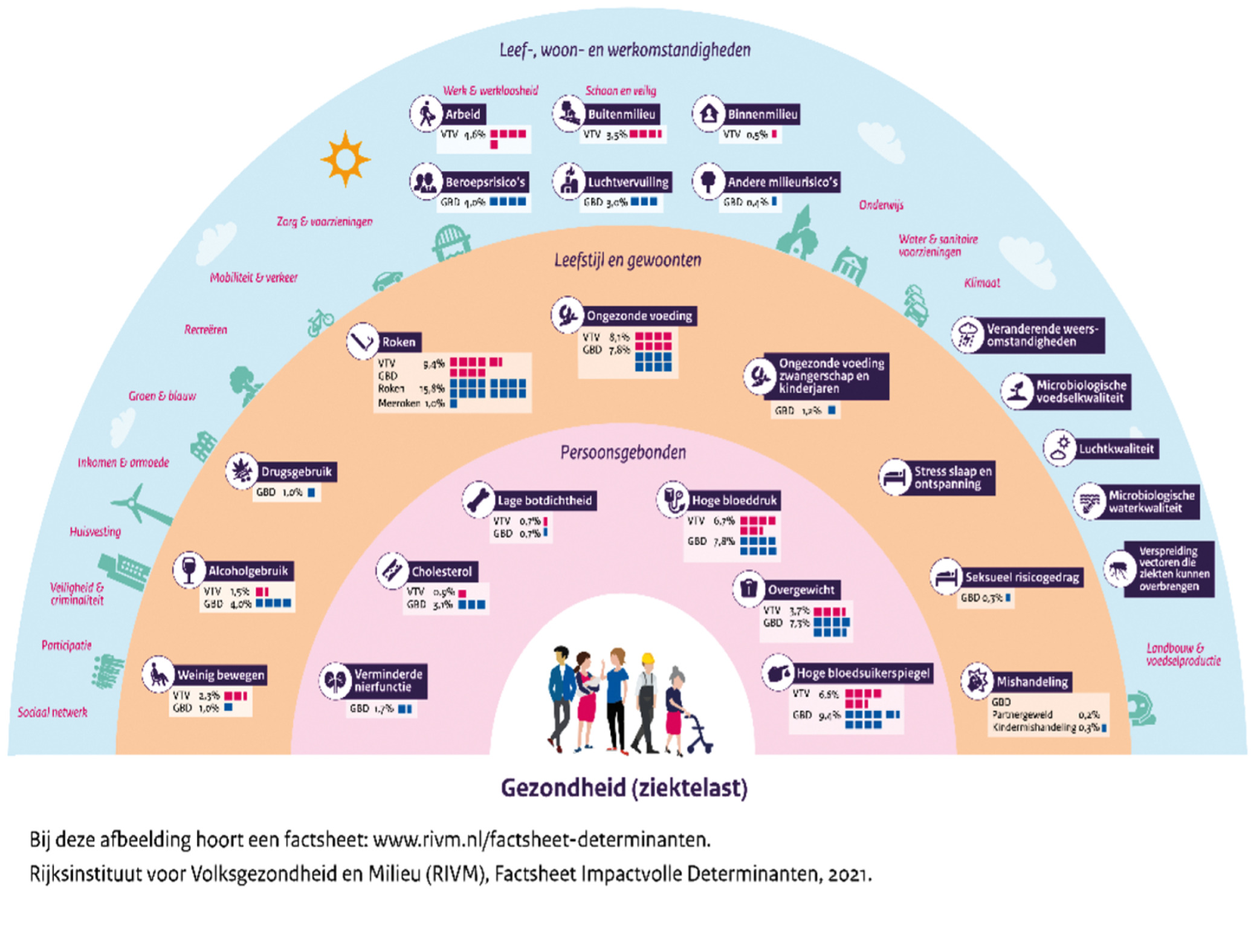
De afbeelding onder de blogtitel laat een ordening zien van bestaande kennis over gezondheidsdeterminanten en is gebaseerd op het bekende regenboogmodel van Dahlgren en Whitehead. Dit specifieke en zelfs nog aangepast plaatje stond recent nog vermeld in een RVS-rapport over het belang van sociale verbondenheid als onderdeel van goede zorg (RVS, 19 januari 2026, pg.9). In dat recente RVS-rapport kwam zelfs aan de orde de mogelijkheid om, gezien de procentuele bijdrage aan gezondheid, gelden te verschuiven van individuele zorg naar sociaal verbonden zorg.
Maar we kennen dit plaatje ook vanuit de preventiegedachte (blog/blog/blog). Als zoveel externe factoren bijdragen aan (on)gezondheid, wat let de overheid dan om bedrijven die bewust ongezonde producten in de markt zetten, dan wel op een andere wijze de leefomgeving ongezonder te maken, voortaan extra fiscaal te belasten (malus), waarbij de opbrengst ten goede komt aan onder andere de financiering van de Zorgverzekeringswet? Immers, de Zorgverzekeringswet is de wet die zorg en financiering regelt voor de curatieve gevolgen van ongezond gedrag en/of leefomgeving. Ook kan de fiscale opbrengst worden gebruikt voor bedrijven die (wel) bijdragen aan duurzaamheid en met hun product (wel) iets toevoegen aan maatschappelijke waarde (bonus).
Eén voorbeeld in dit kader: citaat: “120.000 minder diagnoses long- blaas- en slokdarmkanker over 2024-2045 als in 2032 nog maar 5% van de volwassenen en 0% van de jongeren rookt in Nederland (IKNL, 8 oktober 2024).” Ofwel, gaat Nederland nu “Aan de slag” met collectief betaalde therapieën óf pakt de overheid via knop 11 de tabaks- en nicotine-industrie, die blijft leveren, fiscaal aan om zo een deel van de door nicotine/tabak veroorzaakte curatieve gevolgkosten te betalen (blog/blog)? Op basis van welke uitkomstindicator zou de overheid juist hier niet fiscaal ingrijpen, maar wel met -9,7 miljard IN de zorg?
De zorgverzekeraars
Als laatste knop (knop 12) de inzet van boventallig geld bij zorgverzekeraars. Zij zijn de inkoper van zorg uit de Zorgverzekeringswet. Verzekeraars hebben een financiële buffer die is opgebouwd uit winst van inkoop, rendement beleggingen en financiële reserves. Verzekeraars mogen geen winst uitkeren, zij hebben twee opties: geld toevoegen aan hun vermogen óf geld als premiekorting teruggeven aan hun verzekerden.
Eisen die gelden voor zorgverzekeraars staan vermeld in een Europese richtlijn Solvency II (hier/hier/hier). Een richtlijn die impliceert dat verzekeraars continu eigen vermogen moeten hebben enige verliezen op te vangen en hun verplichtingen aan polishouders na te komen.
Deze bescherming wordt uitgedrukt in een jaarlijks bepaalde solvabiliteitsratio. Toezichthouder is hier de Nederlandsche Bank (DNB). Op basis van brondata van de DNB, ter inzage opgevraagd, is de situatie nu…
Solvabiliteitsratio 5 grootste zorgverzekeraars uit brondata DNB (+ blog)
|
Naam |
2022 |
2023 |
2024 |
|
Zilveren Kruis |
143,55 |
134,93 |
132,88 |
|
CZ |
127,27 |
134,11 |
130,54 |
|
VGZ |
121,94 |
135,51 |
130,03 |
|
Menzis |
125,32 |
142,57 |
138,86 |
|
DSW |
236,22 |
241,3 |
249,52 |
Hierbij als uitleg het voorbeeld van een fictieve ratio van 130%…
- 100% = precies genoeg geld om aan de wettelijke kapitaaleis te voldoen
- 130% = voor elke €100 die wettelijk vereist is om risico’s op te vangen, heeft de verzekeraar €130 beschikbaar
- Dat is dus een buffer van €30
In een tijd dat de betaalbaarheid zo prominent in alle media ter discussie wordt gesteld voor behoud van de meest essentiële zorg, mag de overheid/DNB nadere informatie geven welke onder- en bovengrens, dus welke aan te houden buffer, maatschappelijk verantwoord is.
Dit staat los van de vraag of moet worden doorgegaan met 20 zorgverzekeraars en hun 59 polissen (hier). Hierop is mijn antwoord overigens: neen.
Tot slot
Het coalitieakkoord is geen regeringsverklaring. Ook de doorrekening van het akkoord door het CPB moet, zoals gemeld, verder duidelijkheid geven.
In deze blog een poging gedaan te duiden dat ingrepen in financiering van zorg niet zijn ingegeven door “natuurverschijnselen”, maar door bewust politieke keuzes.
Samen met de oppositie zullen coalitiepartijen, ook binnen de zorg, ook bij de 4 andere stelselwetten, meerderheidsbesluiten moeten nemen.
In deze blog worden 12 knoppen als mogelijkheid genoemd, waaraan alleen al bij de Zorgverzekeringswet gedraaid kan worden. Te gebruiken, als daadwerkelijkheid, om welke reden dan ook, de betaalbaarheid in het geding komt. Of anderzijds, draaiend in een andere richting, als er om moverende redenen in zorg en innovatie geïnvesteerd moet worden. Zolang wel de kosten in beeld zijn, maar niet de omvang van baten, zijn alle conclusies voorbarig.
Politiek is niet alleen kiezen, maar ook gemaakte keuzes toelichten, uitleggen, onderbouwen (hier/hier) en, ja ook, narekenen (blog).
Plaatje 1: (onder de titel) impactvolle determinanten (via RIVM, 2022, pg.3)
Plaatje 2: uit budgettaire bijlage coalitieakkoord “Aan de slag”
Plaatje 3: uit Rijksbegroting VWS 2026
Eerdere relevante blogs
26.06.2017: Met een goede risicoverevening is slechts een verzekeraar voldoende (geen risico)
18.07.2017: Is minder marktwerking in het zorgstelsel nog een agendapunt (1)? (socialer)
10.08.2017: Kunnen zorgverzekeraars zich meer van elkaar onderscheiden? (eenheidsworst)
24.08.2017: Het risico van het Eigen Risico in het zorgstelsel (voor/tegens verplicht eigen risico)
21.08.2019: Wáár blijft het totaalplaatje? (stijging zorgkosten, personele tekorten, zorgstelsel etc.)
29.10.2019: Méér inkomensafhankelijke zorgbetaling draagt (wel degelijk) bij aan meer solidariteit
14.12.2020: Zorgplicht zorgverzekeraar is primair een resultaatverplichting (NZa met plichten ZV)
14.02.2022: Zorgplicht impliceert juiste inkoop van voldoende zorg (1) (tijdig, wet, ZV, rol IGJ, NZa)
16.02.2022: Zorgplicht impliceert juiste inkoop van voldoende zorg (2) (tijdig, wet, ZV, rol IGJ, NZa)
09.06.2022: Kabinetsreactie op WRR-rapport wazig: zelf 10 voorstellen gedaan (ipv werkgroep)
18.08.2022: Zorgplicht zorgverzekeraars blijft een (te) vaag omschreven begrip (plicht à “samen”)
22.10.2022: Zorgverzekeringswet: de aanloop en de macht van werkgevers (1) (80->50%+markt)
25.10.2022: Zorgverzekeringswet: de aanloop en politieke besluitvorming (2) (VNO/CDA/VVD)
27.10.2022: Zorgverzekeringswet: het resultaat, met nu nog 7 bespreekpunten (3) (politieke inzet)
16.09.2023: Studiegroep Begrotingsruimte vertelt over zorgkosten niet het hele verhaal (-debet)
23.11.2023: Incomplete risicoverevening heeft grote impact op zorg (te complex/26->1 ZV’s)
27.11.2023: Zorgparagraaf grootste politieke partij juist nu onder vergrootglas (2. 5ml.kiezer/37zetels)
17.01.2024: Een brief aan de informateur (serie brieven aan Plasterk met vooral sectoradviezen)
18.05.2024: Zorgparagraaf hoofdlijnenakkoord toont juist weinig lef (program kabinet Wilders 1)
28.06.2024: Zorgcontractering als speelbal van beleid (wijzigingen zorgcontractering: Mous/Maverick)
15.07.2024: Overbehandeling schaadt zorg en stelsel (4 artikelen: arts/Linnean/aanneemsom + afschaf DBC)
04.09.2024: Zorgverzekeringswet wijzigen betekent eerst de noodzaak ervan inzien (update 2024)
27.02.2025: Verscherpt toezicht CZ legt ook functioneren NZa onder vergrootglas (resultaat)
29.03.2025: In afwachting van AZWA (het aanvullend zorg- en welzijnsakkoord/ + IZA/sociaal domein)
22.04.2025: Reactie op RVS-rapport: Iedereen bijna ziek (keerzijden screening, testen, BVO + nieuwe wet)
03.06.2025: Budgetonderschrijding IZA-sectoren vooral zichtbaar bij wijkverpleging (€€Rijk/AR)
07.06.2025: Beperkte waarde financieel resultaat bij zorgverzekeraars (2024/taak-zorgplicht!)
11.06.2025: Hoofdlijnenakkoord ouderenzorg biedt oudere Wlz-verzekerde (veel) onzekerheid
22.07.2025: Ook in AZWA worden scherpe beleidskeuzes vooruitgeschoven (BO/21 partij/30 pnt.)
28.07.2025: Ondertekenen AZWA in instabiele tijd is een dilemma (1) (financieel/veel contextitems)
16.08.2025: Regel financiering organisatie/infrastructuur eerste lijn via werkvloer (RESV/wijkzorg)
03.09.2025: Snelle aanstelling staatscommissie moet zorg redden (AZWA/HLO-besluit+8 processtappen)
09.09.2025: Ondertekenen AZWA in instabiele tijd is een dilemma (2) (financieel/veel contextitems)
22.09.2025: Regulering winstuitkering zorg (winstuitkering, commercie, investeerders, Wibz/PE)
08.10.2025: Tweede Kamerverkiezingen: financiering/organisatie van zorg (1)
13.10.2025: Tweede Kamerverkiezingen: preventie (2)
14.10.2025: Tweede Kamerverkiezingen: eerstelijnszorg c.q. huisartsenzorg (3)
20.10.2025: Tweede Kamerverkiezingen: in een podcast bespreking van 9 zorgitems
29.10.2025: Mantelzorg en professionele zorg zien de grens van hun zorg (arbeidsmarkttekorten)
10.11.2025: Analyse kostendata alleen zinvol i.c.m. gelijktijdige beleidswijziging (databank ZiN)
01.12.2025: Als verevening inkoop passende zorg remt, dan…, ja, wát dan? (kans daling bijdrage)
17.12.2025: Wibz en winstuitkering: nieuwe regels in een oud spanningsveld (integer bedr.voer.)
02.01.2026: Niet-gecontracteerde zorg als zondebok van falend zorginkoopbeleid (St.–>CBb)
06.01.2026: Gezondheidspolitiek in tijden van wantrouwen (DJT/RFK zorgbeleid + betekenis voor EU)
26.01.2026: Budgetproblemen Zorgverzekeringswet: rekenen in plaats van mopperen (kost/baat)

Het zijn er “maar” 12….