Wordt gesproken over beschouwing van de Zorgverzekeringswet dan gebeurt dat meestal via de items doelmatigheid, betaalbaarheid en toegankelijkheid. Effectiviteit van zorg zit naast deze items deels verborgen in de vier pakketcriteria van de basisverzekering, bewaakt door Zorginstituut Nederland.
Zelf hanteer ik liever het uitvoeringsplan met 8 items: visie – missie – inhoud – organisatie/logistiek – noodzakelijk budget (5) – bekostiging – tarifering – zorgcontract.
Deze blog gaat over enkele actuele budgetperikelen, in mijn stappenplan item 5.
Mocht al worden geklaagd over gebrek aan uitkomstindicatoren in de curatieve zorg, met betrekking tot structuurindicatoren is het nog bedroevender gesteld. Ja, we hebben kennis over het beschikbare bedrag voor de basisverzekering (Rijksbegroting 2026, 16 september 2025, pg.177: bruto 69,8 miljard euro), maar is er richting de gewenste stip op de horizon ook kennis over de noodzakelijke zorginfrastructuur, nu en in de toekomst? Denk aan het aantal noodzakelijke ziekenhuizen, trauma- en behandelcentra, ziekenhuisbedden, IC-bedden, SEH 24/7, aantal revalidatie- en GGZ-instellingen, huisartsenposten, wel/niet PE toestaan, maximum aan PE, gemeentelijke zorgvoorzieningen voor basiszorg, landelijk digitale infrastructuur voor zorg ICT, paraatheid pandemie, uniforme governancestructuur, integraal toezicht etc. etc.
Er is wel structuur, maar waar ten behoeve van een uniforme basisverzekering visionair (item 1) naar wordt toegewerkt is onduidelijk, AZWA (AZWA, 31 augustus 2025 + blog/blog/blog) ten spijt.
De bijna 70 miljard geschatte kosten (2026) van de basisverzekering per jaar worden opgebracht door burgers en een Rijksbijdrage. De hoogte van het bedrag wordt bepaald door de Minister van Financiën en wordt met name gebaseerd op eerdere uitgaven, indexering en kabinetsbeleid. Zorgverzekeraars kopen zorg van de basisverzekering in, een inkoop waar de Zorgautoriteit toezicht op houdt (hier). Burgers merken het begrotingsaspect financieel aan de te betalen premie, belasting en eigen risico/bijdrage en wat betreft zorginhoud merken patiënten het in spreekkamers, aan wachten op zorg (hier) en/of aan de vele (publieke) discussies rondom uitvoering, overal en ergens in media.
Noodzakelijk budget: noodzakelijk voor wie?
In mijn uitvoeringsplan staat bij item 5 niet voor niets het woord “noodzakelijk” toegevoegd. Noodzaak bij een ministerie heeft niet dezelfde betekenis als noodzaak bij zorg. Een passend budget wordt namelijk niet boekhoudkundig top-down op een ministerie bepaald vanuit het verleden, maar door het berekenen van kosten van de actuele organisatie van de te leveren collectieve zorg van de basisverzekering. Niet meer, niet minder. Maar dan moet deze berekening (per sector?) wel transparant beschikbaar zijn, hetgeen helaas niet het geval is. Deze berekening behoort een dynamisch karakter te krijgen, want inzichten over pakketcriteria, organisatieschaal, burgerwensen, zorginhoud en ja, ook economie/betaalbaarheid (hier/hier), kunnen snel veranderen. Blijven rekenen is beter dan blijven mopperen over “onbetaalbare” zorg…
Vijf actuele voorbeelden van budgetperikelen…
*Huisartsenzorg
De hoogste bestuursrechter in Nederland stelde op 18 november 2025 (uitspraak) dat relevante partijen weer opnieuw met elkaar om de tafel moeten gaan om het tariefprobleem op te lossen (blog/blog). Het conflict betrof alle drie bouwstenen van de bekostiging huisartsenzorg, van direct belang voor 7500 praktijkhouders (hier) en van indirect belang voor alle huisartsen en zorgafhankelijke burgers (hier). Het ging bij die uitspraak over een inkomenscomponent, over de huisvestingscomponent bij praktijkkosten en over het verdoezelen van arbeidsuren boven de 36 uur per week. De vraag is nu: leidt deze uitspraak van het College van Beroep voor het bedrijfsleven (CBb) tot een ander uitvoeringsplan: inhoudelijk? Organisatorisch? Ander macrobudget huisartsenzorg? Een ander tarief? Een ander contract? Een andere berekening, een eigen berekening, in een aangepast volgend kostenonderzoek? Wie het weet, mag het zeggen.
Ondertussen verwacht het Zorginstituut voor 2025 op basis van gedeclareerde kosten huisartsenzorg én multidisciplinaire zorg 5,5 miljard euro (hier) aan zorguitgaven (In 2015: 3 miljard). Dezelfde databank meldt vanaf 2021 tot en met 2025 voor deze sector een gemiddeld samengestelde kostengroei van 7,68% per jaar (ZiN, 6 oktober 2025). Zichtbaar in de kostencijfers is ook opvallend de sterke toename de laatste jaren van verleende basiszorgconsulten door het huisartsenteam. Van 71 miljoen consulten (2023) naar verwachting bijna 109 miljoen in 2025 (vergelijk aantal in blog, 30 oktober 2023 met aantal in blog, 10 november 2025). Over dynamiek gesproken (blog)!
*Wijkverpleging
Een heel andere situatie doet zich voor bij een andere kerndiscipline in de eerste lijn, de wijkverpleging. Als omvang gedeclareerde zorg 2025 wordt verwacht: 3,2 miljard euro (hier), maar de laatste jaren met een gemiddeld negatief samengestelde kostengroei van -1,7% (hier). Negatieve groei ontstaat wanneer beschikbaar gesteld budget in een Rijksbegroting niet wordt aangewend bij zorginkoop (te lezen in het Rijksjaarverslag), waardoor automatisch een korting volgt.
De aanvoerder van Buurtzorg (de grootste aanbieder), Jos de Blok, heeft dit fenomeen uitgelegd (Zorgvisie, 20 januari 2026 en in zijn boek “De Buurtzorgrevolutie”, 2025, pg.212 en 271). De toegepaste formule bij Buurtzorg is om niet meer te kijken naar zorgkosten per uur of per geleverd ‘product’, maar aan te sturen op betaling van het aantal uur geleverde zorg per cliënt. Wordt bij wijkverpleging expliciet gekeken naar inzet op zelfredzaamheid en preventie, dan blijkt het aantal uren zorg per cliënt fors verlaagd te kunnen worden. Op voorwaarde dat wijkverpleegkundigen autonomie krijgen te bepalen welke zorg voor een cliënt nodig is.
De budgettaire korting op wijkverpleging was mij ook al opgevallen met een eigen poging tot duiden (blog/blog/blog).
*GGZ
Een weer andere situatie, in de GGZ, is goed beschreven door Stichting Recht op GGZ in aanloop naar hun rechtszaak (hier) tegen de Staat, ook recent nog in de Volkskrant (VK, 22 januari 2026). Wachten op tijdige zorg is kortdurend en incidenteel binnen een stelsel te begrijpen, maar langdurend en structureel wachten (hier) niet. Het recht op geïndiceerde zorg is wetmatig net zo fundamenteel als verplicht verzekeren, tijdige premiebetaling, zorginkoop, toezicht en handhaving.
Het is opmerkelijk dat politiek, toezichthouders en verzekeraars (bijna) niet ingrijpen. Inmiddels staat ook de aan GGZ-gerelateerde groep “verwarde personen” in de publiciteit (hier/blog), maar wie op dit dossier is er nu ‘verward’?
De huidige verwachte GGZ-kosten worden voor 2025 geschat op 5,9 miljard euro (hier), de samengestelde jaarlijkse kostengroei GGZ van 2021 tot en met 2025 bedraagt ongeveer 19,33% (hier). Eerder nog werd achterblijvende investering gemeld (2020/hier). Deze kostenstijging is net zo opmerkelijk als de negatieve kostengroei in dezelfde periode bij extra kosten POH-GGZ in segment 3 van de huisartsenzorg (hier + hier), terwijl de consultkosten POH-GGZ uit segment 1 door extra werk juist wél sterk zijn gestegen (hier).
Mijn indruk is dat sinds de oprichting van de Zorgverzekeringswet het GGZ-probleem inclusief ‘verwarde personen’ al is onderschat. Het is voor mij als buitenstaander niet zo eenvoudig 5W1H te duiden bij welke 8 stappen in het uitvoeringsplan het mis gaat. Wel een poging gedaan dit te duiden (2024 + 2024 + 2024 + 2024+ 2025 + 2025).
*Medisch-specialistische zorg (MSZ)
Actuele perikelen rondom de organisatie van MSZ waren terug te zien bij rem op de uitvoering van de IZA-agenda ‘concentratie en spreiding’ (hier/hier). Een financieel perikel betrof de inmiddels lege pot van transformatiegelden (hier), waar ziekenhuizen met 940 miljoen euro de ranglijst van gebruikers aanvoert. Een derde perikel was zichtbaar in de discussie tussen de vereniging van ziekenhuizen (NVZ-brief) en de koepel van zelfstandige klinieken (ZKN-brief) over winstuitkering/omzetgroei, de groei van zelfstandige behandelcentra (ZBC) en ieders contractpositie. Waarbij Zorgverzekeraars Nederland (ZN-brief) in een brief aan de informateur stelt (citaat) “Schaf daarom niet- gecontracteerde zorg af zodat elke zorgaanbieder evenredig bijdraagt aan passende en betaalbare zorg.” Over deze ZN-brief en over de niet gewaardeerde waarde van niet-gecontracteerde zorg schreef ik nog recent een blog (blog, 2 januari 2026).
Stichting Handhaving Vrije Artsenkeuze (SHVA, persbericht 13 januari 2026) kwam vervolgens met de mededeling dat “niet-gecontracteerde zorg juist voor zorgverzekeraars goedkoper is, ze verdienen eraan omdat de verzekeraar een extra eigen bijdrage in rekening brengt bij de verzekerde (hier). De zorgverzekeraar betaalt pakweg 60% van het tarief die ze aan ziekenhuizen betalen (einde citaat).”
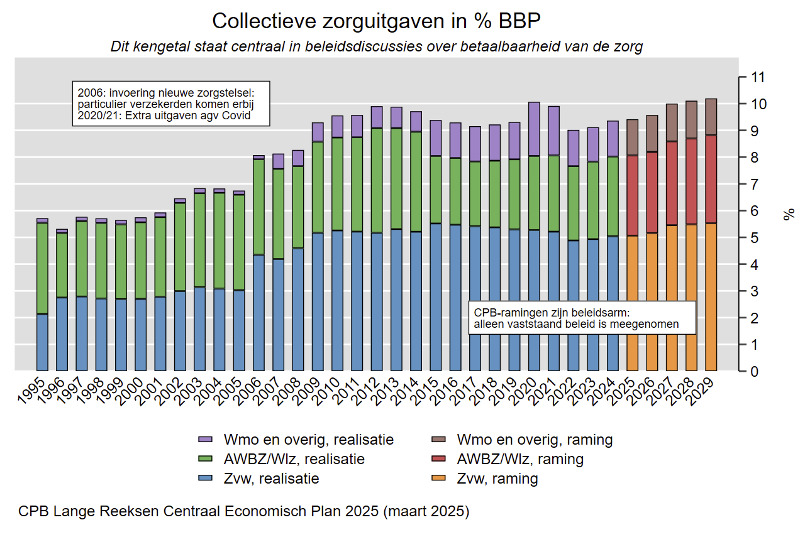
Verder wijst SHVA op wachtlijsten en op het niet kúnnen contracteren omdat verzekeraars dat, via een standaardmail gemeld, niet toestaan. Daarnaast stelt de SHVA dat de groei van de kosten voor de zorg in de afgelopen tien jaar juist achtergebleven zijn in vergelijking met de groei van ons nationaal inkomen, het Bruto Binnenlands Product (BBP). De SHVA laat daartoe in hun persbericht het volgende plaatje zien…

Ja, kosten van de Zorgverzekeringswet worden publicitair vaak ten onrechte aangedikt (hier/hier), maar vallen in vergelijking met andere landen niet uit de toon (hier/hier). Dat de kosten van de Wet langdurige zorg relatief hoog zijn, klopt ook, maar de groep waarvoor zorg wordt geregeld is wel 24/7 van zorg afhankelijk. Daarmee behoort deze groep op het gebied van zorgafhankelijkheid, met relatief weinig keuzevrijheid en met een oplopende zorgzwaarte, tot de meest kwetsbare burgers van het land (blog/blog/blog/blog). Je kunt de extra Wlz-kosten, mits goed aangewend, ook zien als een vorm van beschaving, mededogen en solidariteit.
Verder valt ook bij deze perikelen het gebrek aan structuurindicatoren op: wáár wordt met de MSZ nu visionair 5W1H naar toe gewerkt? Want voor goede en tijdig te leveren MSZ kunnen enerzijds ziekenhuizen (UMC, topklinisch, algemeen) met hun reguliere zorg en anderzijds Zelfstandige Behandelcentra (ZBC) met hun focuszorg prima in een netwerk samenwerken. Dat bijvoorbeeld een heupoperatie in een ziekenhuis een andere prijs heeft dan in een ZBC is, gezien beider taken, gezien ieders populatie, gezien werktijden, gezien verschil in winstuitkering en gezien de eigen wijze van contractering, volkomen logisch.
Tweedelijnszorg bezet met 35,7 miljard euro voorlopig 51% van het beschikbaar zorgbudget van de Rijksbegroting 2026 ten behoeve van de Zorgverzekeringswet. Daarmee vormt het de grootste kostenpost. Met voor 2025 naar verwachting ruim 32 miljard euro aan gedeclareerde kosten (hier). Met voor MSZ vanaf 2021 tot en met 2025 een jaarlijkse kostengroei van 6,09% (hier). Gehanteerde plafonds, direct óf indirect met een eigen volumebeperkende berekening via een aanneemsom (blog), zijn in alle MSZ-sectoren actueel, maar in geen enkele brief van het ministerie en/of Zorgautoriteit en/of ZN wordt deze ‘handelswijze’ met plafonds voor de burger eens goed uitgelegd.
Terecht dat de SHVA dus wijst op de meest logische oplossing bij structurele wachtlijsten enerzijds en zorgplicht anderzijds. De huidige demissionaire minister sprak zich recent uit over omzetplafonds. Dat het hierbij ging over Klimmendaal, overigens ook MSZ, doet er gezien zijn generieke uitspraak (even) niet toe (Kamerbrief, 15 januari 2026). Wat concludeert de minister?
Antwoord minister op Kamervraag 5 (over Klimmendaal), 15 januari 2026
|
“Ik vind het van groot belang dat individuele patiënten passende zorg ontvangen…Daarom hebben zorgverzekeraars een zorgplicht ten opzichte van hun verzekerden en moeten zij hun verzekerden helpen om de zorg te vinden waar zij recht op hebben. De Nederlandse Zorgautoriteit (NZa) houdt toezicht op de naleving van deze plicht van de zorgverzekeraars. Een omzetplafond is een budgettaire grens in een contract tussen een zorgverzekeraar en een zorgaanbieder, waarin bepaald wordt hoeveel middelen een zorgaanbieder maximaal kan ontvangen van een zorgverzekeraar voor geleverde zorg binnen een bepaalde periode. Het omzetplafond is bedoeld om te sturen op de kosten, een goede verdeling van de personele inzet en op het kritisch kunnen bevragen van aanbieders. De NZa houdt toezicht op dit proces. De gedachte erachter is dat met het omzetplafond de schaarse middelen (personeel en financieel) besteed worden daar waar die het hardst nodig zijn. Ik onderschrijf deze gedachte en vind het omzetplafond een nuttig instrument, dat ook in de …zorg passend kan worden ingezet.” |
Wanneer zorguitvoering voldoet aan kwaliteitscriteria van WHO/IHI (WHI, 7 dimensies, pg.7 + IHI, triple aim), dan kan een plafond te overwegen zijn. Zo ver zijn we nog niet. De huidige opstelling over omzetplafonds, van ministerie en vanuit de optiek van toezicht en verzekeraar, impliceert dat meer gewicht wordt toegekend aan het aspect van betaalbaarheid dan aan toegankelijkheid. Jammer en onterecht…
*Vaststelling macrobudget
Dat het macrobudget zorg in de jaarlijkse Rijksbegroting wordt bepaald door de Minister van Financiën wil niet zeggen dat er geen onderbouwing aan ten grondslag ligt. Daarvoor wordt verwezen naar een bijdrage van Marc Pomp, zelfstandig adviseur gezondheidseconomie (eigen website, 29 december 2025 + Z&I, 14 januari 2026).
Zijn plaatje onder de blogtitel laat zien dat sinds 2012 de collectieve zorguitgaven als percentage van het BBP vrijwel constant zijn, met uitzondering van beide coronajaren (2020/2021). Dezelfde afbeelding laat ook zien dat zorgkosten de komende jaren gaan stijgen, tot boven de 10% in 2028. Daarbij wordt onderscheid gemaakt tussen kosten van het door het Centraal Planbureau (CPB) berekende basispad (filmpje), ofwel de uitkomst bij ongewijzigd beleid, én kosten van zorgbeleid door de regering.
Ten tijde van Tweede Kamerverkiezingen (oktober 2025) maakte het CPB vooraf een eigen kostenraming van het basispad 2027-2033, kwam later met een doorrekening van verkiezingsprogramma’s en daarna nog met een beschouwing (respectievelijk CPB, februari 2025 + CPB, oktober 2025 + CPB, november 2025). De doorrekening van verkiezingsprogramma’s leidde al meteen tot kritiek (hier/hier/hier/hier).
De procentuele kostenbijdrage van factoren bij het basispad, naast 0,4% beleid staan in onderstaand plaatje…
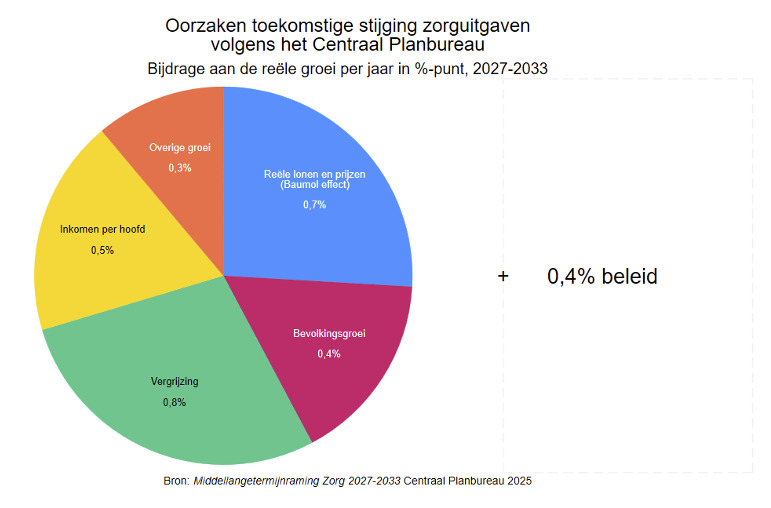
Met deze CPB-berekening van 1 jaar geleden nemen de reële zorguitgaven in de periode 2027-2033 toe met gemiddeld 3,1% per jaar (percentages uit bovenstaand plaatje optellen). Verdeeld over stelselwetten is het jaarlijks percentage: +4,1% (Wlz), +2,7% (Zvw), +2,4% (Jeugdwet) en + 2,1% (Wmo).
Marc Pomp komt zelf lager uit en wel op 2,1%. Een verschil wat qua uitgaven op termijn grote consequenties heeft (zie laatste plaatje in zijn tekst: reële zorguitgaven 2026-2033). Belangrijk omdat elke discussie over betaalbaarheid vertrekt met de kennis van zorguitgaven van onder andere het basispad. Over betaalbaarheid van zorg zegt Pomp…
|
“We geven een flink deel van ons inkomen uit aan collectief gefinancierde zorg, in 2025 ruim 6 000 euro per Nederlander (115 miljard euro gedeeld door 18 miljoen inwoners). Daarom is het verstandig om een vinger aan de pols houden. Dat doen we niet zelf, want we zijn verplicht verzekerd voor de meeste zorg. Hierdoor is de zorg op het moment dat je die nodig hebt grotendeels gratis, wat heel goed is voor de toegankelijkheid. De keerzijde is dat patiënten nauwelijks een prikkel hebben om op de kosten te letten. Uitgavenbeheersing in de zorg ligt daarom vooral op het bord van zorgverzekeraars en beleidsmakers, die namens ons (hopelijk) kritische vragen stellen: Is alle zorg nodig? Wordt de zorg doelmatig geleverd? Moet alles collectief? Antwoorden op deze vragen kunnen aanleiding zijn voor hervormingen en gerichte bezuinigingen. Maar bezuinigen “omdat we het in de toekomst niet meer kunnen betalen” of “omdat de collectieve lasten te sterk oplopen” zijn geen overtuigende redenen. Sterker nog: er kunnen goede argumenten zijn om, op basis van een afweging van maatschappelijke kosten en baten, juist méér zorg collectief te financieren.” |
Discussie over budgetperikelen gaan dus niet alleen over uitgaven, maar ook over doelmatigheid en opbrengsten. Voor een dimensie als doelmatigheid is wel aandacht, maar voor het berekenen van ‘maatschappelijke baten’ van goede zorg amper. Waarom eigenlijk niet, is dan mijn vervolgvraag? Wáár blijft de berekening van baten?
Tot slot
Het gaat primair bij discussie over een zorgbudget niet om meer of minder. Het gaat om onderbouwing van het budget en het zelf als professional kunnen leggen van een financieel verband met eigen kosten van het organiseren van te leveren goede zorg. Daarom was het verheugd te lezen (Zorgvisie, 20 januari 2026) dat Jos de Blok in zijn artikel meldt dat “elke sector een systeem moet hebben dat de effectiviteit van interventies transparant maakt in kwaliteit en geld”…
|
Citaat: “Een eenvoudig zorgstelsel bevat volgens De Blok drie noodzakelijke elementen. Ten eerste moeten zorgprofessionals in de lead zijn, georganiseerd in netwerken en platte organisaties. Ten tweede een eenvoudig bekostigingssysteem dat alleen passende zorg beloont en administratief-financiële experts overbodig maakt. Ten derde een toezicht vanuit zorginhoud in plaats van geld. Zorgprofessionals in de lead moeten dat wel doen vanuit hun beroepsethiek en maatschappelijke verantwoordelijkheid. Ze moeten dus kostenbewust zijn. Elke sector moet een systeem hebben dat de effectiviteit van interventies transparant maakt in kwaliteit en geld. De gemiddelde kosten van de beste interventies zijn voorspelbaar. Daarmee kun je een landelijke standaard maken en continu verbeteren.” |
Doe je als sector dit rekenen niet zelf, dan doen anderen dit voor je. De ervaring heeft geleerd, hoe dat meestal afloopt. Waakzaamheid is geboden, zeker in tijden van tot stand komen van regeerakkoorden (hier/hier).
Eerdere blogs wat ‘passend’ zou moeten zijn…
15.07.2024: Overbehandeling schaadt zorg en stelsel (4 artikelen: arts/Linnean/aanneemsom + afschaf DBC)
04.09.2024: Zorgverzekeringswet wijzigen betekent eerst de noodzaak ervan inzien (update 2024)
24.09.2024: Wat zegt de zorgpremie 2025 over de zorg in komend jaar? (tekorten/wachtlijst)
11.11.2024: Ook onverzekerden hebben recht op medische zorg (via CAK-OVV-SOV)
09.12.2024: Promovendus ziet financiële risico’s doorgeschoven worden naar zorgorganisaties
20.12.2024: Oplopend tekort zorgpersoneel. Juist nú bezuiniging op opleidingen?… (begroting)
08.01.2025: Slechts bij transparantie over financieringsstromen is passend zorgbeleid te maken (CWZ)
27.02.2025: Verscherpt toezicht CZ legt ook functioneren NZa onder vergrootglas (resultaat)
29.03.2025: In afwachting van AZWA (het aanvullend zorg- en welzijnsakkoord/ + IZA/sociaal domein)
22.04.2025: Reactie op RVS-rapport: Iedereen bijna ziek (keerzijden screening, testen, BVO + nieuwe wet)
13.05.2025: Aanspannen rechtszaak Stichting Recht op GGZ volkomen terecht (108.878 wachtenden)
07.06.2025: Beperkte waarde financieel resultaat bij zorgverzekeraars (2024/taak-zorgplicht!)
11.06.2025: Hoofdlijnenakkoord ouderenzorg biedt oudere Wlz-verzekerde (veel) onzekerheid
22.07.2025: Ook in AZWA worden scherpe beleidskeuzes vooruitgeschoven (BO/21 partij/30 pnt.)
28.07.2025: Ondertekenen AZWA in instabiele tijd is een dilemma (1) (financieel/veel contextitems)
16.08.2025: Regel financiering organisatie/infrastructuur eerste lijn via werkvloer (RESV/wijkzorg)
03.09.2025: Snelle aanstelling staatscommissie moet zorg redden (AZWA/HLO-besluit+8 processtappen)
09.09.2025: Ondertekenen AZWA in instabiele tijd is een dilemma (2) (financieel/veel contextitems)
22.09.2025: Regulering winstuitkering zorg (winstuitkering, commercie, investeerders, Wibz/PE)
29.09.2025: De dag dat de hoogste bestuursrechter zich buigt over tarieven huisartsenzorg (CBb)
06.10.2025: Evaluatie topambtenaren: commerciële huisartsenzorg niet ten principale afgewezen
08.10.2025: Tweede Kamerverkiezingen: financiering/organisatie van zorg (1)
13.10.2025: Tweede Kamerverkiezingen: preventie (2)
14.10.2025: Tweede Kamerverkiezingen: eerstelijnszorg c.q. huisartsenzorg (3)
20.10.2025: Tweede Kamerverkiezingen: in een podcast bespreking van 9 zorgitems
29.10.2025: Mantelzorg en professionele zorg zien de grens van hun zorg (arbeidsmarkttekorten)
10.11.2025: Analyse kostendata alleen zinvol i.c.m. gelijktijdige beleidswijziging (databank ZiN)
01.12.2025: Als verevening inkoop passende zorg remt, dan…, ja, wát dan? (kans daling bijdrage)
17.12.2025: Wibz en winstuitkering: nieuwe regels in een oud spanningsveld (integer bedr.voer.)
02.01.2026: Niet-gecontracteerde zorg als zondebok van falend zorginkoopbeleid (St.–>CBb)
