Ook voor acute zorg, in en buiten kantoortijden, telt voor beleid het bekende stappenplan met hier 8 stappen (visie – missie – inhoud – organisatie/logistiek – noodzakelijk budget – bekostiging – tarifering – zorgcontract). In deze blog wordt ingegaan op het afstemmen van de bekostiging binnen het netwerk van acute zorg van enerzijds huisartsen en anderzijds medisch-specialisten (MSZ).
Huisartsen en medisch specialisten zijn ketenpartners in dit netwerk van acute zorg waar toe ook behoren ambulancezorg, acute GGZ, instellingen voor verpleging, verzorging en thuiszorg en de farmaceutische spoedzorg.
In een eerste deel over de bekostiging van het netwerk acute zorg ging het over de huisartsenzorg.
17.03.2025: Bekostiging netwerk acute zorg 1E en 2E lijn: huisartsen(team)zorg (1) (budget)
Vandaag in deel 2 gaat het over de bekostiging van de acute zorg van SEH/MSZ in een ziekenhuis. De huidige minister van VWS heeft de laatste maand een aantal stevige uitspraken gedaan over de plannen m.b.t. de acute zorg, inclusief de bekostiging.
Enkele citaten van de minister van VWS over acute zorgagenda in de afgelopen maand (2025) …
|
“De ziekenhuizen dichtbij, in de eigen regio, vormen het hart van het medisch zorglandschap. Daar mogen we trots op zijn.” ———————————————————————————————————————- “Ik maak afspraken met zorgverzekeraars, grote en kleine ziekenhuizen en zelfstandige behandelcentra over een betere samenwerking.” ———————————————————————————————————————- “Ik wil meer snelheid maken met het uit de marktwerking halen van de acute zorg.” ———————————————————————————————————————- “Het kabinet gaat de wet- en regelgeving aapassen die gevolgd moet worden wanneer een ziekenhuis overweegt om een afdeling acute zorg ten dele of geheel te sluiten. Omdat hier tijd voor nodig is, stelt het kabinet tot die tijd een handreiking op voor wat er in de tussentijd nodig is om te voorkomen dat de beschikbaarheid van de zorg in het geding komt. Ik wil de handreiking na de zomer presenteren.” ———————————————————————————————————————- “Ik ben weer volop in gesprek met partijen om concrete afspraken te maken over verdergaande samenwerking, meerjarige inhoudelijke en financiële afspraken en de toegankelijkheid in het Aanvullend Zorg en Welzijnsakkoord (AZWA). Hierover zal ik u verder informeren zodra ik het onderhandelaars akkoord aan de Kamer toe kan zenden.” ———————————————————————————————————————- “In de brief Voortgang toekomstbestendig medisch specialistisch zorglandschap heb ik u geïnformeerd over het versterken van samenwerking in de medisch specialistische zorg. Ook heb ik u geïnformeerd over budgetbekostiging in de brief Advies NZa over budgetbekostiging acute zorg. Zodra de gesprekken in het AZWA zijn afgerond, zal ik u informeren over de afspraken op het gebied van meer samenwerking en meerjarige financiële zekerheid.” ———————————————————————————————————————- “Het kabinet heeft in het regeerprogramma aangegeven de spoedeisende hulp, acute verloskunde en de intensive care afdelingen te willen financieren op basis van een vast budget, en aangekondigd dat de NZa wordt gevraagd gefaseerd en zo snel mogelijk budgetbekostiging mogelijk te maken. Dat geldt voor alle SEH’s , op basis van de afbakening die thans voor de beschikbaarheidbijdrage SEH wordt gehanteerd. Het advies van de NZa wordt gevolgd om per 2026 geen aanpassing te doen in de bekostiging voor de SEH en AV omdat dit volgens de NZa niet haalbaar is. De invoering van budgetbekostiging is volgens de NZa op zijn vroegst mogelijk vanaf 2027, onder andere vanwege mijn randvoorwaarde van budgetneutraliteit”. |
Hoe ziet de bekostiging van de acute zorg van SEH/MSZ in een ziekenhuis er nu uit?

Zoals in dit plaatje is te lezen is er nu voor sommige SEH’s nog een beschikbaarheidbijdrage als bekostiging aanwezig (zie onderstaand kader). Daar wil de minister van af. Zij wil breed inzetten op een budgetbekostiging. Het kabinet Schoof heeft in het regeerprogramma aangegeven de spoedeisende hulp, acute verloskunde en de intensive care afdelingen te willen financieren op basis van een vast budget, en aangekondigd dat de NZa wordt gevraagd gefaseerd en zo snel mogelijk (2027?) deze budgetbekostiging mogelijk te maken. Dit heeft, zo meldt de minister, als doel zekerheid te geven aan kleinere ziekenhuizen en de samenwerking gemakkelijker te maken.
Uitleg begrippen bij beschikbaarheidsbekostiging
Zowel een beschikbaarheidbijdrage als een budgetbekostiging zijn beiden in te zetten vormen van beschikbaarheidsbekostiging acute zorg.
Het was de vorige minister die in een Kamerbrief nog eens precies het verschil uitlegt. Het kabinet geeft de beschikbaarheidbijdrage als bekostiging voor de toekomst een negatief advies (hier) en budgetbekostiging daarentegen een positief advies. In tekst…
Voor acute zorg: een beschikbaarheidbijdrage (VWS, 16 januari 2024) –> NEGATIEF advies
|
“Een beschikbaarheidbijdrage is een subsidie die vanuit de overheid in uitzonderlijke gevallen voor bepaalde aangewezen vormen van zorg wordt toegekend. Aan een beschikbaarheidbijdrage zijn voorwaarden verbonden, bijvoorbeeld dat er bij het toerekenen van deze activiteiten aan tarieven, sprake is van marktverstoring. Marktverstoring houdt in dat bekostiging en inkoop via de reguliere prestaties en tarieven niet tot voldoende beschikbaarheid van zorg leidt, omdat het de concurrentiepositie van de zorgaanbieder of zorgverzekeraar zodanig schaadt, dat deze de vorm van zorg niet zal aanbieden of inkopen. Het in concurrentie onderhandelen met verschillende verzekeraars borgt in dit geval bijvoorbeeld geen integrale aanpak of er kunnen discussies ontstaan over fair- share bijdragen van zorgverzekeraars die geen marktleider zijn. Een beschikbaarheidbijdrage is een nadrukkelijk sturingsinstrument vanuit de overheid, als last-resort. Op dit moment is er een beschikbaarheidbijdrage voor SEH’s die gevoelig zijn voor de 45-minutennorm én niet voldoende opbrengsten genereren uit de reguliere prestaties. De effectiviteit van dit instrument is afhankelijk van de voorwaarden die worden gesteld. De inzet van een beschikbaarheidbijdrage kent ook belangrijke praktische beperkingen. Het biedt allereerst geen garantie dat SEH-zorg ook daadwerkelijk wordt aangeboden, dat is aan de zorgaanbieder. Daarnaast is het op zichzelf geen oplossing voor het personeelstekort of eventuele financiële problemen van zorgaanbieders. Als laatste wil ik benadrukken dat deze manier van ingrijpen door de overheid de inkooprol van zorgverzekeraars buiten spel zet. Dat beperkt de mogelijkheid tot lokaal maatwerk en passende inkoop van acute zorg, en bemoeilijkt het borgen van samenhang in de inkoop van de betreffende zorg en andere aanpalende zorg in de regio.” |
In onderstaand kader wordt de tweede vorm van beschikbaarheidsbekostiging, zijnde budgetbekostiging beschreven. In het document een toegevoegde tekstpassage mijnerzijds vanwege recente (maart 2025) politieke ontwikkelingen.
Voor acute zorg: een budgetbekostiging (VWS, 16 januari 2024) –> POSITIEF advies
|
“Een budgetbekostiging is een vorm van bekostiging waarbij een bepaald budget voor een regio op basis van parameters, zoals de benodigde capaciteit voor goede kwaliteit, wordt vastgesteld. De NZa maakt het in dat geval mogelijk dat zorgverzekeraars in representatie inkopen, waarbij de twee zorgverzekeraars die marktleider zijn samen budgetafspraken maken. Het budget wordt naar rato over alle zorgverzekeraars verdeeld en iedere zorgverzekeraar is verplicht zijn aandeel bij te dragen. Deze vorm van bekostigen voorkomt discussies over fair-share bijdragen van verzekeraars. In het budget worden zowel de reguliere declaraties als de benodigde beschikbaarheid en kwaliteit vergoed en verrekend. Deze vorm van bekostiging wordt reeds toegepast in de ambulancezorg, acute ggz en voor acute huisartsenzorg in ANW-uren. Deze wijze van bekostigen leidt tot meer mogelijkheden om te sturen op de regionale kwaliteit en beschikbaarheid van zorg, dan bij de individuele inkoop. Net als bij een beschikbaarheidbijdrage geldt voor budgetbekostiging dat het niet de garantie geeft dat alle SEH’s openblijven. Dat is nog steeds aan zorgaanbieders en zorgverzekeraars (AM: NB: Tweede Kamer/minister willen dit onderdeel, zo is in maart 2025 te lezen, zijnde het al bestaande informatierecht anders gaan regelen met een instemmingsrecht. Via een voorlopige handreiking ten behoeve van lokaal bestuur, personeel en patiënten). Kaders vanuit de overheid, bijvoorbeeld door normen of richtlijnen op te nemen in de zorgplicht voor zorgverzekeraars, kunnen wel richting geven aan de inrichting van het zorglandschap. Budgetbekostiging zorgt erop zichzelf ook niet voor dat het capaciteitsprobleem met personeel en eventuele financiële problemen van ziekenhuizen worden opgelost.” |
Het ministerie van VWS en de Zorgautoriteit zijn bijzonder actief geweest in het schrijven van Kamerbrieven en rapporten over de toekomst van de acute zorg. In onderstaand kader een overzicht.
Info van de overheid over het beleid bij acute zorg
|
Gezondheidsraad, 22 september 2020 (45-minutennorm) + VWS, 4 september 2023 + NZa, 6 september 2023 + VWS, 16 januari 2024 + NZa, 16 januari 2024 + VWS, 24 januari 2024+ VWS, 14 februari 2024 + VWS, 5 maart 2024 (ZC) + VWS, 21 maart 2024 + VWS, 25 maart 2024 + VWS, 2 oktober 2024 (toekomst acute zorg) + NZa, 8 oktober 2024 (acute zorg) + NZa, 16 december 2024 (kerncijfers acute zorg) + VWS, 28 januari 2025 (zorgspecifieke fusietoets)+ ( NZa, 4 februari 2025 (deel I uitvoeringstoets) + VWS, 20 februari 2025 (budgetbekostiging) + NZa, 20 februari 2025 (bekostiging) + VWS, 13 maart 2025 (toegang MSZ) + VWS, 14 maart 2025 (marktwerking) + VWS, 14 maart 2025 (budgetbekostiging) + VWS, 14 maart 2025 (aanrijtijd ambulance) + VWS, 17 maart 2025 (Zuyderland) |
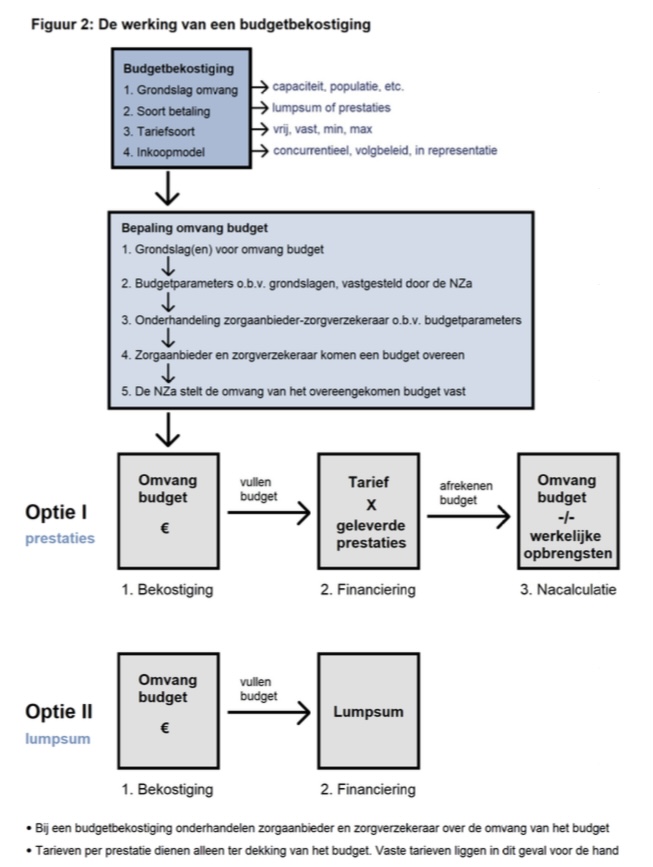
Toelichting budgetbekostiging
Budgetbekostiging (zie plaatje onder de titel) is dus een bekostiging waarbij een zorgaanbieder en zorgverzekeraar op basis van NZa-budgetparameters een budget overeenkomen, waarbij de NZa de omvang van het budget vaststelt. Daarmee zou de bekostiging aansluiten bij de bekostiging van zorg van andere netwerkpartners: ambulancezorg, acute ggz en acute huisartsenzorg in ANW-uren. Kritische noot is wel het woord budget, omdat de Zorgautoriteit, althans in de huisartsenzorg (blog/blog/blog), geen onderscheid wil maken tussen de hoogte van een ‘beschikbaar’; budget versus de hoogte van een ‘noodzakelijk’ budget (= stap 5 in het stappenplan).
Het voorstel van de NZa is een groeipad naar een budgetbekostiging gebaseerd op een gedeeld normenkader. In dit groeimodel past een bekostiging van integratie van HAP en SEH (‘spoedplein’). Dit begint met een meekijkconsult op het spoedplein, met vervolgens een sectoroverstijgende bundelbekostiging als tussenstap op weg naar het (mogelijke) eindplaatje van een integraal regionaal budget acute zorg.
In een plaatje: het Uitvoeringsadvies budgetbekostiging spoedeisende hulp en acute verloskunde (NZa, 4 februari 2025, pg. 12) …

Ook in dit stappenplan gaat het normenkader vooraf aan het budget en de bekende vervolgstappen van bekostiging en contractering. In het normenkader staan de besluiten over gemaakte keuzes over een zo optimale inzet van schaars personeel en over de samenwerking tussen ziekenhuizen onderling en tussen het ziekenhuis en ketenpartners. Onder de paraplu van neutraliteit van het macrobudget.
Het is aan veldpartijen om aan de hand van ROAZ-, regiobeelden en – plannen hier verder een invulling aan te geven. Waarbij de minister uitdrukkelijk meldt dat er geen enkel beleidsdoel bestaat om het aantal (streek)ziekenhuizen te verminderen. Of deze sympathieke doelstelling haalbaar is, is maar helemaal de vraag (hier/hier/hier/hier/hier/hier/hier). Daarnaast de vraag wélke partij(en) over reorganisaties en landelijke netwerkinvulling SEH’s, nu en straks na het nog te ontwikkelen instemmingsrecht (handreiking: zomer 2025), uiteindelijk concreet beslissen (hier/hier/hier/hier + blog/blog)? Verder mijn vraag: als er instemmingsrecht komt, welke afspraken zijn/worden er gemaakt in het Aanvullend Zorg- en Welzijnsakkoord (AZWA) ten aanzien van de (financiële) risicodeling van de gevolgen? Je kunt beter vooraf maar duidelijk zijn.
Op dit moment zijn de meeste kosten van de SEH of acute verloskunde niet gelabeld en daardoor niet als dusdanig herkenbaar. Wil je echt toe naar een budgetbekostiging acute zorg, dan moeten de huidige tarieven van de geleverde zorgproducten uit het gereguleerde segment van de 2e lijn geschoond worden wat betreft het acute zorg (SEH)deel. Dit heeft vervolgens een neerwaarts effect op de tarieven voor de electieve zorgproducten, als deel van de aanneemsom, waar zorgverzekeraars bij hun contractering mee te maken krijgen. Budgetneutraliteit betekent hier dat de totale inkomsten van de ziekenhuizen niet stijgen door de invoering van de budgetbekostiging ten behoeve van het acute zorgonderdeel.
Omdat deze schoning van MSZ-tariefonderdelen nogal een complex en tijdrovend proces zal zijn, heeft de voormalig voorzitter van SEH-artsen NVSHA (David Baden) een alternatief voorstel voor een budgetbekostiging gepresenteerd (hier/hier/hier).
Een alternatief voorstel voor een budgetbekostiging
|
David Baden (LinkedIn, februari 2025): “Het doel van budgetbekostiging zou moeten zijn om op korte termijn en zonder veel aanpassingen in het systeem: het bevorderen van de beschikbaarheid van acute zorg; borgen van minimale kwaliteit; duidelijkheid geven aan de burger over wat die kan verwachten van een acute zorgvoorziening, en herschikking van personeel (intern in een ziekenhuis en tussen ziekenhuizen). Mijn voorstel voor financiering zou zijn: · Een vast bedrag per SEH-locatie dat voldoet aan het kwaliteitskader spoedzorgketen (en evt leidraad SEH) · Gebaseerd op de kosten van de minimale bezetting van 2 SEH-verpleegkundigen en 1 acute medisch specialist per dienst, met salarissen volgens de CAO. · Verder blijft de financiering gelijk aan de huidige situatie met DBC’s, waarbij er op termijn zou kunnen worden gewerkt aan spoed DBC’s per specialisme of meer generiek. · De financiering van deze beschikbaarheidsbekostiging zou mogelijk zijn door de kosten hiervan uit het budget van de MSZ te halen voordat dat deze verdeeld wordt over de ziekenhuizen. Hiermee wordt ook voorkomen dat er schoning nodig is van de DBC’s, omdat alle ziekenhuizen gelijkmatig een effect hebben op hun budget. Voordeel van deze financiering: · Het wordt gestimuleerd dat een ziekenhuis met een SEH voldoet aan de kwaliteitscriteria. · Afschaffen van de huidige beschikbaarheidsbijdrage, die voor een selecte groep ziekenhuizen beschikbaar is en geen recht aan de diversiteit van ziekenhuizen in zowel landelijk als stedelijke gebieden. · Geen jaarlijkse kostenonderzoeken of discussies over toerekenbare kosten: de bijdrage is helder en transparant – gebaseerd op de CAO, waar al indexering van plaatsvindt. · Dit systeem zorgt voor meer spreiding en toegankelijkheid van acute zorg, maar borgt ook een beschikbaarheidsfunctie bij wisselende aantallen patiënten gedurende de dag en jaar.” |
Het voordeel van dit voorstel is de eenvoud en om te starten de tijdwinst. Het nadeel is dat het DBC-deel (aandeel omvang + herformulering inhoud) van uitvoerende MSZ-spoedzorg nog steeds geen onderdeel is van de budgetbekostiging acute zorg tweede lijn.
45-minutennorm en het normenkader
De 45-minutennorm stelt als norm dat er in principe geen spoedeisende hulpen (SEH’s) of afdelingen acute verloskunde mogen sluiten als door die sluiting meer inwoners niet binnen 45 minuten met een ambulance op een SEH of afdeling acute verloskunde kunnen zijn. Dit betekent dat het ziekenhuis en de zorgverzekeraars zich maximaal moeten inspannen om een SEH-afdeling of afdeling acute verloskunde open te houden, als door de sluiting het aantal mensen zou toenemen dat niet binnen 45 minuten per ambulance bij zo’n afdeling zou kunnen zijn. De norm houdt dus niet in dat alle mensen binnen 45 minuten per ambulance bij een SEH of afdeling acute verloskunde moeten kunnen zijn.
Van de 77 SEH’s die 24/7 open zijn, zijn er 29 ‘gevoelig’ voor de 45-minutennorm (=38%). Van de 71 afdelingen acute verloskunde zijn er 31 gevoelig voor de 45-minutennorm (=44%). De voor de 45-minutennorm gevoelige afdelingen komen nu nog in aanmerking voor een beschikbaarheidsbijdrage. Het woord ‘gevoelig’ is hiermee ook van toepassing op de dynamiek, de kwetsbaarheid en de alternatieve oplossing voor de 45-minutennorm.
Inmiddels is er een ambtelijk traject gestart om te komen tot alternatieven voor de 45- minutennorm voor de spoedeisende hulpposten. Met voor de acute zorg nieuwe bereikbaarheids- en spreidingsnormen.
De Gezondheidsraad adviseerde al eerder (hier, 2020) om deze norm niet meer te gebruiken. In plaats daarvan zou er naar de ‘bredere context’ gekeken moeten worden. Dat betekent dat bij spreiding van ziekenhuizen naast tijd ook naar de benodigde expertise in ziekenhuizen en regio’s gekeken zou moeten worden. Er bestaat, zo lees ik, brede consensus dat een combinatie van landelijke sturing en regionale afstemming noodzakelijk is om acute zorg effectief in te richten. Invulling van een alternatief voor de 45-minutennorm is een onderdeel van het nieuwe normenkader acute zorg (zie plaatje 3).
Het normenkader moet aangeven wat er voor de acute zorg op regionaal en landelijk niveau (minimaal) beschikbaar moet zijn ten behoeve van een efficiënte inzet van middelen en de wens van inwoners en de (lokale) politiek om deze acute zorg zo dicht mogelijk bij huis te houden. Het normenkader heeft ook invloed op de hoogte van berekende budget ten behoeve van noodzakelijke zorg.
Aanpassingen Zorgspecifieke Fusietoets
Concentratie en spreiding van zorg vormen een bijdrage aan het streven naar de juiste schaal in de (acute) zorg, voor behoud van toegankelijkheid, betaalbaarheid en kwaliteit. Er is wel een gemeenschappelijk standpunt in de zorg van de noodzaak van concentratie van hoogcomplexe acute zorg versus juist meer een spreiding van de laagcomplexe acute zorg. Binnen deze laagcomplexe zorg op een SEH dienen korte lijnen (“zorgcoördinatie”) te bestaan met allereerst geïntegreerde wijkzorg, met daarin een rol voor de eerste lijn en het sociale domein én daarnaast met vervolgzorg in tweede lijn.
Ontwikkeling van spoedpleinen voor eerste opvang van acute zorg met huisartsen en medisch-specialisten dichtbij is een mooi voorbeeld van gebalanceerd beleid. Enerzijds zijn er op een huisartsenspoedpost jaarlijks meer dan 4 miljoen contacten, daarnaast ziet ook een SEH-arts bij aanvang van acute zorg een hoog percentage aan ongedifferentieerde zorg. Een goed functionerend spoedplein is een stap voorwaarts ten aanzien van instroom, samenwerking, doorstroom en uitstroom en maakt zelfs een ZCC (“zorgcoördinatiecentrum”) als (weer een) aparte organisatie laag binnen de acute zorg, op afstand van het spoedplein, mogelijk overbodig.
Bij gebalanceerd beleid rondom concentratie en spreiding acute zorg spelen zorginhoudelijke, organisatorische, wetgevende en randvoorwaardelijke factoren (stappenplan!) een rol. Daarbij geldt volgens de minister het principe “dichtbij waar het kan, verder weg als het moet”. Spreiding van zorg betekent dat zorg die vaak voorkomt en laagcomplex is, voor iedereen dicht(er)bij beschikbaar moet zijn.
Vanwege de vele factoren die bij een gebalanceerd beleid rondom concentratie en spreiding een rol spelen heeft de politiek besloten aanpassingen aan te brengen aan de Zorgspecifieke Fusietoets (ZFT). Met de zorgspecifieke fusietoets beoordeelt de NZa of de betrokken zorgaanbieders het fusie- of overnameproces zorgvuldig hebben doorlopen. Sinds 1 januari 2014 is de NZa gehouden de toets te handhaven. Het betreft grotendeels een procedurele toets. Vragen die aan bod komen zijn: hebben de zorgaanbieders de verwachte financiële gevolgen voldoende in kaart? En: zijn cliënten, medewerkers en andere belanghebbenden voldoende betrokken? Echter de invloed van de Nederlandse Zorgautoriteit (NZa) is te beperkt gebleken (Co-Med: blog/blog + bericht!).
De bevoegdheden van de Zorgautoriteit worden met ‘aanpassingen’ uitgebreid en ook de andere toezichthouders (ACM/IGJ) zijn betrokken. De ACM gaat zich bemoeien met marktmacht en omzet, de Inspectie krijgt de opdracht bij ‘betekenisvolle concentraties’ aan de NZa voortaan een zienswijze te geven over de fusieconsequenties met betrekking tot de kwaliteit van zorg.
Voordeel/nadeel van aanpassing ZFT
Deze aanpassingen aan de ZFT betekenen dat álle vormen van zorg onder een striktere toetsing komen te vallen. Waarbij de NZa de bevoegdheid heeft om een fusie te blokkeren als een van de betrokken zorgaanbieders onder verscherpt toezicht staat wegens onrechtmatige bedrijfsvoering. Citaat minister: “Het positieve is dat de NZa hiermee niet alleen cruciale zorgvormen, maar ook andere zorgdomeinen binnen de Zorgverzekeringswet (Zvw) en de Wet langdurige zorg (Wlz) zal kunnen beoordelen(einde citaat)”.
Er zijn twee nadelen. Allereerst de administratieve belasting om te toetsen. Daarnaast het feit dat het nog tot eind 2025 duurt voordat de wetsartikelen in de Wet marktordening gezondheidszorg zijn opgenomen. Dat lijkt kort, maar het feit (hier) bijvoorbeeld is dat tussen juli 2022 en december 2023 de NZa al 295 concentraties heeft beoordeeld op grond van de huidige ZFT. De NZa gaf daarbij slechts twee keer geen groen licht (zie hier en hier). Beide keren mocht Co-Med een huisartsenpraktijk niet overnemen.
Hoe belangrijk deze ZFT 2.0 is voor beleid rondom de acute zorg, heeft de recente geschiedenis wel geleerd (hier–hier/hier/hier).
Tot slot
De NZa verwacht op 1 juli 2025 het tweede deel van de uitvoeringstoets af te kunnen ronden (deel I, 20 februari 2025). Daarna wordt het besluit genomen om onder de paraplu van ‘budgetneutraliteit’ een definitief besluit te nemen over de invoering van budgetbekostiging voor alle SEH’s per 2027. Als dat besluit is genomen betekent dit dat de SEH-bekostiging onder hetzelfde regime valt als de budgetbekostiging bij huisartsenspoedzorg op de HAP’s, de acute GGZ en de ambulancezorg.
Mij valt op dat binnen alle overheidscorrespondentie over dit onderwerp nergens wordt gekapitaliseerd wat beoogde samenwerking in een netwerk van acute zorg gaat opleveren voor de maatschappij. Zo lees ik weinig over collectieve gezondheidswinst en over centraal (hier), dus niet regionaal, gestuurde herinrichting van voorzieningen. Ten aanzien van ‘kwaliteit’ lees is wel de meerwaarde, maar ten aanzien van budget/kosten, budgetverschuivingen, premiestellingen bijna niets. Voorsorteren op budgetneutraliteit is weliswaar een rechtvaardige kabinetswens maar zonder transparante calculaties niet inzichtelijk en zonder herinrichting van het fundament, gebaseerd op gezondheidswinst, mogelijk niet reëel. Hier ligt mede een taak voor AZWA-bestuurders om nu keuzes te maken.
De meeste zorgvragen in het domein van de acute zorg worden afgehandeld door de eerste lijn (huisartsen, thuiszorg en VVT). Zo is huisartsenspoedzorg aan de orde bij jaarlijks meer dan 6,5 miljoen contacten acute zorg, waarvan ruim 4 miljoen lopen buiten kantoortijd via de 103 HAP’s. Ten aanzien van de tweede lijn is het nog onduidelijk wat er aan zorg onder de budgetbekostiging acute zorg SEH’s gaat vallen en wat niet.
Daarom blijft nog steeds de vraag actueel hoe binnen het netwerk van de acute zorg de individuele schakelbekostiging interfereert met de herinrichting van de acute zorg en (daarmee) hun collectieve netwerkbekostiging (blog).
Met goede en tijdig te leveren acute zorg voor de burger altijd als uitgangspunt.
NB:
-plaatje onder de titel is afkomstig van de NZa over bekostiging acute zorg
-plaatje 2 komt uit eigen docentmateriaal
-plaatje 3 uit deel 1 van de uitvoeringstoets van de NZa (februari 2025)
Eerdere blogs over acute zorg in ziekenhuizen
10.08.2019: Overheid, neem regie bij transformatie ziekenhuislandschap (centrale aansturing)
14.10.2019: VWS herpakt regie bij faillissementsperikelen van ziekenhuizen (nu vooraf bemoeienis)
22.08.2020: Inzet IC-verpleegkundigen onder het vergrootglas (IC-capaciteit + hun randvoorwaarden)
14.09.2020: Bekostiging passende zorg in beweging: ziekenhuiszorg (2) (visie + NZa-verrekentarief)
14.06.2021: Over toverwoorden en de kunst van veranderen (ziekenhuistransitie i/e verandercyclus)
24.08.2021: Behoud van 11 traumacentra is een voorbarige conclusie (houtskoolschets + volumenorm)
27.08.2021: Voldoende IC-capaciteit zou breed gedragen taakstelling moeten zijn (HBO+zkh+VWS)
02.03.2022: Uitgangspunten herinrichting landschap acute zorg bekend…en nu? (pilots/VWS/NZa)
15.03.2022: Reflectie op speerpunten zorgkoers kabinet Rutte IV (2) (acute zorg = speerpunt 6)
20.04.2022: Minister blijft vaag over noodzakelijk aantal spoedeisende hulp (SEH) (in IZA?)
20.02.2023: Minister zet met besluit kinderhartcentra risicovolle stap (Erasmus/UMCG + transitieperiode)
03.07.2023: Burgers bij transitie ziekenhuiszorg: wel informatierecht, geen medezeggenschap
08.01.2024: Laat verschil bekostiging 1e en 2e lijn geen spelbreker zijn in samenwerking
15.01.2024: Financiële staat: vraag/antwoord (18) (over consequenties verschil bekostiging 1e en 2e lijn)
18.01.2024: Besluit concentratie kinderhartchirurgie door rechtbank vernietigd (17 jr.na GR-adv.)
23.08.2024: Plan Zuyderland als lakmoesproef bij behoud streekziekenhuizen (belofte(n) kabinet)
08.01.2025: Slechts bij transparantie over financieringsstromen is passend zorgbeleid te maken (CWZ)
17.03.2025: Bekostiging netwerk acute zorg 1E en 2E lijn: huisartsen(team)zorg (1) (budget)
