
Wachten op zorg binnen de GGZ is nog steeds een groot probleem nu is gebleken dat het aantal mensen dat wacht op professionele mentale zorg én de gemiddelde wachttijden in 2025 beiden opnieuw zijn gestegen (hier). Meer dan de helft van de ruim 100.000 mensen wacht langer dan de afgesproken maximale veertien weken van de Treeknorm. Dit aantal is het afgelopen jaar met 35 procent gestegen (Analyse MIND/Radar, 16 februari 2026 + al eerder).
Onveranderd is ook het feit dat nog steeds juist de mensen die specialistische GGZ (S-GGZ) nodig hebben, c.q. de meest kwetsbaren (EPA + Vektis Factsheet EPA, 16 januari 2026) ook wel geduid als “complexe GGZ”, het langst moeten wachten (hier + vergelijk blog, 2019).
Begin deze maand rapporteerde het CBS over ontwikkelingen in fysieke en psychische gezondheid in Nederland (CBS, 5 maart 2026), waarbij het aandeel mensen met een minder goede psychische gezondheid is toegenomen van 11 procent in 2001 tot 18 procent in 2024. Een toename die vooral wordt gezien in de jongere leeftijdsgroepen tussen de 18 en 45 jaar.
Of deze bevinding in negatieve zin bij gaat dragen aan wachtlijsten, kan ik niet beoordelen. Maar dat het bij gaat dragen aan het opheffen van de actuele kloof tussen GGZ-vragen en GGZ-aanbod lijkt onwaarschijnlijk.
In twee blogs wordt geprobeerd een actueel toestandsbeeld te schetsen van wachten in de GGZ.
*Item 1: wachten op GGZ-hulp: voor de burger als GGZ-zorgvrager
Dat een toenemend aantal burgers steeds langer op professionele mentale zorg moet wachten, is allereerst voor de getroffenen en diens naasten een enorme last. Gemiddeld wachten mensen nu zelfs al 24 weken op GGZ-zorg (Trouw, 17 februari 2026). Op een behandeling voor persoonlijkheidsstoornissen wachten mensen zelfs gemiddeld 32 weken. Het is verder schrijnend dat mensen met de meest dringende hulpvragen, het langst op hulp moeten wachten.
Nu is wachten op tijdige zorg kortdurend en incidenteel binnen een stelsel te begrijpen, maar langdurend en structureel wachten (hier) niet. Het recht op geïndiceerde zorg is wetmatig net zo fundamenteel als de stelselroute van verplicht verzekeren, tijdige premiebetaling, zorginkoop met resultaatverplichting, toezicht en handhaving bij deze inkoop.
Rechtszaak
Inmiddels werkt Stichting Recht op GGZ sinds oktober 2024 aan een rechtszaak (hier) tegen de Staat (Medisch Contact, 16 februari 2026. Het geduld lijkt op (Volkskrant, 22 januari 2026).
De aangekondigde rechtszaak is nodig om te toetsen of de verplichte premiebetaler bij de juiste verwijsindicatie recht heeft op tijdige hulp van de basisverzekering of niet (hier)? Of wordt/is de realiteit dat de toezichthouder en/of zorgverzekeraar en/of het ministerie naar eigen inzicht mag besluiten hoe lang de burger op zorg uit de basisverzekering mag wachten. De rechtszaak wordt de eerste ultieme lakmoesproef in de GGZ van recht op tijdige zorg (hier + blog/blog/blog/blog).
In september 2025 was de concept-dagvaarding (Coupry, 11 september 2025) gereed. Citaat uit deze dagvaarding: “In deze dagvaarding concludeert de Stichting dan ook dat het overschrijden van de Treeknormen, gelet op het structurele en langdurige karakter daarvan, aan de Staat kan en moet worden toegerekend, dat het overschrijden van de Treeknormen jegens volwassen patiënten die aangewezen zijn op s-GGZ een toerekenbare tekortkoming oplevert, en dat de Staat daarvoor aansprakelijk is en dienovereenkomstig gehouden is om die tekortkoming weg te nemen (einde citaat).”
Naast al het wachten meldt de Stichting ook het feit dat jaarlijks zo’n 350 tot 400 mensen op de GGZ-wachtlijst door suïcide om het leven komen (hier/hier/hier).
De Staat erkent vooralsnog de aansprakelijkheid niet (hier) en stelt zich op het standpunt dat het al diverse maatregelen treft om de problematiek op te lossen…
Eerste reacties van de Staat: (bron/bron/bron)
|
De directeur-generaal Curatieve Zorg meldt: “De wachttijden in de ggz zijn een feit, maar kunnen de Staat, kortom, niet worden verweten op grond van de door u genoemde wettelijke en verdragsrechtelijke bepalingen. Dat de Treeknorm wordt overschreden, betekent niet dat de Staat hier geen maatregelen tegen onderneemt. De Staat heeft, zoals hiervoor beschreven, aantoonbaar maatregelen genomen en blijft actief werken aan oplossingen. Van een schending van enige verplichting is dan ook geen sprake. Tegen die achtergrond kan de Staat niet aansprakelijk worden gehouden in de door u bepleite zin. Ik wijs aansprakelijkheid dan ook van de hand. Tot zover mijn reactie op uw brief. Ik merk hierbij voor de goede orde nog op dat ik mij in geval van een eventuele procedure alle feitelijke en juridische weren voorbehoud”. ————————————————–en————————————————————— “De Staat ontkent niet dat in de (gespecialiseerde) ggz wachtlijsten bestaan die de Treeknorm van veertien weken overschrijden. Echter, in tegenstelling tot wat u schrijft, betreft de Treeknorm een streefnorm die door het veld zelf is opgesteld. (…) Deze streefnorm is niet in rechte afdwingbaar.” |
Inmiddels heeft de Staat de Stichting uitgenodigd voor een gesprek om gezamenlijk te verkennen welke aanvullende en passende oplossingsrichtingen mogelijk zijn. De Stichting pakt die handschoen op en zal concrete voorstellen aan de Staat doen. Mocht de Staat de juridische verantwoordelijkheid voor de ontstane wachttijdenproblematiek van de hand wijzen, dan zal, zo is te lezen, “de Stichting de concept-dagvaarding finaliseren en uitbrengen.”
Inzet van de Stichting is het al lang bestaande voorstel om de behandeling voor patiënten met een ernstige psychische aandoening vanuit een rijksbudget te bekostigen. Want, stelt de Stichting, vijf hoofdlijnakkoorden sinds 2015 hebben het wachtlijstprobleem niet alleen niet opgelost, maar zelfs groter laten worden.
Treeknorm: streefnorm, maar met hoeveel vrijheid van handelen?
Dat de Treeknorm een streefnorm is, zoals het ministerie meldt (zie kader boven), klopt maar als er gemiddeld 24 weken op GGZ-zorg gewacht moet worden, is dat een zwak argument. Daarbij, op landgoed Den Treek (blog), zaten ook VWS en ZN destijds aan tafel. Dus neem je verantwoordelijkheid en laat de burger niet het slachtoffer worden van tripartite excuses (VWS als regisseur en wetgever + ZN namens verzekeraars als branche met inkoopplicht + NZa als handhaver van deze inkoopplicht).
Een hoogleraar gezondheidsrecht stelt inderdaad dat “deze streefnorm niet in rechte afdwingbaar is”, maar meldt ook “‘dat iets niet in rechte afdwingbaar is, niet betekent dat je het niet hoeft te doen (FD, 6 mei 2025)” en dat “rechters steeds meer begrijpen dat er wel degelijk harde verplichtingen bij horen, nu de regering en het parlement het nogal laten liggen.”
Zelf zou ik daar nog aan toe willen voegen dat een overheid zich aan de eigen wetten moet houden. In dit verband noem ik Artikel 11 Zorgverzekeringswet (regelt de zorgplicht van zorgverzekeraars) en Artikel 22 lid 1 van de Grondwet (De overheid treft maatregelen ter bevordering van de volksgezondheid). Als er onvoldoende zorg wordt ingekocht en de meest kwetsbaren het langst moeten wachten, moet de overheid niet wegduiken, maar het probleem op eigen bord trekken. Stichting Recht op GGZ heeft met de aansprakelijkheidstelling groot gelijk!
*Item 2: wachten op GGZ-hulp: voor de huisarts als verwijzer
GGZ is voor de huisarts basiszorg. Deze zorg wordt geleverd door het huisartsenteam.
Eerst wat cijfers (uit het Excelprogramma van Vektis): in plaatje 2...
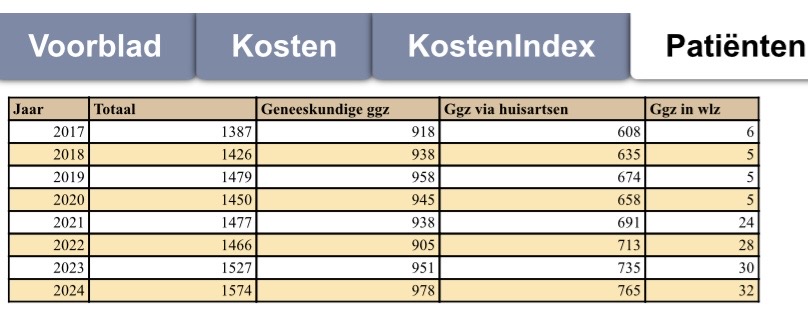
Uit bovenstaande landelijke declaratiecijfers van Vektis (Vektis GGZ Factsheet, 16 januari 2026) blijkt dat van de totaal 1,57 miljoen burgers die in 2024 GGZ-zorg kregen er 765.000 (=43%) deze hulp kregen via de POH-GGZ. Ten opzichte van 2023, een jaar eerder, kregen in 2024 numeriek 47.000 mensen meer GGZ-hulp (+3,1%), waarvan 27.000 in de B/S-GGZ (+2,8%) en 30.000 bij de POH-GGZ (+4,1%).
In 2024 gingen van de mensen die hulp kregen van de POH-GGZ in dat jaar 173.000 (=22,6%) ook naar de geneeskundige GGZ, basis-GGZ (B-GGZ) of S-GGZ.
Voor de goede orde, het gaat hier om uitsluitend gedeclareerde specifieke GGZ-zorg. Dus zijn bij voorbaat uitgesloten: mensen met een GGZ-probleem die niet in zorg zijn, niet willen of niet kunnen (groep 1), gegeven hulp die niet te declareren is (groep 2) en zorg van overige leden van het huisartsenteam, waarvan de declaraties lopen via hun niet gespecificeerde zorg van het basissegment 1 (groep 3), met eigen aspecifieke declaratiecodes.
Over een langere periode gekeken, tussen 2017 (1,4 mln. burgers mentale hulp) en 2024 (bijna 1,6 mln. burgers), dan komt deze stijging vrijwel uitsluitend door de extra GGZ-hulp in huisartspraktijken (zie factsheet). In 2024 werden de uitgaven voor POH-GGZ geschat op 255 miljoen euro (IBO, pg.49).
Eerder is al vastgesteld (blog, 26 januari 2026) het enorm aantal toegenomen consulten van huisartsen en doktersassistenten in hun basissegment S1: van macro 71 miljoen consulten (2023) naar bijna 109 miljoen consulten in 2025.
Conclusie: De cijfers van Vektis zijn nuttig, maar leveren maar een beperkt deel van de werkelijkheid (blog). Deze beperkte ‘werkelijkheid’ wordt wel doorgegeven aan het Zorginstituut om vervolgens in het Rijksjaarverslag terecht te komen. Een Rijksjaarverslag wat weer als fundament geldt bij financiële politieke beschouwingen op de jaarlijkse Verantwoordingsdag (hier). Waarvan de uitkomst ten dele weer wordt gebruikt bij de opstellen van de nieuwe Rijksbegroting voor het komend jaar (Prinsjesdag). Dan is de beleidscirkel van het ingekapselde probleem bij drie genoemde groepen voor 1 jaar weer gesloten. En ieders geweten gesust?
Overbruggingszorg als sluipsubstitutie
Het extra aangetoonde werk in huisartspraktijken (NIVEL, 2025) komt ten dele door de bestaande wachtlijsten en wordt dan beleidsmatig “overbruggingszorg” genoemd. Onderzoek van de beroepsvereniging van huisartsen (hier/2025 + hier + hier + hier) leert dat maar liefst 93 procent van de huisartsen weinig tot geen mogelijkheden ziet om patiënten door te verwijzen naar de specialistische GGZ. Bij de basis-GGZ gaat het om 67 procent, ook een stijgend getal.
Ook krijgen huisartsen verwijzingen terug door de enorme versnippering bij de GGZ.
Deze taakverschuiving, met een extra werklast van gemiddeld zo’n 3,7 uur per week, is geen substitutie, maar schijn- of sluipsubstitutie (blog, 2022. Sluipsubstitutie als niet met de beroepsgroep overeengekomen taakverschuiving langs de weg van het afknijpen van inkoop en aanbod, zonder handhaving van de wettelijke inkoopplicht en zonder inzicht voor wachtende burgers ten aanzien van de consequenties.
In onderstaand kader het woord aan praktiserende huisartsen over deze situatie.
Citaten huisartsen 2025/2026 over de situatie (hier + hier + hier + hier + hier + hier + hier)
|
“Huisartsen en hun POH-ggz vangen nu noodgedwongen enorm veel mensen met psychische problemen op. De huisartsenzorg is daarmee te lang verantwoordelijk voor patiënten die niet in de huisartsenzorg geholpen kunnen worden en is veel tijd aan kwijt aan overbruggingszorg.” ———————————————————————————————————————- “Toch mag de geestelijke gezondheidszorg zich niet blijven verschuilen achter het systeem. Wie aanspraak maakt op publieke middelen, draagt publieke verantwoordelijkheid. Ook de ggz. Psychologen en psychiaters hebben – net als huisartsen en specialisten – de plicht om beschikbaar te zijn voor wie het echt nodig heeft. Dat betekent: niet alleen hulp bieden aan de stabiele cliënt met een burn-out, maar vooral ook ruimte maken voor mensen met ernstige, acute of meervoudige aandoeningen.” ——————————————————————————————————————— Ook de afstemming vanuit de ggz met huisartsen over het op- en afschalen van zorg is onder de maat. “Patiënten worden terugverwezen zonder enig overleg”. Een ander zegt: “Het is iedere keer weer een puzzel naar wie te verwijzen, waar ligt welke expertise, hoe is de wachtlijst en bij wie is er een stop?”. ———————————————————————————————————————- “Door de lange wachttijden blijf je te lang verantwoordelijk voor patiënten die je eigenlijk niet goed kan helpen. Dat heeft niet alleen gevolgen voor de patiënt zelf, maar gaat ook ten koste van patiënten met lichtere problematiek.” ———————————————————————————————————————- “Een andere oplossing is ‘het verkennende gesprek’, een pilot waarbij huisartsen om tafel gaan met de ggz en maatschappelijk werkers. Het idee is dat sommige mensen ook buiten de ggz geholpen kunnen worden. Soms is dat inderdaad heel nuttig om vanuit verschillende disciplines na te denken. Maar soms kost het alleen maar extra tijd. Van sommige patiënten kun je als huisarts echt wel inschatten dat ze therapie nodig hebben. Ik deed mee omdat ik hoopte dat de toegang tot de ggz ook zou verbeteren, maar dat heb ik helaas nog niet gemerkt.” ———————————————————————————————————————- “Degene aan de telefoon zegt dat ze wel vinden dat iemand dan eerst een basistraject moet proberen, en dat als het bewezen niet geholpen heeft, dat ze dan specialistische hulp willen bieden. ‘Wij kunnen haar niet gewoon accepteren.’ Nee, dat is wel duidelijk. Weet je wat pas onacceptabel is – dat heen en weer schuiven bijna EEN JAAR lang, met iemand die op alle vlakken haar best doet en meewerkt. Moet je je eens voorstellen hoe dat is voor iemand die dit niet begrijpt of waar impulscontrole het hoofdprobleem is. Het is om gek van te worden.” ———————————————————————————————————————- “Uren gaan zitten in rondbellen, herverwijzen, crisiswegingen en coördinatie die nergens echt worden bekostigd, maar wel nodig zijn om het geheel overeind te houden.” ——————————————————————————————————————— Huisartsbestuurder: “Huisartsen zullen misschien niet snel hardop zeggen dat de zorg voor ggz-patiënten de reden is van het stoppen. Maar als ik vraag wat het grootste probleem is, noemen ze allemaal de wachttijden bij de ggz. Het is frustrerend, omdat je niet kan bieden wat patiënten willen. Je wil ze zo graag helpen, maar moet steeds zeggen dat nog het een halfjaar duurt. Dat is heftig.” ———————————————————————————————————————- “Eerstelijnszorg – oftewel huisartsenzorg – staat onder ongekende druk. Dat blijkt uit onderzoek waarin huisartsenzorg wordt vergeleken in het VK, Canada, de VS, Australië en Nieuw-Zeeland en ook Nederland. In het onderzoek, gepubliceerd in The Milbank Quarterly, is een patroon zichtbaar: huisartsen moeten steeds complexere gezondheidsproblemen opvangen, terwijl ze tegelijkertijd vastlopen in toenemende bureaucratie en administratieve lasten.” |
Stichting “De Bevlogen Huisartsen” (DBH, 17 februari 2026) heeft recent gemeld om, parallel met de Consumentenbond namens op zorg wachtende burgers, officieel beroep aan te tekenen bij het College van Beroep voor het bedrijfsleven vanwege het feit dat de Zorgautoriteit onvoldoende de wettelijke zorginkoopplicht van zorgverzekeraars handhaaft (hier/hier) voor zorg aan patiënten die psychische hulp nodig hebben (hier) en daarvoor zijn verwezen door huisartsen.
Al eerder, in 2024, heeft DBH hiertoe een handhavingsverzoek ingediend bij de NZa (DBH, 18 april 2024), maar de NZa heeft destijds deze bezwaren ongegrond verklaard. Nu vraagt de stichting (wederom) om een uitspraak van de hoogste rechter op het gebied van het economisch bestuursrecht. Wordt vervolgd.
Mentaal gezondheidsnetwerk (MGN)
Een MGN (hier) is een oud samenwerkingsverband in een nieuwe jas. Zelf als huisarts altijd al gewerkt met een maatschappelijk werker met voortgezette opleiding en zo nodig een eerstelijnspsycholoog. Het MGN nú is een samenwerkingsverband tussen huisartsen, het sociaal domein en de GGZ in een regio en heeft het doel om mensen met mentale klachten sneller en meer op maat te helpen. Dat “op maat” betekent onder andere te kijken of burgers met een Verkennend gesprek niet via het sociale domein of het eigen netwerk zijn te helpen.
Het MGN is een belangrijk onderdeel in het Integraal Zorg Akkoord (IZA), het Aanvullend Zorg en Welzijnsakkoord (AZWA), het interparlementaire beleidsonderzoek mentale gezondheid en het actieplan mentale gezondheid en GGZ.
Er is gepoogd om een landelijke dekking MGN te halen per 1 januari 2026. Vektis meldt in het voorblad (Excel Factsheet) dat er in 2024 nog geen declaraties van verkennende gesprekken zijn geweest.
Of MGN’s een succes wordt richting minder instroom in de S-GGZ is nog maar de vraag, daar mijn aanname is dat gesprekken van de huisarts en met name de POH-GGZ de afgelopen decennia toch in eerste instantie ook wel het label van “verkennend” hebben gedragen??
Verwijsafspraken geherformuleerd
Met de invoering van het zorgprestatiemodel (ZPM) per 1 januari 2022 als nieuw bekostigingsmodel binnen de GGZ zijn toen ook verwijsafspraken gemaakt naar en binnen de GGZ. Deze afspraken hebben recent een update gehad. De bijgewerkte versie is met hulp van branche- en beroepsverenigingen in GGZ alsmede zorgverzekeraars gemaakt, met betrokkenheid van VWS, en recent weer gepubliceerd (Kamerbrief, 6 maart 2026).
*Item 3: wachten op GGZ-hulp: voor de GGZ-zorgverlener (niet huisartsenpraktijk)
Allereerst enkele cijfers van Vektis (Vektis GGZ Factsheet, 16 januari 2026). Er zijn in 2024 bijna 5.000 zorgaanbieders die zorg declareren binnen de geneeskundige GGZ: 600 vaak grote instellingen en 4.400 vrijgevestigde praktijken. Er zijn 400 praktijken van psychiaters en 4.000 van andere psychologische zorgverleners. De 600 instellingen, 11,8% van het totaal aantal ggz-aanbieders, behandelen samen 77,6% van de patiënten en maken 93,0% van de ggz-kosten. De meeste patiënten krijgen zorg van 1 zorgaanbieder. Ongeveer 12% krijgt zorg van 2 of meer organisaties in hetzelfde jaar.
Het aantal zorgaanbieders dat zorg declareert is vanaf 2022 met bijna 300 (6,2%) gestegen.
Binnen de basis-GGZ (27%) zijn er 4 groepen: kort, middel, intensieve en chronische zorg, binnen de S-GGZ worden patiënten ingedeeld naar diagnosegroepen.
In een Vektisplaatje 3 van 2026 ziet dat er zo uit…
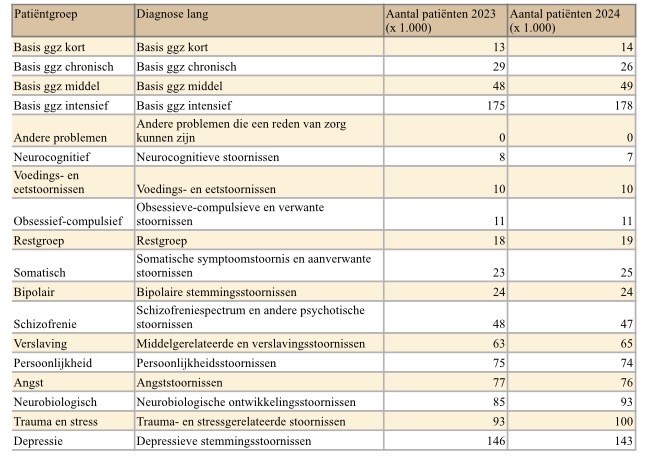

Zoals in 2025 gemeld (zie ook item 1), blijkt ook uit de Monitor Toegankelijkheid van zorg dat de toegang tot de GGZ niet is verbeterd, de wachttijden in veel regio’s te lang blijven en cliënten met de meest ingewikkelde zorgvragen het langst wachten.
Bij de wederzijdse contracteervrijheid (verzekeraars en zorgverleners) blijft het vreemd dat gecertificeerde zorgverleners binnen de GGZ niet gecontracteerd worden en er bij gemelde wachtlijsten bij door de huisarts verwezen patiënten notabene in hun zorgcontracten wordt gewerkt met arbitraire budget- en productieplafonds (hier). Waarbij het huidige kabinet met “Aan de Slag” niet-gecontracteerde zorg zelfs wil verbieden (blog + brief ZN).
Zolang de streefnorm “Treek” bij wachten structureel wordt overschreden een onjuist standpunt.
Het werkelijke probleem is dat binnen het huidige financieringssysteem zorgverzekeraars zélf verlies lijden op de ziekste patiënten, omdat de risicoverevening niet goed werkt (hier) voor juist de meest kwetsbare GGZ-groep (blog).
Door te kiezen voor contractblokkades en strikte inkoopkaders wordt aan betaalbaarheid een hogere prioriteit gegeven dan aan toegankelijkheid (hier). Denk daarbij ook aan het sluiten van specialistische GGZ-klinieken met hun intramurale capaciteit. Ook de mogelijkheid om gedurende het jaar met bijcontractering lokaal/regionaal de kloof tussen vraag en aanbod te dichten, wordt onvoldoende benut. Inzichtelijke correspondentie over de rechtmatigheid van terugvorderingen van zorggelden bij budgetoverschrijding ontbreekt. De rechtszaak van Stichting Recht op GGZ zal hopelijk duidelijk maken hoe binnen dit zorgstelsel de verantwoordelijkheden nu (echt) liggen ten aanzien van tijdige toegang tot passende zorg.
Welke interventie bij welke stap (5W1H)?
Het hierboven gemelde uitvoeringsplan voor transitie/aanpassing/beleid bestaat, ook voor de GGZ, uit 8 stappen: visie (1) – missie (2) – inhoud (3) – organisatie/logistiek (4) – noodzakelijk budget (5) – bekostiging (6) – tarifering (7) – zorgcontract (8). Het plan loopt normaliter van links naar rechts. Maar als nood daarom vraagt, bij bv. een onredelijk en/of niet berekend budget op basis van de vraag, van rechts naar links voor vermindering van het zorgaanbod met het hernieuwd beschrijven van de eerste vier stappen.
Bij een structurele kloof tussen vraag en aanbod komt de vraag welke interventies de overheid/AZWA/ZN en toezichthouders in welk van de 8 stappen gaan zetten om passende GGZ-zorg tijdig te realiseren en wachttijden te reduceren?
Maak het daarbij niet onnodig ingewikkeld door een landelijk probleem door te schuiven naar regionale platforms (hier + hier + hier).
De sector zelf is ook aan zet om te kijken om te kijken waar de zorg effectiever en efficiënter gegeven kan worden (hier + hier + hier + hier + hier + hier + hier).
Volgende blog:
GGZ-wachtlijsten: symptoom van een systeemprobleem (2)
*Item 4: wachten op GGZ-hulp: voor de overheid als centraal beleidsregisseur
+
Slotwoord voor de overheid
