
Nieuwe bewindspersonen op het ministerie van VWS krijgen bij de start van hun baan een introductiedossier aangeboden met uitleg over de organisatie en andere achtergrondinformatie van het ministerie (Ministerie VWS, 23 februari 2026). Het dossier laat zien hoe beleid wordt gemaakt, hoe publieksonderzoek eruitziet en wie bij deelsectoren binnen het ministerie de leiding heeft.
Het rapport bevat echter geen overzicht van lopende problemen en oplossingen, vandaar een poging daartoe in deze blog. Zonder de geringste pretentie met 15 genoemde items, of aanpak, volledig te zijn.
Elke minister start met de erfenis van diens voorganger en een regeerakkoord, voorlopig nu met een minderheidskabinet een ‘coalitieakkoord’ genoemd (30 januari 2026). De vertrekkend minister zegt over zijn opvolger en partijgenoot (Medisch Contact, 23 februari 2026): “Ze is op haar best met complexe dossiers – daar wordt ze wakker van, dat vindt ze heerlijk. Daarnaast is ze gewoon heel goed in compromissen sluiten en bruggen bouwen met veldpartijen en Kamerleden. Ze is echt een probleemoplosser. Maar ook iemand die weet dat je het nooit alleen doet, dat ze een keten is in een schakelketting. Ze kan goed luisteren naar de betrokkenen.”
Een mooiere aanbeveling kun je bij de start eigenlijk niet krijgen. Deze inleiding eindigt met een ook in het introductiedossier opgenomen financieel plaatje van VWS uitgaven 2026…

De 15 items…
1.Het zorgbudget
De grenzen van beschikbaar zorgbudget kwamen nog recent in blogs aan de orde (blog/blog + Z&I, 12 februari 2026). Inmiddels heeft het Centraal Planbureau de effecten van het coalitieakkoord in kaart gebracht (CPB, 20 februari 2026). Zorguitgaven dalen ‘minder meer’ met -7,9 miljard euro ten opzichte van het basispad, door het verhogen van het verplicht eigen risico en ombuigingen in de Wet langdurige zorg (Wlz). Ombuigingen, zoals een korting op ouderenzorg, gehandicaptenzorg en GGZ-wonen en het schrappen van de envelop ouderenzorg. Ook vervalt de aanspraak op huishoudelijke hulp in de Wmo, waardoor de financiële drempel om deze zorg te gebruiken hoger wordt. Wel worden middelen beschikbaar gesteld voor het gemeentefonds, onder andere om hogere zorgkosten voor chronisch zieken te compenseren.
Het CPB-plaatje ziet er als volgt uit…
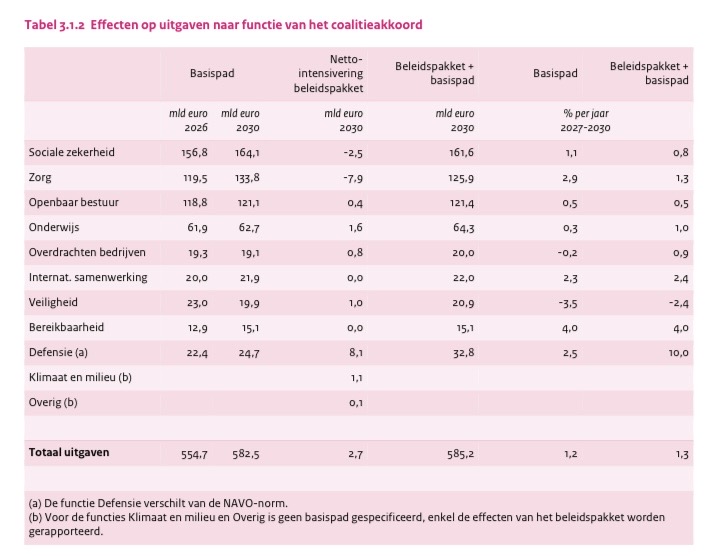
Je kunt stellen dat het aangepaste defensiebudget gevuld wordt uit de dossiers ‘zorg’ en ‘sociale zekerheid’. Ik benoem dit als probleem, omdat eindelijk na 2 decennia miskennen (hier/hier) er eindelijk weer aandacht is voor de correlatie tussen het sociale domein en het zorgdomein (hier/hier). Dat weten allereerst de AZWA-ondertekenaars ook. Ook in mijn laatste blog over de jeugdzorg haal ik een citaat aan van het Trimbosinstituut (citaat): “De mentale gezondheid van jongeren hangt nauw samen met de samenleving waarin zij opgroeien. Factoren zoals bestaansonzekerheid, woningmarkt, zorgen over oorlog en klimaatverandering, prestatiedruk en een continue stroom aan online informatie vormen de dagelijkse realiteit voor veel jongeren. Mentale gezondheid is daarmee geen individueel of zorgvraagstuk, maar een collectieve maatschappelijke verantwoordelijkheid. Oplossingen zouden niet primair gezocht moeten worden bij het signaleren en behandelen van individuele klachten, maar in het versterken van beschermende factoren op collectief niveau (Trimbos, 12 februari 2025).”
Ingrijpen (weer) in het sociaal domein (AO, WW, AOW) is tegenstrijdig met de AZWA-intenties (hier/blog). Het AZWA-budget is tot en met 2035 in de begroting opgenomen (begroting, item 40, pg.5 van 9). De waarde van een beschouwing over zorgkosten is beperkt en eenzijdig als niet tegelijkertijd de baten van goede zorg worden gekapitaliseerd en voor een groot publiek worden gepresenteerd.
2.Verhoging verplicht eigen risico
Bij de stapsgewijze verhoging van het eigen risico in de curatieve zorg, volgend jaar van de huidige 385 euro stijgend naar 460 euro, vervolgens richting de 520 euro in 2030, worden vele waarschuwingen geuit. Met als belangrijkste waarschuwing allereerst een te verwachten massale zorgmijding onder chronisch zieken (PFN, 24 februari 2026). Zeker als ook de aftrek van specifieke zorgkosten wordt geschrapt. Daarnaast een waarschuwing bij het macro budgettaire zorgplaatje: wat is de garantie én het bewijs dat rem op zorg nu, op termijn leidt tot betere zorguitkomsten en minder kosten (NRC, 7 augustus 2025 + hier)? Overigens er zijn 12 knoppen binnen de Zorgverzekeringswet waaraan gedraaid kan worden, als betaalbaarheid een issue is (blog), het verplicht eigen risico is er daar maar één van… Welke van de 12 knoppen wordt aangedraaid blijft een politieke keuze.
3.Aanpak zorgstelsel
Het zijn de AZWA (blog/blog/blog) en HLO-partijen (blog) zélf die met dit voorstel zijn gekomen, naast vele oproepen vanuit het zorgveld (hier). Daar staat een kleilaag tegenover van adviseurs die blijven stellen dat het huidige stelsel van gereguleerde marktwerking het best functioneert. Niemand heeft een pasklaar alternatief, maar dat betekent niet dat de huidige Zorgverzekeringswet als stelselwet niet grondig gerenoveerd kan en moet worden. Als de minister het beste is op “complexe dossiers”, dan is dit probleem als uitdaging het ultieme dossier. De minister hoeft ziet op “nul” te beginnen (Z&I, 12 november 2025 + Z&I, 25 februari 2025 + boek + boek + boek + blog/blog/blog + etc.).
4.Verwacht personeelstekort
Arbeidsmarktprognoses laten zien dat in een beleidsarm referentiescenario het verwachte personeelstekort in de komende jaren toeneemt en in 2035 wordt geraamd op een tekort van bijna 301 duizend werkenden (hier/hier/hier). Bij HLO/AZWA wordt dit met een interventie lager geschat, namelijk een verwacht arbeidsmarkttekort van 227 duizend personen in dat jaar. Eenieder zal begrijpen dat, alle mooie beloftes over AI/ICT ten spijt (hier/hier/hier), zonder voldoende goed opgeleide zorgverleners de toegankelijkheid en de kwaliteit van de zorg in gevaar komt.
Een aangepast 3-sporen beleid met 6 vragen aan de minister? Waar blijft de aanpak van de consequenties van een hoog ziekteverzuim in de sector (bron)? Welk deel van de arbeidsmarkt werkt aan de zorg, welk deel in de zorg en hoe is terugkijkend en vooruitkijkend het (verwachte) patroon van deze beide deelsectoren (geweest) (bron/bron)? Welk personele deel van aan de zorg kan vervolgens worden ingezet bij in de zorg, om (eindelijk) beleid en praktijk beter op elkaar af te stemmen (blog/blog)? Waarom wordt in alle Kamerbrieven personeelstekort als containerprobleem gepresenteerd, zonder uitsplitsing aan/in de zorg? Welk deel van 0-24uur/7dagen zorg kan door informele zorg (‘mantelzorg’) worden overgenomen, welk deel niet en licht dit toe, ook in het kader van aanbevolen arbeidsparticipatie (elders)?
5.Oversterfte
Al jarenlang bericht onderzoeker Gijs van Loef over de Excess Mortality Ranking (‘oversterfte’) in Nederland. Hij concludeert steeds weer dat op basis van Eurostat-gegevens. Nederland sinds corona een koppositie inneemt bij oversterfte in vergelijk met overige Europese landen (hier/hier/hier). Het RIVM/CBS (of anderen) zijn aan zet om deze sterftecijfers te analyseren (hier), want de vraag blijft liggen (hier): hoe komt dít (hier)? Wanneer een individuele Nederlander in nood lijkt, volgt al snel een alert, politiebericht of zoektocht. En bij een méér dan gemiddelde oversterfte?
6.Pandemische paraatheid
Na de coronapandemie schreef de OVV drie rapporten over wat er tijdens de crisis allemaal misging, en hoe dat in de toekomst voorkomen zou kunnen worden. Rutte-IV nam alle aanbevelingen over, inclusief het budget-advies: 300 miljoen euro voor pandemische paraatheid. Het kabinet-Schoof schrapte een jaar later onverwachts bijna alle plannen (blog/blog + hier/hier). Citaat voorzitter OVV van Dam (Volkskrant, 26 februari 2026): “En nu zien we dat het huidige kabinet helemaal alles wegspoelt. We houden straks nog minder over dan we voor corona hadden. Waar schrijven we die rapporten dan voor?”
7.Preventie
Preventiebeleid is zinvol wanneer het interdepartementaal wordt opgezet (hier) en de te bereiken doelen (minder obesitas, minder roken, minder vapen, minder alcohol, meer bewegen en schone lucht, minder fatbikes, meer gezond voedsel in supermarkt, regels kindermarketing etc.) wettelijk worden vastgelegd en gehandhaafd (blog/blog/blog/blog + blog/blog/blog/blog + bij jeugd: zie blog). Adviezen en rapporten over gezondheid zijn er inmiddels in overvloed.
Als bemoeienis van de overheid door een aantal politieke partijen bij leefstijl en leefomgeving stelselmatig wordt geduid als ‘betutteling’, waarom krijgt beïnvloeding met reclame/marketing voor ongezonde producten door producenten/industrie bij dezelfde partijen dan wel groen of oranje licht? Het paradigma bij preventie is bij de politiek met al hun lobbycircuits in slechte handen. Veelzeggend is de recent ingezonden brief met wederom… het verzoek meer aandacht te schenken aan ‘gezondheid’ (Volkskrant, 27 januari 2026)…De 1001ste oproep??
8.Medicijntekorten
Met regelmaat komt het medicijntekort in het publieke debat aan de orde (blog/blog). Het overzicht van tekorten wordt door de sector keurig bijgehouden met de niets verhullende naam “Farmanco”. Het manco betreft de beleidsverantwoordelijkheid bij overheid en verzekeraars, waarbij tegelijkertijd de negatieve consequenties van het ontstane tekort al jaren worden doorgeschoven naar zorgverleners en burgers. Hierdoor krijgen burgers gezondheidsklachten, omdat structurele oplossingen van tekorten achterwege blijven (hier/hier/hier). De hamvraag is wat specifiek de Nederlandse beleidsbijdrage is aan het ontstaan van het tekort? Waarom mag een geneesmiddel bij een tekort alhier ineens na een interventiebesluit wel uit het buitenland komen (hier)? Waarom worden de gevolgen van het preferentiebeleid stelselmatig ‘klein’ gehouden (hier)?
Het wordt tijd de doos van Pandora te openen en transparantie te betrachten over de geheel af te leggen route van een geneesmiddel, van ontwikkeling tot aflevering aan de balie. Met name bij de ontwikkelkosten van de industrie en bij het diffuse prijsbeleid van zorgverzekeraars met hun geheime preferentieprijzen is het, blijkbaar met toestemming van de overheid, slecht gesteld met de openbaarheid. Nederland kan bij een tekort (hier) niet steeds naar China, India of “Europa” blijven wijzen, maar zal eerst zelf in de spiegel moeten kijken.
9.Jeugdzorg
Met 5 blogs het afgelopen jaar een poging gedaan de organisatie van jeugdzorg te beschouwen (een, twee, drie, vier, vijf). In de jeugd-GGZ is al jaren zichtbaar dat het beroep op specialistische jeugdzorg niet is verminderd, terwijl het beroep op lichtere zorgvormen fors is toegenomen (hier/hier). Met een enorme uitbreiding van het aantal jeugdhulpaanbieders.
De rode beleidsdraad lijkt mij uniformiteit. Allereerst wat betreft de personele invulling én de organisatie/rechtsvorm van de nieuw te organiseren “stevige lokale teams” Daarnaast de (re)organisatie en financiering van de 38 jeugdgezondheidszorgorganisaties, in samenwerking met 342 gemeenten, met 25 GGD-regio’s en met 41 jeugdzorgregio’s. Maak van de huidige lappendeken een samenhangend uniform geheel. Tenminste als de overheid zorgversnippering en lokale en/of regionale postcodezorg bij jeugdhulp wil voorkomen.
10.Gehandicaptenzorg
Van de totale groep aan burgers die zorg krijgen binnen de Wet langdurige zorg (CIZ-databank: Q1 2026: 385.235 burgers) vallen 238.685 onder de 5 zorgprofielreeksen van de gehandicaptenzorg. Samen met ouderenzorg en GGZ binnen de Wlz is er een structurele korting ingeboekt van -990 miljoen euro vanaf 2031 (item42/43 budgettair akkoord). Het zijn de meest kwetsbare burgers, vaak meervoudig gehandicapt. De coalitie heeft mooie woorden over het VN-verdrag Handicap, maar de vrees is met deze bezuiniging door de ondergrens te zakken van het basisniveau van levensonderhoud. Bij een groep met een 24/7 zorgafhankelijkheid die bovendien vaak niet voor zichzelf kunnen opkomen (hier/hier/hier).
Een brandbrief van de Vereniging Gehandicaptenzorg Nederland (VGN, 19 februari 2026) naar de coalitie is verstuurd met “een dringend beroep op oppositie én coalitie om deze onverantwoorde bezuinigingen, die terechtkomen bij de meest kwetsbare groepen mensen, van tafel te krijgen.”
11.Medisch-specialistische zorg (MSZ)
Publicitair inmiddels uitgemolken, maar de MSZ “verplicht in loondienst” behoort niet tot de urgentste zaken. Wel urgent is uitvoering van de afgesproken concentratie/spreidingsagenda uit 2022 zodat ziekenhuizen op basis van veilige volumenormen voldoende ervaring kunnen opdoen, met betere zorgresultaten als einddoel (IZA, 16 september 2022, pg.11 + AZWA, 3 juli 2025, pg.60). Hoewel er veel twijfel is over de hierbij gehanteerde normen (hier). Tegenover deze concentratieverschuiving (hier/hier), waarbij ziekenhuizen ook zorg kwijtraken, zullen deze ziekenhuizen met verschuiving van (weer) andere zorg (spreiding) gecompenseerd moeten worden (hier). Een herverdeling van deze inhoudelijke MSZ-taken is op zichzelf al een majeure operatie (hier).
Bij het intekenen van MSZ, verspreid over de kaart van Nederland, mag daarom de centrale overheid de regie pakken (blog). Dan gaat het concreet over invulling van het aantal MSZ-voorzieningen (UMC’s, traumacentra, topklinische, algemene en categorale ziekenhuizen, 24/7 geopende SEH’s, normen acute verloskunde, focusklinieken/ZKN, revalidatiecentra, bedden en IC-bedden etc.). Pakt de centrale overheid niet de regie, dan ligt de regie, zo heeft het laatste decennium geleerd, bij zorgverzekeraars, banken en private equity. Is dat wat Nederland wenst?
Een ander urgent item is de discussie tussen de vereniging van ziekenhuizen (NVZ-brief) en de koepel van zelfstandige klinieken (ZKN-brief) over winstuitkering/omzetgroei, de groei van zelfstandige behandelcentra (ZBC) en ieders contractpositie. Waarbij ZN (ZN-brief) in een brief aan de informateur doodleuk stelt (citaat) “Schaf daarom niet- gecontracteerde zorg af zodat elke zorgaanbieder evenredig bijdraagt aan passende en betaalbare zorg.” De oplossing voor het NVZ-ZKN-probleem is een organisatievraagstuk waarbij, hoewel beiden MSZ, gemiddelde ziekenhuiszorg niet is te vergelijken met gemiddelde planbare focuszorg. Denk bijvoorbeeld aan het verschil in werktijden en de indeling in zorg op basis van de algehele medische toestand in overeenstemming met de ASA-classificatie van het American Society of Anesthesiologists. Voor de burger is MSZ in een ziekenhuis én zorg in een ZBC beiden noodzakelijke zorg.
Een derde urgent item bij MSZ is de dreigende afhankelijkheid van privaat bedrijf Chipsoft, die inmiddels 76 procent van de Nederlandse ziekenhuizen als klant heeft (hier/hier). Dit betekent dat ¾ deel van ziekenhuizen werkt met één leverancier voor EPD en PDMS (Patiënt Data Management System). De sector zelf en de overheid/toezichthouder mogen zich uitspreken over de (on)wenselijkheid van deze situatie (voorbeeld + hier).
12.GGZ
De situatie met wachten op mentale zorg wordt niet beter. Het aantal mensen dat wacht én de gemiddelde wachttijden in de GGZ zijn in 2025 opnieuw gestegen. Meer dan de helft van de ruim 100.000 mensen wacht langer dan de afgesproken maximale veertien weken. Dit aantal is het afgelopen jaar met 35 procent gestegen (hier). Op een behandeling voor persoonlijkheidsstoornissen wachten mensen gemiddeld 32 weken. Stichting Recht op GGZ werkt inmiddels aan een rechtszaak (hier) tegen de Staat (Medisch Contact, 16 februari 2026). Ook hier is het schrijnend dat mensen met de meest dringende hulpvragen, het langst op hulp moeten wachten. De overheid zegt op meerdere fronten te werken aan verbetering (Kamerbrief, 9 april 2025 + Medisch Contact, 10 april 2025), onder andere door te sleutelen aan de bekostiging (hier/blog).
De aangekondigde rechtszaak is nodig om te toetsen of de verplichte premiebetaler bij de juiste verwijsindicatie recht heeft op tijdige hulp van de basisverzekering of niet (hier)? Of wordt/is de realiteit dat de toezichthouder en/of zorgverzekeraar naar eigen inzicht mag besluiten hoe lang de burger op zorg uit de basisverzekering mag wachten en wachten…De rechtszaak wordt de eerste ultieme lakmoesproef van recht op tijdige zorg (hier + blog/blog).
13.Huisartsenzorg
Honderdduizenden mensen zoeken op dit moment een (andere) huisarts, terwijl ongeveer 60% van de praktijken in 2024 een patiëntenstop had (Rekenkamer, 2 april 2025). Bij drie essentiële bouwstenen van de bekostiging huisartsenzorg (praktijkkosten met name huisvesting/ICT, beloning, arbeidsuren) zijn de problemen zo groot, dat zelfs de hoogste bestuursrechter moest worden ingeschakeld (blog/blog + uitspraak).
De uitgever van de Eerstelijns (DEL, 8 februari 2026) stelt dat zorgen van de beroepsgroep blijven hangen in een soort van eeuwige planvorming, want (citaat) “we vragen huisartsen en regio’s al jaren (ja, we zijn al vanaf 2022 bezig met planvorming) om regioplannen, RESV-plannen, transformatieplannen, gemeentelijke afspraken, IZA-plannen én nu ook nog AZWA-maatwerkplannen.” Terwijl de echte problemen niet worden opgelost (hier/blog + blog). Zij schreef een column met de titel “Plannen schrijven is geen (huisartsen)zorg dragen”…
Een praktiserend huisarts en huisartsonderzoeker bij Radboud UMC meldt deze week dat als Nederland het zorgstelsel gezond en betaalbaar wil houden, dat er echt geïnvesteerd moet worden ‘in de eerste lijn’. Citaat…
|
“Eerstelijnszorg – oftewel huisartsenzorg – staat onder ongekende druk. Dat blijkt uit onderzoek waarin huisartsenzorg wordt vergeleken in het VK, Canada, de VS, Australië en Nieuw-Zeeland en ook Nederland. In het onderzoek, gepubliceerd in The Milbank Quarterly, is een patroon zichtbaar: huisartsen moeten steeds complexere gezondheidsproblemen opvangen, terwijl ze tegelijkertijd vastlopen in toenemende bureaucratie en administratieve lasten. Daarnaast is de eerstelijnszorg in de zes landen structureel ondergefinancierd terwijl huisartsenzorg juist de basis vormt van een goed, betaalbaar en eerlijk zorgsysteem” |
Dit advies zorg te dragen voor sterke huisartsenzorg is niet nieuw (hier, 2004 + hier, 2005 + hier, 2012). Daarbij benadrukt de huisartsonderzoeker dat het niet per se om meer geld gaat, maar voornamelijk om een verschuiving van middelen (BNR, 27 februari 2026). In mijn optiek, maak juist dáárom als beroepsgroep van goed functionerende huisartsenzorg zélf een kostenberekening (blog, 2026).
Deze maand heeft stichting “De Bevlogen Huisartsen” (DBH, 17 februari 2026) aangekondigd om, parallel met de Consumentenbond, officieel beroep aan te tekenen bij het College van Beroep voor het bedrijfsleven vanwege het feit dat de Zorgautoriteit onvoldoende de wettelijke zorginkoopplicht van zorgverzekeraars handhaaft voor zorg aan patiënten die psychische hulp nodig hebben (hier) en daarvoor zijn verwezen door huisartsen (zie ook het item GGZ). Al eerder, in 2024, heeft DBH hiertoe een handhavingsverzoek ingediend bij de NZa (DBH, 18 april 2024), maar de NZa heeft destijds deze bezwaren ongegrond verklaard.
14.Wijkverpleging
Het kabinet introduceert een eigen bijdrage in de wijkverpleging, die structureel -225 miljoen euro op moet gaan leveren. In een tijd van dubbele vergrijzing, langer thuisblijven en het belang van preventie is een eigen bijdrage in een kerndiscipline in de eerste lijn ronduit een slecht besluit (hier/hier). In korte tijd werden bij een V&VN-petitie ruim 30.745 handtekeningen verzameld als protest tegen deze bijdrage (Actiz, 24 februari 2026). Citaat: “Wijkverpleging is juist de meest doelmatige investering die je kunt doen om ervoor te zorgen dat zorgzame buurten goed van de grond komen, dat ouderen langer thuis wonen en zelfredzamer worden.”Financiering van deze veelbelovende zorgzame gemeenschappen staat daarnaast ook via een andere route al onder druk (brief, 24 februari 2026).
Sowieso zijn voor een eigen bijdrage voor wijkverpleging als uitzondering gewenst langdurige medische kindzorg én palliatieve zorg (hier). Overigens kent juist deze sector wijkverpleging de laatste jaren een opmerkelijke negatieve kostengroei (blog). Eerder een poging gedaan dit te duiden (blog/blog/blog). Is nog méér rem op wijkverpleging thuis dat wat een politieke meerderheid nu wenst?
15.Fysiotherapie
Al 15 jaar streven fysiotherapeuten naar een fatsoenlijke waardering voor hun werk. Ook zij hebben een essentiële rol in de eerste lijn. Hun grootste bezwaren: regeldruk en te lage tarieven (hier). Een gang naar de rechter is inmiddels ingezet (hier). Het eindrapport Marktonderzoek fysiotherapeutische zorg van de NZa, opgesteld op verzoek van de Tweede Kamer, meldt dat de toegang tot fysiotherapie nog goed is. Zij gaan niet ingrijpen met het opleggen van minimumtarieven (hier) en leggen de bal, zoals zo vaak in hun historie bij tariefproblemen, weer op het bord van verzekeraars en contractleden van de beroepsgroep (Nieuwsbericht NZa, 9 februari 2026).
Eerder strandde al de aanbeveling om een deel van behandelingen op te nemen in de basisverzekering (hier/hier).
De KNGF luidt 3 dagen na het nieuwsbericht de noodklok (Brief, 12 februari 2026). De vraag ligt voor wat de Tweede Kamer wenst met de paramedische sector, de sector fysiotherapie in het bijzonder (hier)? Een fysiotherapeut verzuchtte na verschijnen van het NZa-rapport (NZa, 4 februari 2026): “als dit “een goed functionerende markt” is, dan ben ik heel benieuwd hoe een ramp eruitziet.”
Tot slot
Met deze blog hoop ik met een beschouwing van 15 items bij te dragen aan de discussie over beleid ten aanzien van volksgezondheid. Omdat een actueel overzicht van deze items in het introductiedossier van de nieuwe bewindspersonen ontbreekt, kwalificeer ikzelf (n=1) deze items als urgent.
Deze week, week 10 van 2026, is in de Tweede Kamer het begrotingsdebat van het ministerie van VWS. Ik wens de beide nieuwe ministers en Kamerleden veel succes bij uitvoering van beleid.
