
Per 2026 wordt het meedenkadvies (MDA) ingevoerd als nieuwe landelijke zorgprestatie in het segment van de basiszorg van huisartsen (segment S1). Met het MDA vraagt de huisarts schriftelijk/digitaal advies aan een medisch-specialistische zorgverlener (MSZ) als poortspecialisme, of beroepsoefenaar met een poortfunctie, zonder dat de patiënt rechtstreeks naar het ziekenhuis hoeft te worden verwezen.
Onder andere brancheorganisaties hebben de achterbannen inmiddels van noodzakelijke informatie met instructies voorzien (hier + hier + hier + hier + hier + hier).
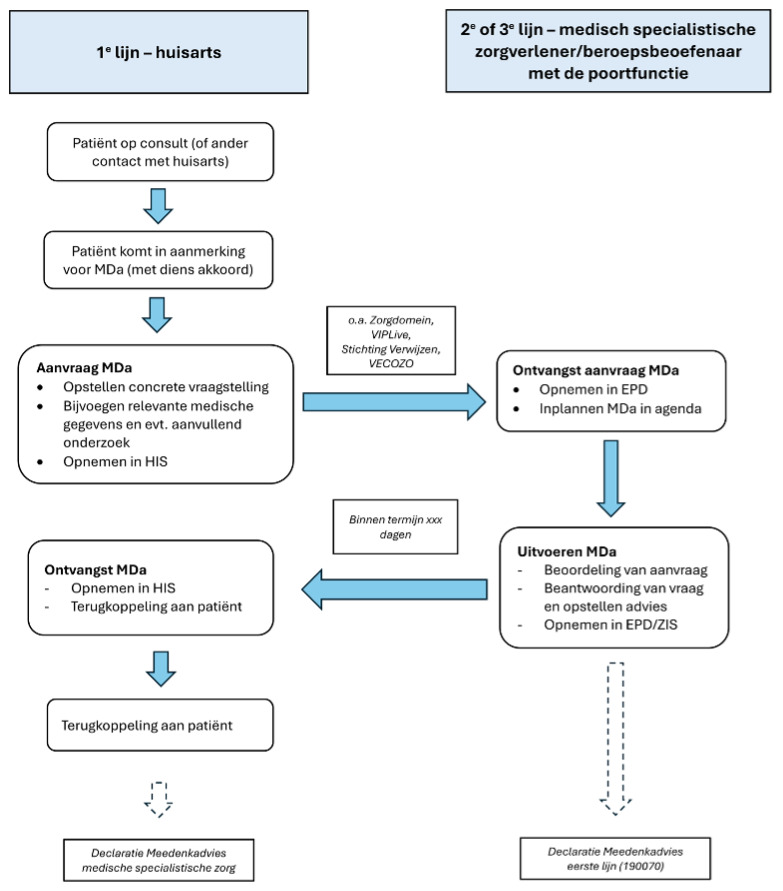
In een plaatje ziet de MDA-route er als volgt uit (Handreiking, oktober 2025, pg.19)…
Het proces huisarts – medisch-specialistische zorgverlener/beroepsbeoefenaar met de poortfunctie…
De financiële paragraaf
Deze blog gaat niet zozeer over het nut van een MDA. Mijns inziens vragen huisartsen al decennialang aan zorgverleners van de MSZ even mee te denken over een casus. Het verschil is dat dit MDA van 2026 nu geheel geformaliseerd is, ook in het kader van samenwerking (AZWA). Daarbij wordt het MDA onderscheiden van het ook nog bestaande meekijkconsult (meestal in segment 3), waarbij patiënt en poortfunctionaris in de tweede lijn elkaar wél fysiek ontmoeten (overzicht alle consultatievormen: hier).
Dit geformaliseerde MDA tussen huisartsen en MSZ is mogelijk een opmaat naar introductie bij ook andere, nu nog uitgesloten, disciplines.
Nee, deze blog betreft meer de financiële paragraaf.
Voor huisartsenpraktijken gaat de deelprestatie in segment 1 vanaf 2026 “meedenkadvies medisch-specialistische zorg” heten. Een prestatie die los van consulten maximaal één keer per adviesaanvraag declarabel is, namelijk €21,09 in 2026 (TB, 9 juli 2025, pg.19 van 44). Noodzakelijke consulten rondom het gevraagde/voorbereide/verkregen advies zijn apart declarabel, bijvoorbeeld als consult.
Voor het professionele antwoord vanuit de MSZ-sector (hier) op de door de huisarts gestelde vraag kan voor hen vanaf 2026 het zogenaamde overig zorgproduct (OZP) Meedenkadvies (190070) gedeclareerd worden.
Door de NZa is besloten dat dit voor de MSZ een ‘vrij tarief’ moet zijn. Dit betekent dat zorgaanbieders en zorgverzekeraars, zoals gebruikelijk, hierover moeten onderhandelen, wat het risico in zich kan hebben dat het niet lukt om hierover met elkaar tot tariefafspraken te komen. Ofwel omdat de MSZ-zorgaanbieder het tarief dat de zorgverzekeraar wil afspreken te laag c.q. niet kostendekkend vindt ofwel omdat de zorgverzekeraar het tarief dat de MSZ-zorgaanbieder daarvoor wil kunnen declareren te hoog vindt. De branchepartijen FMS, NVZ en NFU hadden juist gepleit voor een vast tarief met jaarlijkse indexatie, mede om bovengenoemd risico te voorkomen. Het is mij onduidelijk welke consequenties dit NZa-besluit voor een vrij tarief heeft voor de tweede lijn. Zowel financieel als wat betreft motivatie.
Naast huisartsen en medisch specialisten is er nog een derde te contracteren partij relevant, namelijk de partij die zorgdraagt voor de administratieve- en ICT-organisatie via platforms (hier). Daarbij kun je denken aan ZorgDomein (hier)/TCCN, VIPLive, VECOZO, Ksyos, Salto of Hartis.
Last, but not least: de burger! In overleg tussen NZa, eerstelijns en MSZ-branchepartijen is besloten om aan VWS te vragen het MDA via een algemene maatregel van bestuur (AMvB) uit te sluiten van een ‘eigen risico aanspraak’. Naar verwachting komt binnenkort het antwoord. Huisartsenzorg zelf valt sowieso al buiten het verplichte eigen risico.
Een andere relevante vraag is of met deze regeling een verwijzing wordt uitgesteld óf daadwerkelijk wordt voorkómen?
Segment 1 huisartsbekostiging: de basiszorg
Kenmerk van basiszorg uit segment 1 van de huisartsbekostiging is dat de Zorgautoriteit het maximumtarief vastlegt, dat dit tarief meestal jaarlijks wordt geïndexeerd, dat uitsluitend voor S1-zorg geen contract met een verzekeraar nodig is, dat wordt verwacht dat elke huisarts dit kan leveren, dat dit laagdrempelig wordt aangeboden en dat aanpalende consulten rond het MDA ook tot basiszorg worden gerekend.
Maar inmiddels is ook bekend hoe kwetsbaar de onderbouwing is van tarieven van de basishuisartsenzorg (blog), uitmondend binnenkort (18.11.2025) in een uitspraak bij de hoogste bestuursrechter (hier/hier/hier/hier). Mede kwetsbaar, omdat het door de Zorgautoriteit gereguleerde tariefdeel, met name basiszorg, ongeveer 74% van de jaaromzet bedraagt (hier + blog).
Wat zegt het laatste bestuurlijke onderhandelaarsakkoord, het Aanvullend Zorg- en Welzijnsakkoord (AZWA) over zorgfinanciën?
AZWA (3 juli 2025, pg.93 + pg.100 + pg.101) …
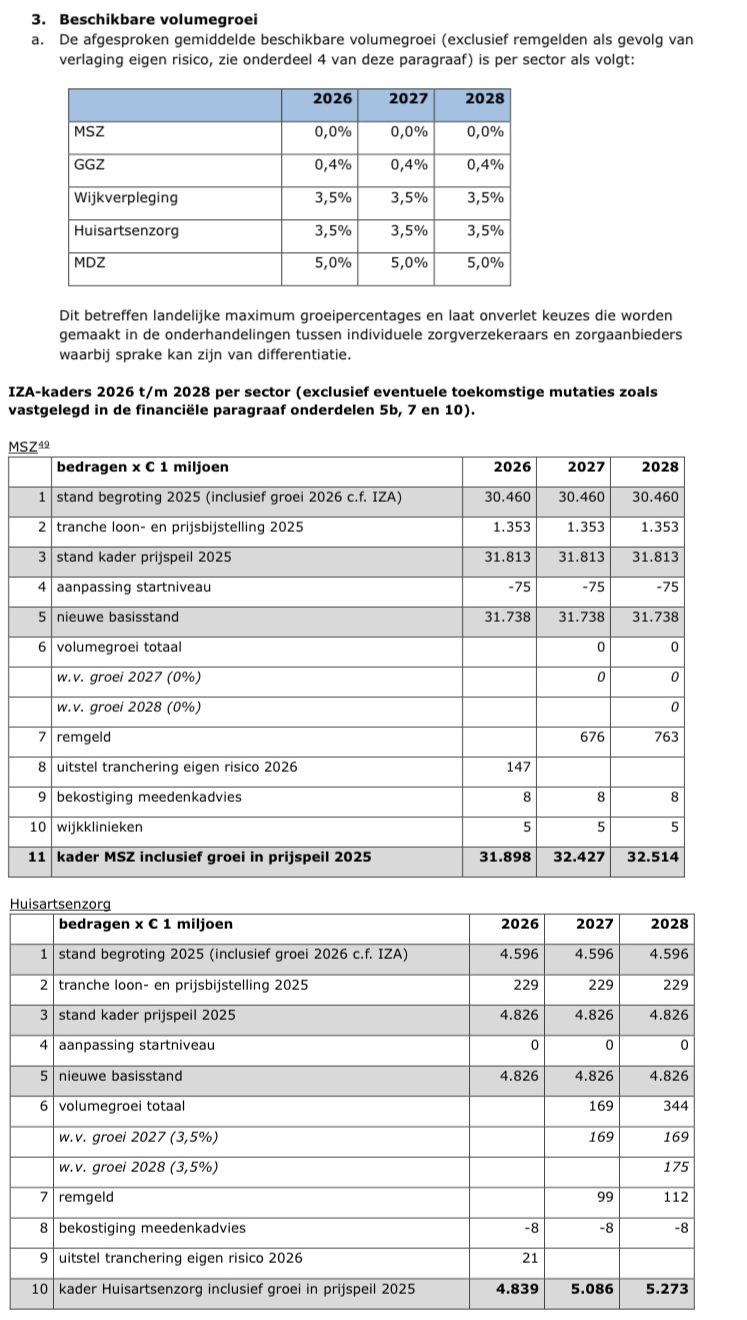
In bovenstaand AZWA-plaatje is te zien:
- 0,0% budgetgroei bij MSZ; 3,5% budgetgroei bij huisartsenzorg
- Bij MSZ wordt 8 miljoen euro toegevoegd aan het kader voor bekostiging MDA
- Bij huisartsenzorg wordt 8 miljoen euro onttrokken aan het kader voor bekostiging MDA
- Plus €8 mln. voor MSZ betekent een groei van 0,03% ten opzichte van de basisstand MSZ
- Minus €8 mln. voor huisartsenzorg betekent een neerwaartse bijstelling van 0,17% van de basisstand huisartsenzorg
Mij is niet bekend waarom deze €8 mln./0,17% moet worden ingehouden op het huisartsenkader alvorens te starten met het MDA per 2026? Evenmin is mij bekend hoeveel waarde dit heeft, wetend dat er een nieuwe bekostiging huisartsenzorg komt, evenals een nieuw kabinet met nieuwe ‘frisse’ ideeën. Voorafgaande aan de verkiezingen van 29 oktober 2025, is uitgebreid stil gestaan bij standpunten van partijen ten aanzien van eerstelijnszorg (blog, 14 oktober + blog, 20 oktober).
Bij de genoemde CBb-rechtszaak staan drie bouwstenen van bekostiging en tariefbepaling huisartsenbasiszorg ter discussie: de door de NZa zelf ingevulde omvang van arbeidsduur, de normatieve arbeidskostenvergoeding als beloning en de op het verleden afgestemde, dus gedateerde, kostprijsmethodeen kostprijsberekening.
Nu per 2026 aan deze huisartsenbasiszorg met MDA een nieuwe prestatie wordt toegevoegd, met vooraf een kleine budgetkorting, met wel de start van een nieuw tarief (NZa/TB, 9 juli 2025, pg.19 van 44), is het resultaat voorspelbaar wat het effect gaat worden wanneer zonder spelregelwijziging een MDA interdisciplinair op grote(re) schaal wordt ingezet. Decennialang al leidt de stijging van de werklast, te zien in het aantal oplopende consulten (hier), via de Tariefformule tot een neerwaartse bijstelling van het consulttarief. Als de rechter op 18 november niet ingrijpt, bestaat de kans dat dit zo blijft.
Wens: met MDA een afname van verwijzingen door huisarts naar de tweede lijn…
Natuurlijk is het doel van MDA om onnodige verwijzingen naar de tweede lijn te voorkomen, specialistische expertise laagdrempelig beschikbaar te maken en de zorg zo dicht mogelijk bij de patiënt te organiseren. Uit monitoring en evaluatie de komende tijd moet blijken of met het MDA een doelmatiger gebruik van zorg in kwantitatieve en financiële zin is te verwachten. Dit zegt de handreiking erover, mede gebaseerd op pilots in Tilburg en Friesland…
Handreiking MDA (oktober 2025, Bijlage 3, (Lokale) monitoring en evaluatie van meedenkadviezen, pg.33)
|
Citaat: “Voorts is van het meedenkadvies een doelmatiger gebruik van zorg in kwantitatieve en financiële zin te verwachten (met in elk geval relatieve afname van verwijzingen). Dit laatste omvat zowel een primaire directe financiële doelmatigheiddoor de lagere kosten van het meedenkadvies op zich t.o.v. de DBC-zorgtraject kosten van een verwijzing naar de medisch-specialistische zorgverlener als een secundaire financiële doelmatigheid t.g.v. afname van afgeleide (zwaardere) zorg met een lagere kans op ingrepen. De kwantitatieve en primaire financiële doelmatigheid door een (in elk geval relatieve) afname van verwijzingen van 1e lijn naar MSZ is aangetoond in evaluatie van het Samendraads zowel als het Friesland meedenkconsulten project, waarbij gemiddeld slechts ca. 21% alsnog verwijzingen binnen 60 dagen (Samendraads onderzoek) na het meedenkadvies resp. 26-27% alsnog verwijzingen binnen 90 dagen (Friesland meedenkconsulten project) na het meedenkadvies werden gemeten. Daarnaast is er in de zin van secundaire financiële doelmatigheid een lagere kans te verwachten op spoedverwijzingen naar HAP, SEH en EHH (met daarbij dan een grotere kans op opname in het ziekenhuis), doordat een meedenkadvies snel (meestal binnen 3 werkdagen) beantwoord wordt en de huisarts snel kan (be)handelen o.b.v. de aangeleverde (behandel)adviezen. Als de patiënt (direct) regulier verwezen wordt, is er vaak sprake van een wacht/toegangstijd van enkele weken voordat het polibezoek kan plaatsvinden, wat een grotere kans zal geven op tussentijds HAP, SEH en EHH bezoek en een grotere kans op opname in het ziekenhuis.” |
Wat betreft de hier genoemde doelmatigheid bij monitoring/evaluatie van MDA-beleid twee opmerkingen. Allereerst met welke motivatie/onderbouwing wordt met het nieuwe geformaliseerde MDA-beleid een verwijzing alsnog geregeld, uitgesteld of voorkomen?
Daarnaast, minder (spoed)verwijzingen door huisartsen naar de tweede lijn leiden niet ‘automatisch’ tot lagere tweedelijnskosten. Ziekenhuizen worden grotendeels gefinancierd met aanneemsommen en beschikbaarheidsbijdragen. Niet kan zomaar worden gesteld dat minder gedeclareerde DBC’s, te openen na (wel) een verwijzing, in ziekenhuizen automatisch in een volgend jaar leiden tot een lagere aanneemsom in het contract met de zorgverzekeraar (Het ziekenhuislandschap, item 5, blog, 20 oktober 2025).
De effecten zullen worden gemeten: we gaan het zien!
Tot slot
De handreiking MDA bevat 44 pagina’s en begint na het noemen van de namen van de opstellers met notabene twee disclaimers…
|
De handreiking meedenkadviezen is een uitgave van de Federatie Medisch Specialisten, de Landelijke Huisartsen Vereniging (LHV) en InEen. Dit in afstemming met de Nederlandse Vereniging van Ziekenhuizen (NVZ), de Nederlandse Federatie van Universitair Medische Centra (NFU) (binnenkort Universitaire Medische Centra Nederland, UMCNL), de Federatie voor Medisch Coördinerende Centra (FMCC) en het Landelijk Netwerk Relatiebeheerders Ziekenhuizen (LRNZ) (binnenkort samengaand als Netwerk Transmurale Samenwerking Nederland, NTSN), Zorgverzekeraars Nederland (ZN) en de Nederlandse Zorgautoriteit (NZa). Overnemen van inhoud, geheel of gedeeltelijk, is toegestaan mits met bronvermelding. Disclaimer algemeen De partijen Federatie Medisch Specialisten, LHV en InEen hebben, in afstemming met en input van de NVZ, NFU (binnenkort UMCNL), FMCC en LNRZ (binnenkort NTSN) en ZN (incl. input van enkele grote zorgverzekeraars) de grootst mogelijke zorg besteed aan de samenstelling van deze handreiking. Desondanks accepteren deze partijen afzonderlijk en gezamenlijk geen aansprakelijkheid voor eventuele onjuistheden in de informatie, noch voor schade, overlast of ongemak dan wel andersoortige gevolgen die voortvloeien uit of samenhangen met het gebruik van de informatie. Aan deze handreiking kunnen geen rechten worden ontleend. Disclaimer NZa De NZa heeft met deze versie van de handreiking meegelezen. Deze handreiking is geen toetsingskader of wet- en regelgeving, maar geeft hier nadere toelichting op. Voor de van toepassing zijnde wet- en regelgeving wordt verwezen naar de geldende NZa regelgeving vanaf 1-1-2026. De NZa-regelgeving is leidend. |
Deze ‘leidende’ regelgeving van de NZa mag elke burger zoeken in hier + hier.
Deze blog gaat in op de start van het MDA. Dit soort disclaimer-teksten laat zien dat het formaliseren van een gewone vraag om advies, zoals elke huisarts decennialang heeft gedaan, eerder meestal per telefoon, nogal wat voeten in aarde heeft…
NADRUPPEL (6 november 2025)
De budgetoverheveling heeft te maken met het ontvlechten van een budget van eerdere ‘experimentele’ zorg uit segment 3. Voorheen werd bv. bij het meekijkconsult het MSZ-deel betaald door de huisarts uit het huisartsenkader (hier). Vanaf 2026 wordt het MDA reguliere zorg binnen segment 1. Vanuit segment 1 kan geen MSZ-aandeel worden betaald. Daarnaast zijn “de aantallen meedenkadviezen in de afgelopen jaren dermate gestegen, dat het niet meer realistisch is om daarvoor het huisartsenkader nog te blijven belasten, dat past eenvoudigweg niet meer. Daarbij is het is logischer om de MSZ-deelprestatie van het meedenkadvies nu onder het MSZ budgettair kader te laten vallen“. Met toevoeging van + 8 miljoen euro. De hoogte van dit bedrag kan niet worden onderbouwd. Voorheen in het budgettaire huisartsenkader valt dit S3-bedrag waarschijnlijk onder het item ‘substitutie’ (hier): MDA is weliswaar substitutie, maar substitutie kent vele vormen.
Eerdere gerelateerde blogs
03.08.2022: Meekijkconsultatie: mistig bij uitvoering, bekostiging en contractering (S3+MSZ)
08.01.2024: Laat verschil bekostiging 1e en 2e lijn geen spelbreker zijn in samenwerking
20.10.2025: Tweede Kamerverkiezingen: in een podcast bespreking van 9 zorgitems
