Kostendata van alle sectoren in de zorg zijn het meest inzichtelijk in de Zorgcijfersdatabank van Zorginstituut Nederland (ZiN). Het betreft een overzicht van alle gedeclareerde zorg door zorgverleners bij zorgverzekeraars. Deze declaratiegegevens komen eerst terecht bij Vektis, zoals verzekeraars het beschrijven, “hét business intelligence center van de zorg.”
Het ZiN vraagt deze declaratie gegevens op bij Vektis en publiceert met kwartaalrapportages de gedeclareerde zorgkosten per sector op de eigen website (hier).
Daarnaast vormen de overzichten van de Zorgcijfersdatabank van het ZiN de opmaat voor gepubliceerde zorgkosten in het Rijksjaarverslag, meestal in mei van het volgend jaar (laatste voorbeeld: Rijksjaarverslag VWS 2024, 21 mei 2025). De gegeven zorgkosten uit dit jaarverslag vormen samen met nieuw afgesproken beleid (bv. AZWA/kabinetsbeleid etc.) de verwachte zorgkosten in een volgend jaar, inclusief de verwachte VWS-rekenpremie (blog), samen gepresenteerd op Prinsjesdag (laatste voorbeeld: Rijksbegroting VWS 2026, 16 september 2025).
Deze cyclus herhaalt zich elk jaar.
Maar wat zeggen deze zorgkostendata nu eigenlijk?
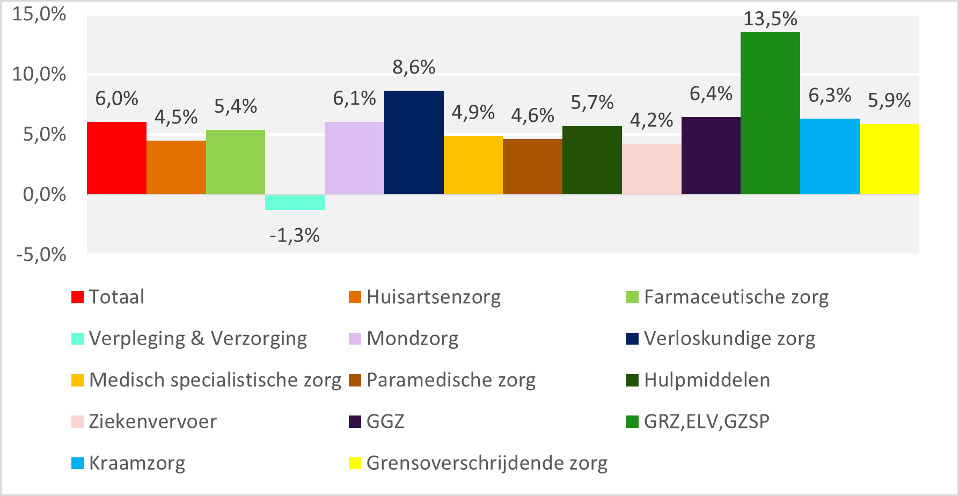
In bovenstaand plaatje onder deze blogtitel is te zien wat de laatste kwartaalrapportage van ZiN, geactualiseerd op 17.09.2025, betekent voor de diverse sectoren in de Zorgverzekeringswet (Zvw).
Procentuele veranderingen van de zorgkosten Zvw per zorgsector in 2025 ten opzichte van 2024
|
Citaat” “Zvw kosten groeien met 6,0%. De verantwoording door zorgverzekeraars over het tweede kwartaal 2025 voorspellen dat de zorgkosten in 2025 6% hoger zullen zijn dan in 2024. In tegenstelling met het eerste kwartaal 2025 is er ten opzichte van 2024 een stijging te zien in de kosten van kraamzorg, met 6,3%. Ook de kosten van Verloskunde, Mondzorg, Geestelijke Gezondheidszorg en de sector Geriatrische Revalidatiezorg (GRZ), Eerstelijnsverblijf (ELV) en Gezondheidszorg voor bijzondere patiëntengroepen (GZSP) groeien bovengemiddeld. De zorgkosten in de andere sectoren Huisartsenzorg, Farmaceutische zorg, Medisch specialistische zorg, Paramedische Zorg, Hulpmiddelen, Ziekenvervoer, Grensoverschrijdende zorg en Kwaliteitsgelden stijgen minder hard dan het gemiddelde. De zorgkosten in de sector Verpleging en Verzorging dalen zelfs ten opzichte van 2024, met 1,3%.” |
Groeien de kosten in de Zorgverzekeringswet in 2025 met 6% ten opzichte van 2024, in de Wet langdurige zorg liggen groeipercentages hoger: namelijk 7,3% voor ouderenzorg, 9,1% voor gehandicaptenzorg en 8,6% voor de GGZ.
Het is niet voor niets dat beleidsmakers graag verder de extramuralisering van ouderenzorg van Wlz-verzekerden willen doorvoeren.
Zetten we bij het kleurenplaatje onder deze blogtitel de bedragen in euro’s erbij, dan wordt het volgende ZiN-overzicht verkregen…
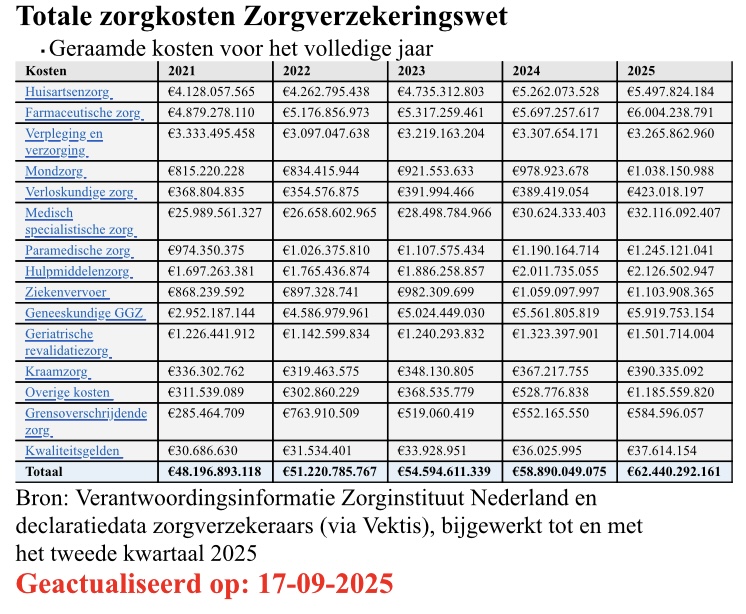
In bovenstaand plaatje staat het láátste actuele overzicht van de kosten Zorgverzekeringswet, verwerkt tot en met de declaraties van Q2 2025. Met voor 2024/2025 een voorlopige extrapolatie naar de verwachte uitkomst.
De waarde van kostendata
Om de jaarlijkse budgetcyclus (zie tijdlijn in plaatje onder deze blogtitel) volgens de aloude traditie te laten verlopen, zijn deze data nodig. Zo werken de beide ministeries van Financiën (basispad + nieuw regeerakkoord + AZWA + tussentijdse kabinetsbesluiten) en VWS (het door Financiën vervolgens ter beschikking gestelde zorgbudget) al jaren.
Maar deze data vertellen niet het hele verhaal…
*er is een relatie tussen opbrengsten economie/BBP en zorgkosten. Stijgende zorgkosten als “probleem” kunnen alleen worden beschouwd in relatie tot (ook groei van) het BBP (Mirjam de Rijk, de Groene Amsterdammer, 10 september 2025). Het doel is om een kostenefficiënt, hoogwaardig en toegankelijk zorgsysteem te ontwikkelen dat de bredere economie niet ondermijnt, maar juist ondersteunt.
*kostendata geven geen info over kwaliteit, zorgplicht, wachtlijsten/toegankelijkheid of de invulling van samenwerking en/of integraal toezicht etc. Wie zich uitsluitend op kosten focust, komt bedrogen uit.
*er staan tegenover zorgkosten geen berekeningen van baten van goede zorg. Zolang deze maatschappelijke baten niet gekapitaliseerd worden, is het maken van een evenwichtige besluitvorming rondom thema’s als innovatie en/of bezuiniging onmogelijk. Dit is zeker nu van belang in de aanloop op weg naar (weer) een nieuw regeerakkoord (blog/blog/blog).
*bij deze inventarisatie door het ZiN gaat het om gedeclareerde zorgkosten. Echter niet al het zorgaanbod is declarabel. Voor huisartsenzorg is bijvoorbeeld een declareerwijzer opgesteld, wanneer je huisartsenzorg wel/niet mag declareren.
*declarabele zorg wil niet zeggen dat er een overeenkomst of onderbouwing is over het fundament, de kostprijs van zorg. Zie alle ophef rondom de rechtszaak bij de hoogste bestuursrechter CBb over tariefstelling huisartsenzorg met op 18.11.2025 de uitspraak (blog/blog). Bekijk achtereenvolgens de acht dynamische stappen van het uitvoeringsplan: visie – missie – inhoud – organisatie/logistiek – noodzakelijk budget – bekostiging – tarifering – zorgcontract. Het plan loopt meestal vrij vlot, maar bij het geven van een transparant berekende invulling van stap 5 laten alle partijen het afweten. Waarna ook de daaropvolgende stappen (6,7 en 8) te vaak ongefundeerd zijn.
*Tariefstelling vindt tot op heden via kostenonderzoeken plaats op basis van gegevens uit het verleden en vindt niet plaats met een noodzakelijk blik op de toekomst. Mogelijk gaat daar verandering in komen na de CBb-uitspraak (+ Kamerbrief VWS, 3 november 2025, pg.7 van 8). Wie de toekomst niet omarmt, wordt door haar verslagen.
*geleverde zorg kan alleen 1 op 1 worden gedeclareerd, indien als zodanig is ingekocht.
*contractonderhandelingen over een prijs kenmerken zich door machtsongelijkheid tussen inkopende zorgverzekeraar en zorgverlener. Bij huisartsenzorg bepaalt de Zorgautoriteit de prijs van 74% van de omzet (kosten/inkomen) en bij het overige, zogenaamde niet-gereguleerde, deel van de tarieven (26%) bepaalt (uiteindelijk) de zorgverzekeraar de prijs.
*gedeclareerde data van “in de zorg” geven geen informatie over uit beeld blijvende kosten van de sector “aan de zorg” (hier/hier/hier/hier/hier/hier).
* als 80 procent van de gezondheid wordt bepaald door leefomgeving en bestaanszekerheid, dan dringen we de zorgvraag niet terug als er onvoldoende aandacht wordt besteed aan het aanpakken van deze twee factoren (blog). Niet de zorgsector van de Zorgverzekeringswet is hier aan zet (artikel), maar de politiek. Pakt de politiek de preventiehandschoen niet op, dan worden aan het eind van het proces de zorgproblemen (nog) groter. Met (onnodig) stijgende kosten. Dit is al dertig jaar bekend. Politici die wel klagen over stijgende zorgkosten, maar wegkijken bij de noodzaak tot ingrijpen bij de oorzaken van uitblijven van verbetering volksgezondheid, zijn amper serieus te nemen.
Verdiepende analyses 2020-2024 door Zorginstituut Nederland
Natuurlijk hebben de gepresenteerde kostendata wel waarde. Het geeft immers de actuele situatie weer waarmee alle partijen nu rekenen. Inclusief ministeries. Waarbij de actuele situatie het vertrekpunt kan zijn voor noodzakelijke aanpassingen op velerlei fronten, met de juiste onderbouwing, in de juiste richting, naar de juiste plek, binnen de juiste stelselwet, in het juiste contract met het juiste tarief.
In oktober 2025 heeft ZiN per sector binnen de Zorgverzekeringswet, naast informatie over eerder vermelde overzichten, nog aanvullende verdiepende analyses uitgevoerd met informatie over de landelijke ontwikkeling van kosten, gebruikers en kosten per gebruiker.
Dan blijken de verschillen toch wel groot te zijn (ZiN analyses 2020-2024, 3 oktober 2025)…
|
De totale groei in zorgkosten is 22% in de periode 2020-2024 (+ 5,5% gemiddeld per jaar). De sectoren die het hardst groeien zijn huisartsenzorg en multidisciplinaire zorg (+7,75% per jaar) en paramedische zorg (+9,63% per jaar). De cijfers voor de jaren 2023 en 2024 zijn nog niet definitief, daarom zijn de groeicijfers voor deze jaren nog indicatief. De kosten stijgen in alle sectoren, met uitzondering van verpleging en verzorging (-1,10% gemiddeld per jaar) en verloskundige zorg (-1,72% gemiddeld per jaar). Ook de gemiddelde jaarlijkse groei in de medisch specialistische zorg (MSZ) is met 5,17% achtergebleven bij de totale groei van de zorgkosten. Het aandeel van de kosten van medisch specialistische zorg in de totale zorgkosten Zvw is iets afgenomen van 52,5% in 2023 naar 52,3% in 2024. |
Elke sector kan met doorklikken op de website van de databank zelf kijken hoe een en ander zich in de eigen branche ontwikkelt. Dat de sector verpleging en verzorging in de eerste lijn over een periode van 4 jaar te maken heeft met een negatief groeipercentage, stemt mij, in een tijd van vergrijzing en extramuralisering, tot verbazing (blog/blog).
Verdiepende analyse bij specifiek huisartsenzorg
De samengestelde jaarlijkse kostengroei mag in de gehele sector huisartsenzorg en multidisciplinaire zorg tussen 2020 en 2024 dan 7,5% per jaar zijn, de verdiepende analyse laat binnen de sector toch forse verschillen zien wat betreft kostengroei…
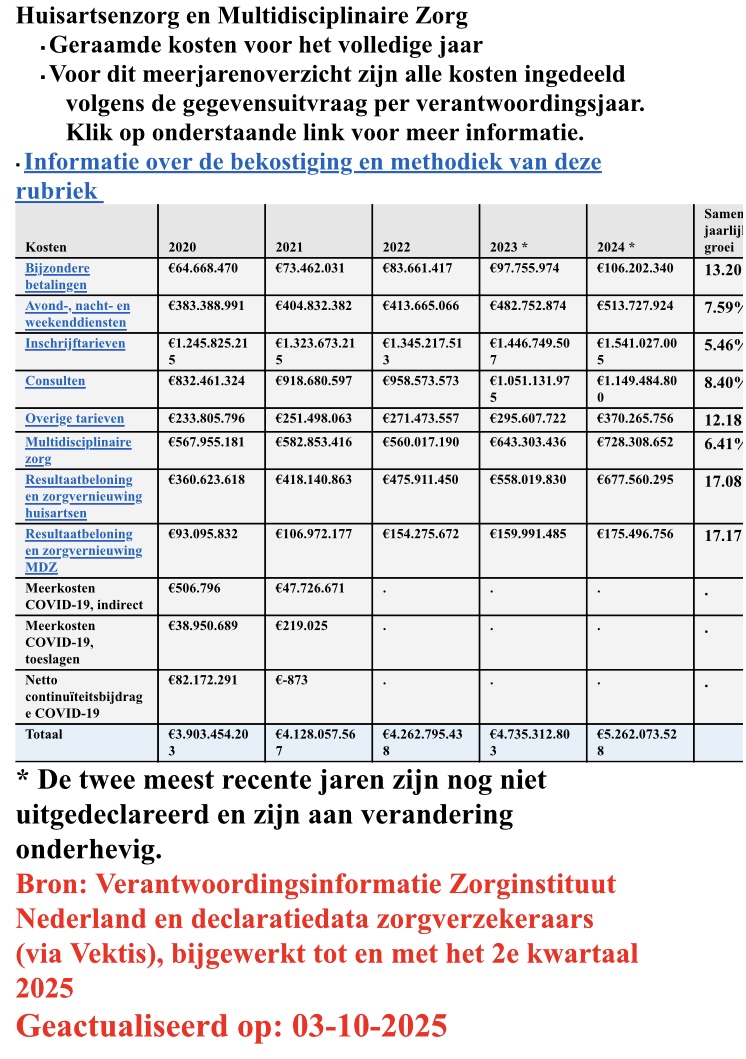
Meer op detailniveau zijn de volgende opmerkingen te maken over bovenstaande gegevens van de samengestelde jaarlijkse kostengroei van de afgelopen vier jaar…
- De 13,2% groei bij item “bijzondere betalingen” komt vooral door groei bij verrichtingen M&I uit de 13.000 groep. Deze kosten stegen van €51 mln. (2020) naar €83 mln. (2024).
- De 7,59% groei bij item “ANW-diensten” komt geheel voort uit kostenstijging door consulten. Omdat het totaal aantal contacten op de huisartsenspoedposten in 2023 daalde met 7% ten opzichte van 2022, terwijl de kosten stijgen naar €349 mln. (2023), laat fraai zien dat de flexibele consultprijs ANW-zorg wordt ingezet om de vooraf gefiatteerde HDS-begroting te dekken. Inclusief de extra kosten veroorzaakt door verhoging uurtarief in 2023 (hier). Er is geen verband tussen dit uur honorarium en de hoeveelheid verricht werk/ANW-consulten op een huisartsenpost.
- De 5,46% groei bij item “Inschrijftarieven” blijft tussen 2020-2024 achter bij de gemiddelde groei van zorgkosten (5,5%). Dit wordt veroorzaakt door een lage groei van inschrijftarieven < 75 jaar. Bij het inschrijftarief > 75 jaar is de samengestelde jaarlijkse kostengroei wel hoger dan gemiddeld (6,62% en 9,7%). Dit zal te maken hebben met de demografische ontwikkeling
- De 8,40% groei bij item “consulten” wordt vooral veroorzaakt door toename van consulten van 5 tot 20minuten (10,97%) en consulten langer dan 20 minuten (9,11%). Met de deling van totale kosten/consulttarief kan een overzicht worden gekregen van de werkbelasting van de basiszorg. Voor 2025 (nog niet in de verdiepende analyse zichtbaar), wordt dan de uitkomst: €1.354.473.364 consultkosten/€12,43 consulttarief = bijna 109 mln. verwachte consulten huisartsenzorg in 2025. Ter vergelijk (blog, 30 oktober 2023), bij de start van de huidige bekostiging met het 3-segmentenmodel leverden huisartsen 71 mln. consulten basiszorg in dat eerste jaar (2015).
- De 6,41% groei bij item “multidisciplinaire zorg” (MDZ) wordt vooral veroorzaakt door inzet van de module GEZ. Opvallend is de lage kostengroei bij de bekende ketens (astma/COPD, DM2, VRM, ouderenzorg), zelfs tussen 2020-2024 minder dan 2%. Ketenzorg met formeel een vrij en onderhandelbaar tarief…Met ondertussen veelal stijgende prevalenties (DM2, astma, COPD, cardiovasculair/nierfalen en ouderenzorg).
- De 17% jaarlijkse kostenstijging bij item “resultaatbeloning en zorgvernieuwing”, zowel bij huisartsenzorg als bij MDZ, is niet zo verrassend omdat een contractplicht de allesbepalende voorwaarde is om überhaupt in dit segment innovatiegeld te krijgen. Dat dit in strijd is met contracteervrijheid doet er blijkbaar niet toe: zonder contract, geen innovatiegeld. In de analyse van ZiN is bij huisartsenzorg zichtbaar dat het hoge percentage met name wordt veroorzaakt door besteding van geld aan substitutie (+27,54%) en met name in 2024 aan “Meer tijd voor de patiënt”: (totaal €186 mln. in 2024). Bij MDZ gaat het om veel kleinere bedragen, ook hier vallen de hogere percentages op bij EHealth en (wederom) substitutie. In 2024 zijn de substitutie uitgaven S3 gezamenlijk (huisarts + MDZ) €61 mln. Substitutie wordt uiteindelijk schijnsubstitutie als doelmatige S3-financiering niet een passend vervolg krijgt in financiering binnen de segmenten S1 en S2. Dat is al een geleerde les sinds 2015.
- Opvallend bij kosten in segment 3, bij zowel huisartsenzorg als MDZ, is het relatief hoge bedrag gekoppeld aan item “overig”, met samengestelde groeipercentages van respectievelijk 10 en 17% per jaar. Invulling van dit item blijft zo voor de buitenstaander een black box, hier is de analyse nog niet verdiepend genoeg geweest.
Soortgelijke beschouwingen zijn, met ieders verdiepende analyse, te maken bij de overige elf sectoren binnen de Zorgverzekeringswet.
Tot slot
Het gebruik van kostendata in de zorg speelt bij beleidsmakers een rol bij planning, verantwoording en transparantie. Maar je moet niet verwachten dat deze bedragen inzicht geven voor wat er werkelijk moet gebeuren op de werkvloer. Noch geven kostendata voldoende inzicht in de achterliggende mechanismen van geschetste kostenontwikkeling, bv. door ontbrekende budgetonderbouwing, ‘kaasschaafmethodes’, uitwerking regeerakkoorden, misplaatste acceptatie van wachtlijsten, incourante kostenonderzoeken, ontbreken integraal toezicht, omzetplafonds of marktmacht bij contratering etc.
Richting gevend en nuttig(er) voor de toekomst zijn de berekende zorgkosten van wat er nú voor de komende tijd 5W1H op de werkvloer moet gebeuren en hoe NL denkt dit te gaan organiseren.
Gerelateerde blogs in 2025
20.01.2025: Nog een wereld te winnen in sociaal domein (Wmo/IZWA/milieu/bestaanszekerheid)
03.02.2025: Beleid jeugdzorg betiteld als “sturen in de mist…” (cie.v Ark op HAJ, 5-hoek + €€€)
04.03.2025: De huisartsenweg naar morgen (TV/VTV-2024/Kamervragen/Stand vd Zorg 2024)
17.03.2025: Bekostiging netwerk acute zorg 1E en 2E lijn: huisartsen(team)zorg (1) (budget)
29.03.2025: In afwachting van AZWA (het aanvullend zorg- en welzijnsakkoord/ + IZA/sociaal domein)
08.04.2025: Urgentie aanpak (dis)continuïteit huisartsenzorg is geboden (Rekenkamer/Visie/Oratie)
28.04.2025: Zoektocht naar (weer) een preventiestrategie duurt voort (AZWA/kabinet/5 ingrediënten)
02.05.2025: Systeemfouten kostenonderzoek staan juiste tarieven huisartsenzorg i/d weg
13.05.2025: Aanspannen rechtszaak Stichting Recht op GGZ volkomen terecht (108.878 wachtenden)
22.07.2025: Ook in AZWA worden scherpe beleidskeuzes vooruitgeschoven (BO/21 partij/30 pnt.)
28.07.2025: Ondertekenen AZWA in instabiele tijd is een dilemma (1) (financieel/veel contextitems)
16.08.2025: Regel financiering organisatie/infrastructuur eerste lijn via werkvloer (RESV/wijkzorg)
03.09.2025: Snelle aanstelling staatscommissie moet zorg redden (AZWA/HLO-besluit+8 processtappen)
09.09.2025: Ondertekenen AZWA in instabiele tijd is een dilemma (2) (financieel/veel contextitems)
16.09.2025: Stabilisatie intramurale verpleeghuiszorg kan alleen met extra vereisten extramuraal
22.09.2025: Regulering winstuitkering zorg (winstuitkering, commercie, investeerders, Wibz/PE)
29.09.2025: De dag dat de hoogste bestuursrechter zich buigt over tarieven huisartsenzorg (CBb)
06.10.2025: Evaluatie topambtenaren: commerciële huisartsenzorg niet ten principale afgewezen
20.10.2025: Tweede Kamerverkiezingen: in een podcast bespreking van 9 zorgitems
