Er is twijfel gerezen of de huidige spelregels van risicoverevening een belemmerende prikkel zijn om passende zorg in te kopen en te kunnen leveren. Passende zorg als te leveren inhoudelijke zorg is als begrip geïntroduceerd bij het tot stand komen van het integraal zorgakkoord (IZA, 16 september 2022).
Waarbij deze inhoud binnen een uitvoeringsplan stap 3 betreft: visie (1) – missie (2) – inhoud (3) – organisatie/logistiek (4) – noodzakelijk budget (5) – bekostiging (6) – tarifering (7) – zorgcontract (8). De inkoop van passende inhoudelijke zorg op de inkoopmarkt van de Zorgverzekeringswet (stap 8) heeft voor de zorgverzekeraar consequenties wat betreft de omvang van de zorgkosten, het financieel resultaat, maar ook voor de hoogte van de vereveningsbijdrage aan de inkomenskant in het daaropvolgende jaar.
Risicoverevening beoogt te voorkomen dat zorgverzekeraars een prikkel hebben om te proberen om (alleen of voornamelijk) gezonde verzekerden binnen te halen. De risicoverevening compenseert daartoe zorgverzekeraars middels een vereveningsbijdrage voor burgers met naar verwachting hogere zorgkosten.
De risicoverevening bepaalt de hoogte van de compensatie (deels) op basis van zorggebruik in het verleden. Het bedrag van deze verevening voor elke zorgverzekeraar wordt vastgesteld door het Zorginstituut (ZBO/toezichthouder). De regeling impliceert dat zorgverzekeraars bij wet alle verzekerden moeten accepteren en hen bovendien bij een gelijke polis een gelijke premie moeten aanbieden.
De gerezen twijfel (Zorgvisie, 26 november 2025) gaat over het feit dat, als bij ‘doelmatige’ IZA-afspraken minder zorg wordt gebruikt, of een verschuiving naar zorg plaatsvindt die niet is opgenomen in het vereveningsmodel (bv. substitutie naar niet-verevenbare zorg) en/of wordt ingezet op preventie, de vereveningsbijdrage voor verzekeraars kan dalen. Daardoor kunnen zorgverzekeraars financieel slechter uitkomen, ondanks lagere zorgkosten. Dit kan, zo is de kritiek, leiden tot ontmoediging om passende zorg in te kopen.
In deze blog een nadere toelichting op de gerezen twijfel bij een dergelijk beschreven negatieve financiële inkoopprikkel. Ook wordt nogmaals een toelichting gegeven op het ‘fenomeen’ risicoverevening. Het eindeffect is des te groter naarmate het belemmerende effect zich ‘stapelt’ in meerdere casussen van passende zorg. Dat moet verder onderzoek uitwijzen.
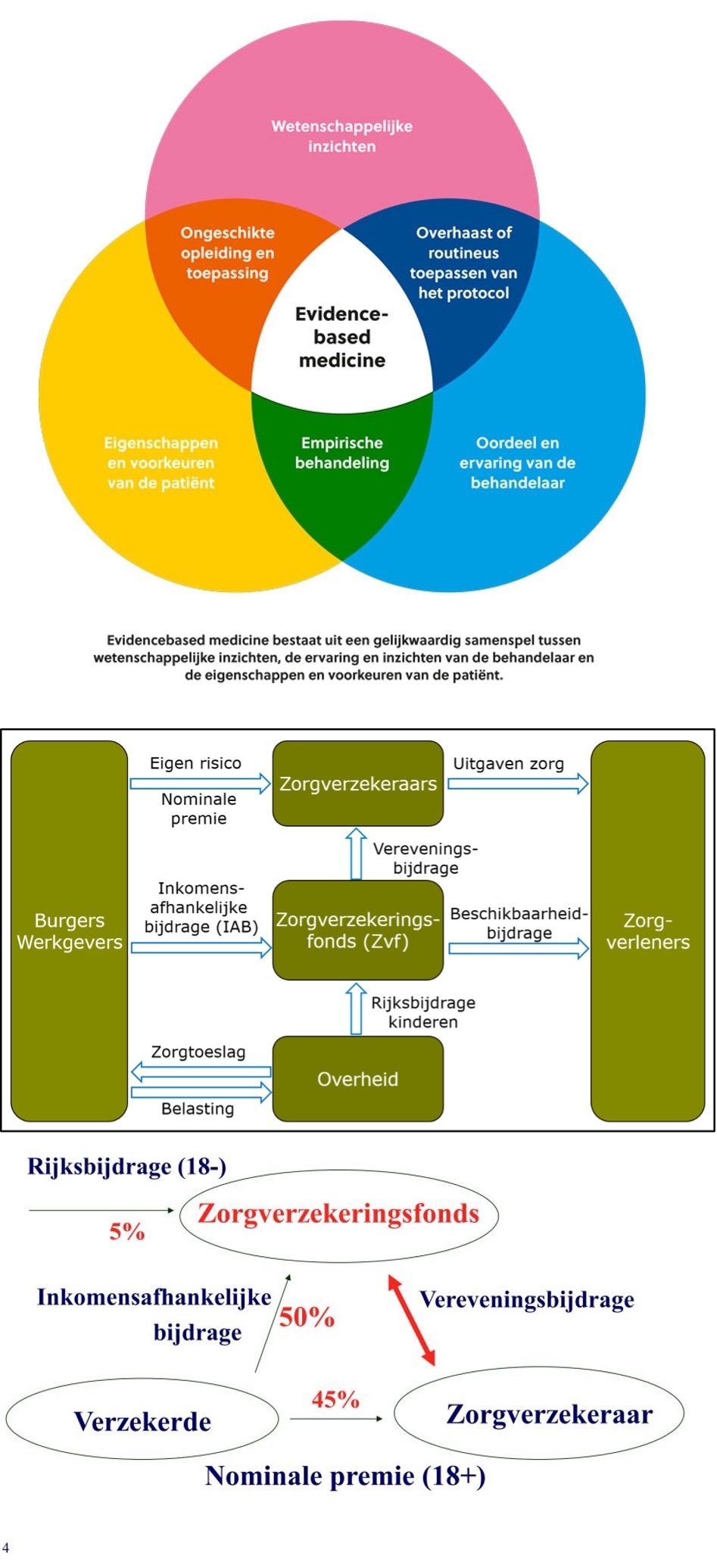
Allereerst: uitleg plaatje onder de blogtitel
Bij het basispakket is “effectiviteit” een van de vier pakketcriteria. Ofwel, passende zorg moet het vermogen in zich hebben om met vereende krachten een gewenst resultaat te bereiken. Anders gezegd: het moet wel werken. Om dit te beoordelen kom je snel terecht bij criteria van persoonsgerichte zorg bij het nemen van behandelbeslissingen voor individuele patiënten.
Het middelste deel van het plaatje schetst de financieringslijnen van de Zorgverzekeringswet. Met in het centrum het zorgverzekeringsfonds, het fonds van waaruit de risicoverevening wordt betaald. Het derde deel toont de verdere details, waaruit blijkt dat verplicht 50% van de kosten van deze stelselwet wordt betaald via inkomensafhankelijke bijdragen (IAB) van burgers. De Belastingdienst hevelt deze bedragen over naar het Zorgverzekeringsfonds, van waaruit de vereveningsbijdrage wordt betaald. De overige 50% van de kosten worden verplicht opgebracht door een Rijksbijdrage voor kinderen en input van burgers (maandelijkse nominale zorgpremies en eigen risico/eigen bijdragen).
50% via IAB betekent bv. voor 2026 (Rijksbegroting VWS 2026, pg.177, 16 september 2025) dat de helft van de totale vooraf begrote kosten van de Zorgverzekeringswet (69,8 miljard/2 = 34,9 miljard) via een belastingmaatregel wordt geïnd. De burger of diens werkgever/uitkeringsinstantie betaalt de IAB eerst aan de Belastingdienst (hier). In 2025 is de werkgeversheffing Zorgverzekeringswet 6,51% en bij loon of uitkering wordt ten behoeve van de zorgverzekeringsfonds 5,26% van het loon ingehouden. Het maximumbijdrage-inkomen in 2025 heeft een plafond en is vastgesteld op € 75.864.
Zorgverzekeraars krijgen elk jaar in oktober van het Zorginstituut te horen hoe groot hun risicovereveningsbijdrage is. Waarna zij, met eigen kennis van hun (verwachte) inkoopkosten, de info uit de recent verschenen Rijksbegroting met de beoogde VWS-rekenpremie, de opbrengst van hun eigen beleggingsportefeuille, de kennis met betrekking tot hun eigen buffer als uitkomst van hun financiële resultaten, uiterlijk elk jaar op 12 november hun concurrerende nominale zorgpremie, horend bij hun verwachte zorgkosten, per polis basisverzekering mogen presenteren (hier).
In dit drieluik van plaatjes zitten veel politiek gevoelige thema’s: de hoogte van de percentages van de fiscale bijdragen Zorgverzekeringswet, de hoogte van het verplicht eigen risico, wel/niet accepteren van eigen betalingen, de hoogte van de aan te houden buffer bij verzekeraars, wel of niet behoud van de 50%-50% regeling en de vraag of bij deze wet voor veelverdieners het plafond als maximumbijdrage-inkomen bij IAB in stand moet blijven. Bij deze IAB speelt het eigen vermogen (nog?) geen rol.
Feit is wel dat, met bijna 35 miljard als gezamenlijke pot van risicovereveningsbedragen, het om veel geld gaat. IAB-geld wat door 10 concerns van verzekeraars met totaal 20 zorgverzekeraars met gezamenlijk 59 polissen (37 natura + 22 combi) wordt geoormerkt om 50% van de zorgkosten bij ieders eigen zorginkoop voor 2026 op de zorginkoopmarkt te kunnen dekken.
Twijfel
Over het complexe onderwerp risicoverevening is veel geschreven. De ophef nu komt dan ook wat laat. In onderstaande tabel citaten uit vele recente correspondentie inclusief het al genoemde Zorgvisie-artikel.
Het woord is eerst aan betrokken auteurs van deze artikelen…
Citaten: Zorgvisie, 20 maart 2024 + Zorgvisie, 26 november 2025 + Zorginstituut, 16 augustus 2022 (1) + Zorginstituut, 16 augustus 2022 (2) + Zorginstituut, 18 augustus 2022 + Tijdschrift voor psychiatrie, 18 mei 2022 + Linnean, 1 augustus 2023 + Kamerbrief, 23 september 2024 + Kamerbrief WOR, 22 september 2025
|
“Onderzoeker Ismail (januari 2024) nu toont aan dat van de 21 euro per persoon per jaar die gedurende de operatie (betrof dossier Bernhoven: Operatie Droom, in 2014-2019/blog–blog) op zorgkosten werd bezuinigd, er via het vereveningssysteem 16 euro minder aan compensatie werd verdeeld onder zorgverzekeraars. Dat tast de onderlinge concurrentiepositie van zorgverzekeraars aan en reduceert de prikkel voor hen om te investeren in de zorgtransformatie. Het betekent dat het voor zorgverzekeraars allesbehalve aantrekkelijk is om die rol van contractuele voortrekker richting passende zorg te spelen.” ——————————————————————————————————————- “Of in de woorden van Ismail’s promotor, gezondheidseconoom Xander Koolman: “De risicoverevening zorgt ervoor dat, wil je nu iets doen wat straks 100 euro zorgkosten kan besparen, een zorgverzekeraar daar nooit meer dan 24 euro (100 – 76) in kan investeren, wil hij er zijn eigen positie niet mee schaden.” Er zijn heus gevallen waarin zorgverzekeraars dat wel doen om zich maatschappelijk te profileren, maar als zakelijke praktijk is dat onhoudbaar. De risicoverevening maakt de prikkels voor zorgverzekeraars om in passende zorg te investeren niet groter, maar kleiner.” ——————————————————————————————————————— “Uit het onderzoek blijkt enerzijds dat de risicoverevening kan leiden tot een negatief financieel resultaat voor de zorgverzekeraar bij de inzet van meer passende zorg én dat er in de praktijk ten minste twee voorbeelden zijn van een belemmerende werking in de stap naar passende zorg.” ——————————————————————————————————————- “Bij een verschuiving naar meer passende zorg kan het samenspel tussen de ontwikkeling van de zorgkosten en vereveningsbijdrage leiden tot een slechter financieel resultaat. Dit slechtere financieel resultaat kan er in sommige gevallen toe leiden dat zorgverzekeraars de stap naar meer passende zorg niet, vertraagd of anders vormgeven.” ——————————————————————————————————————— “De risicoverevening bepaalt de hoogte van de compensatie (deels) op basis van zorggebruik in het verleden. Daarbij gaat het om specifieke behandelingen of zorgproducten die zijn opgenomen in het vereveningsmodel. Dat betekent dat bij minder zorggebruik of een verschuiving naar zorg die niet is opgenomen in het vereveningsmodel, de vereveningbijdrage in de toekomst in principe zal dalen. Om die reden heeft inzet van passende zorg een impact op zowel de kostenkant van de zorgverzekeraar als de inkomstenkant (risicoverevening) van de verzekeraar. Passende zorg kan immers leiden tot minder of ander zorggebruik. De netto impact is diffuus: dit komt door verschillen in uitgangspunten tussen de bekostiging (vergoeding voor de kosten van de zorgaanbieder) en de risicoverevening (vergoeding voor verwachte kosten van de zorgverzekeraar). Daardoor ontstaat mogelijk een financiële prikkel die de inzet van passende zorg belemmert.” ——————————————————————————————————————— “Samenwerken vraagt dus om een fundamenteel andere benadering van de overheid bij het financieel sturen op de beste zorg. Het leidende motief van landelijk concurrerende zorgverzekeraars zorgt voor een risicovereveningsinstrumentarium dat niet meer voldoet aan de eisen van deze veranderende tijd.” ——————————————————————————————————————– “Onze conclusie is dat de huidige methode van verevening niet goed kan werken. De enorme bedragen die hierin omgaan, betekenen de facto dat de ggz onverzekerbaar is. Er bestaat een massieve financiële prikkel voor verzekeraars om ggz-zorg te minimaliseren. Elke investering in de ggz betekent een gegarandeerd verlies. Dit betreft alle patiënten die ggz-zorg gebruiken, maar met name patiënten met de ernstigste en meest complexe problematiek. Helaas zal het zorgprestatiemodel (ZPM) dit probleem niet oplossen.” ——————————————————————————————————————– “Maar risicoverevening heeft ook ongewenste gevolgen. Declaratiedata zijn een probleem. Zorgproducten die wegvallen – bijvoorbeeld door de introductie van passende zorg – of die worden vervangen door niet-verevende zorgproducten kunnen leiden tot een daling van de vereveningsbijdrage voor de verzekeraar. Dat is een perverse prikkel, want het wordt voor verzekeraars financieel ongunstig om preventie te stimuleren in een vereveningskenmerk. Het kan verzekeraars er daarnaast van weerhouden om tweedelijnszorg door eerstelijnszorg te vervangen. Ten slotte worden verzekeraars – door deze prikkel – niet per sé gestimuleerd om innovatieve zorg in te kopen en nieuwe bekostigingsvormen aan te gaan.” ——————————————————————————————————————— “De risicoverevening heeft niet alleen impact op het gelijke speelveld tussen zorgverzekeraars en de prikkels op de verzekeringsmarkt, maar ook op de prikkels voor de zorginkoop en daarmee voor de zorgverlening. Het financiële resultaat en daarmee de financiële prikkelwerking voor zorgverzekeraars wordt bepaald door twee factoren: de kostenontwikkeling en de vereveningsbijdrage. Voor chronische patiënten zijn declaratiegegevens van het voorgaande jaar een belangrijke determinant voor de vereveningsbijdrage. Het onderzoek toont aan dat de werkelijke financiële impact van het toepassen van passende zorg positief en negatief kan zijn. Dit is afhankelijk van de wijze waarop de verschillende behandelvormen in het risicovereveningsmodel zijn opgenomen. Duidelijk is wel dat het resultaat over het algemeen verslechtert als een passende behandelvorm ertoe leidt dat een verzekerde niet meer in een bepaald kenmerk ingedeeld wordt, en daardoor een compensatie voor de verzekeraar vervalt. Dat wegvallen komt meestal door een nieuwe behandeling of door substitutie van de ene zorgvorm naar de andere. Het kan ook komen door preventie.” ——————————————————————————————————————– “De in potentie belemmerende werking vanuit de risicoverevening is één van de mogelijke factoren die passende zorg in de weg kan staan. Het risicovereveningsmodel kan niet voor alle specifieke situaties tot een passende vergoeding leiden. Het risicovereveningsmodel is immers een voorspelmodel gericht op het gelijke speelveld tussen zorgverzekeraars.” ——————————————————————————————————————- “Het Zorginstituut adviseert om de beoordeling van de verwachte effecten van het toepassen van passende zorg expliciet op te nemen in het beoordelingskader van het risicovereveningsmodel. Het is essentieel om ook zorginhoudelijke kennis mee te nemen bij de beoordeling van toekomstige wijzigingen.” ——————————————————————————————————————- “Mogelijk belemmerende prikkels vanuit de risicoverevening worden soms door zorgverzekeraars aan de orde gebracht bij de Werkgroep Ontwikkeling Risicoverevening (WOR). Daarbij wordt door zorgverzekeraars aangegeven dat de (beperkte) snelheid van aanpassing van het vereveningsmodel niet aansluit bij de snelheid van de besluitvorming die de zorgverzekeraar voor ogen heeft.” ——————————————————————————————————————– “De daling in vereveningsbijdrage haalt een deel van de economische ‘winst op zorgkosten’ weg en daarmee een deel van de prikkel voor zorgverzekeraars om in te zetten op meer doelmatige chronische zorg. Dit kan in praktijk bewust of onbewust, nu of in de toekomst wel gevolgen hebben op het gedrag van de zorgverzekeraar. Daarbij is het goed om te benoemen dat het dempende effect inherent is aan de vereveningssystematiek: Het vereveningsmodel ‘voorspelt’ zorgkosten in de toekomst mede op basis van historisch zorggebruik. Op het moment dat de zorgkosten dalen als gevolg van een verschuiving naar passende zorg klopt het dat de vereveningsbijdrage daalt. Met andere woorden: op het moment dat men dit dempende effect als een probleem ervaart en wil oplossen, zal men iets moeten veranderen aan de kern van de systematiek van de verevening.” ——————————————————————————————————————– “Compensatie op maat, binnen of buiten de risicoverevening, is een route die voor de verzekeraar compensatie kan bieden voor de specifieke situaties. Dit biedt de mogelijkheid om maatwerk toe te passen als in de praktijk wordt gesignaleerd dat de risicoverevening tot een onwenselijk financieel resultaat leidt en daarmee de verschuiving naar meer passende zorg belemmert. Maatwerkcompensatie staat in principe buiten het ex-ante statistische vereveningsmodel, is geen compensatie voor gemaakte extra zorgkosten, maar een compensatie van een hierdoor gedaalde vereveningsbijdrage. Om negatieve prikkels te verminderen is het belangrijk om te zorgen dat passende zorg meer in de risicoverevening wordt opgenomen, en minder passende zorg minder.” ——————————————————————————————————————– Reactie Zorginstituut: “Het Zorginstituut werkt samen met het ministerie van VWS al een paar jaar aan verbetering van de risicoverevening. Bovengenoemd onderzoek is uit die ambitie voortgekomen. Het Zorginstituut hecht eraan te melden dat er ook gevallen bekend zijn waarin de risicoverevening wél positieve financiële prikkels laat zien voor passende zorg. Met dit nieuwe onderzoek willen we duidelijker inzicht krijgen in welke gevallen de risicoverevening passende zorg stimuleert en in welke ze deze belemmert. Zo kunnen we verbeteroplossingen gerichter vormgeven.” |
Samengevat kun je zeggen dat passende zorg kán leiden tot een verlies aan vereveningsbijdrage, hetgeen de inkoop van passende zorg kan ontmoedigen. Dit wordt vooral genoemd bij de inkoop van preventie, substitutie en innovatie, juist drie zeer relevante onderwerpen als de politieke visie nog steeds de “juiste zorg op de juiste plek” is.
De roep om verbeteringen in het vereveningssysteem aan te brengen (WOR) lijkt logisch, maar maakt uitvoering van de risicoverevening nog complexer, nog logger en nog tijdsintensiever. Of met meer gegevens een hogere voorspelkracht wordt gerealiseerd, is bij de bestaande dynamiek in de zorg ook nog maar de vraag.
Wat is risicoverevening (+ 2016)?
De financiële compensatie binnen de regeling is gebaseerd op een mathematisch model van ongeveer 15 kenmerken en 233 (!) risicoklassen, waarvan ongeveer 225 voor de somatische zorgkosten. Met om deze klassen een schil van statistische herverdeling om alsnog te corrigeren voor onzuiverheden. Voor elke risicoklasse van elk vereveningskenmerk stelt het ministerie van VWS een normbedrag vast.
Het risicovereveningssysteem compenseert op basis van verwachte kosten, op basis van verleden en op basis van risicoprofielen. De uiteindelijke hoogte van de vereveningsbijdrage voor de zorgverzekeraar wordt bepaald door de som van de verzekerdenaantallen en hun risicoklassen × de standaard normbedragen. Het model van risicoverevening bevat 2 demografische criteria, 3 sociaaleconomische/ inkomenscriteria en 7 hoofdgroepen van morbiditeits- en zorggebruikcriteria (FKG, DKG, FDG, GGZ-groepen, HKG, MHK, MVV) en drie criteria m.b.t. kosten- en verzekeringshistorie.
Informatie ten behoeve van vereveningscriteria die niet (of niet volledig) gebaseerd zijn op declaratiedata zijn afkomstig van niet-medische databronnen, zoals gemeentelijke basisadministratie, UWV-gegevens of CBS-bestanden.
Een van de onderbouwingen van het model betreft dus zorgdeclaraties van zorgaanbieders, declaraties die het Zorginstituut sowieso nodig heeft voor het kostenoverzicht in het publieke Rijksjaarverslag (hier). Een zorgactiviteit die niet door een zorgaanbieder kan worden gedeclareerd, leidt niet tot een compensatie van kosten bij de zorgverzekeraar vanuit het vereveningsinstrument. Het gevolg: de zorgaanbieder zal deze zorg niet meer regulier aanbieden, als de verzekeraar dit niet (meer) inkoopt. JZJP/passende zorg ten spijt.
In een plaatje ziet de jaarlijkse vereveningsbijdrage er zo uit…
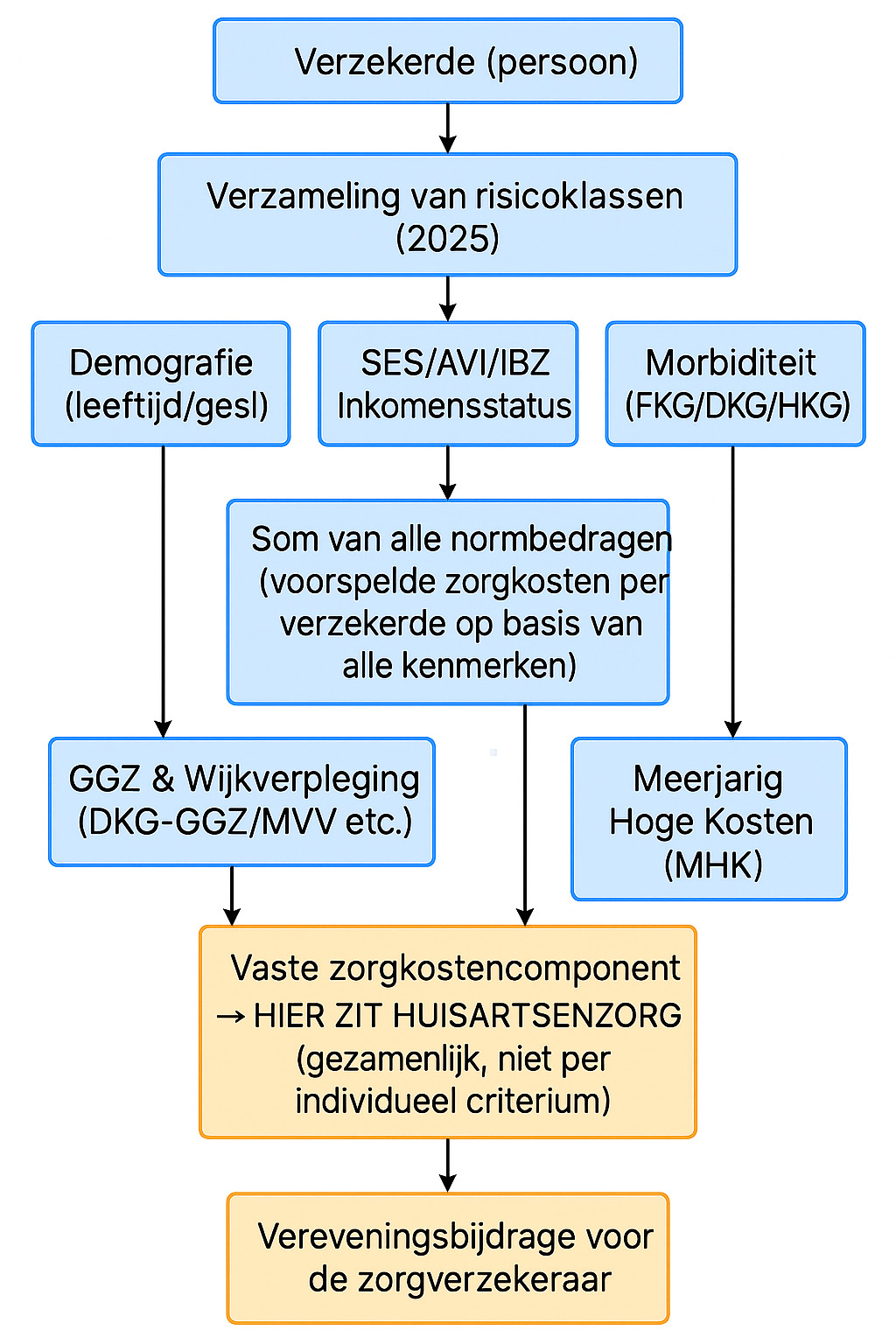
Het wemelt van de afkortingen bij documenten over criteria en risicoklassen.
De betekenis…
*SES: sociaaleconomische status
*AVI: arbeids- en verzekerden indicatie
*IBZ: inkomensbron zorg
*DKG: diagnosekostengroep
*DKG-GGZ (specifiek GGZ)
*MVV: verpleging en verzorging (wijkverpleging)
*MHK: meerjarig hoge kosten
*FKG: farmaciekostengroep
*HKG: hulpmiddelenkostengroep
*VZC: vaste zorgkostencomponent
*HKC: hoge kostencomponent
*FDG: fysiotherapie en oefentherapie groep
Etc.
Huisartsenzorg komt terug in de vaste zorgkostencomponent (VZC) van het risicovereveningsmodel en is geen afzonderlijk criterium of risicoklasse.
Het onderwerp in deze blog, de invloed van risicoverevening op inkoop/uitvoering van passende zorg is in onderstaand plaatje 3 samengevat. Het financieel resultaat voor de verzekeraar wordt beïnvloed door, is afhankelijk van de mate en de wijze waarop inkoop passende zorg van nu onderdeel is van de risicoverevening van het volgend jaar. Dit in vergelijk met een eerdere situatie met levering van juist minder passende zorg…
De invloed van risicoverevening op inkoop/uitvoering van passende zorg…

Beschouwing
In de Zorgverzekeringswet is geregeld dat het Zorgverzekeringsfonds niet structureel mag werken met tekorten of overschotten. Een positief fondsvermogen leidt daarom tot een verlaging van de IAB, aan de inkomstenkant van het fonds, en, om weer in balans te komen, tot een verhoging van de vereveningsbijdrage aan de uitgavenkant van het fonds. Vice versa, een negatief fondsvermogen leidt op dezelfde manier tot een verhoging van de IAB en een verlaging van de bijdrage.
De genoemde 50%-50% zorgkostenregel geldt daarnaast als basisprincipe en controleweegschaal van de privaatrechtelijke uitvoering van de Zorgverzekeringswet.
De systematiek van de verevening is afgestemd op de wens/eis van…zorgverzekeraars. Risicoverevening is een vergoeding voor verwachte kosten van de zorgverzekeraar. Verevening is dus geen vergoeding voor kosten van de zorgaanbieder. De vergoeding voor zorgaanbieders wordt vastgelegd in stap 8 van het uitvoeringsplan: het contract! Verzekeraars eisten immers destijds bij de start van de Zorgverzekeringswet een regeling om het risico van een zorgplicht, acceptatieplicht en een verbod op premiedifferentiatie te compenseren. Met deze compensatieregeling zou per 2006 het eerdere gevaar van risicoselectie zijn bezworen. De risicoverevening vanaf 2006 als compensatieregeling bouwt voort op de eerdere budgettering van ziekenfondsen onder de Ziekenfondswet.
Het goed regelen van de invloed/macht van verzekeraars kent een lange aanloop…
22.10.2022: Zorgverzekeringswet: de aanloop en de macht van werkgevers (1) (80->50%+markt)
25.10.2022: Zorgverzekeringswet: de aanloop en politieke besluitvorming (2) (VNO/CDA/VVD)
27.10.2022: Zorgverzekeringswet: het resultaat, met nu nog 7 bespreekpunten (3) (politieke inzet)
04.09.2024: Zorgverzekeringswet wijzigen betekent eerst de noodzaak ervan inzien (update 2024)
Dat 50% van de kosten van passende zorg mogelijk niet volledig gedekt worden door de vereveningsbijdrage is niet zo verwonderlijk. Allereerst worden kosten gemaakt in het hier en nu, terwijl het vereveningsfonds zich laat vullen met informatie die op basis van bestaande vereveningskenmerken (bv. morbiditeit/zorggebruik) achter ons ligt. Het risicovereveningsmodel is niet meer, niet minder dan een voorspelmodel, niet gericht op passende zorg uit AZWA, maar gericht om bij uitvoering een zo gelijk speelveld tussen twintig zorgverzekeraars mogelijk te maken. Daarmee behoort verevening tot het standaardgereedschap van gereguleerde marktwerking en is het een fundamenteel, door verzekeraars zelf als onmisbaar benoemd, onderdeel van het huidige zorgstelsel. Als een publiek georganiseerde steun aan met elkaar (in theorie) concurrerende privateverzekeraars.
Nog uitdagender is de vraag wat er de komende 10 jaar aan budget (stap 5) nodig is? Dat betekent juist nu op basis van een toekomstvisie een stap vooruitzetten om verevening inhoud te geven. Stop daarom met kijken in de achteruitspiegel, maar kijk naar de toekomst. Stop met compensatie van verzekeraars met het deel van de geldstroom dat is gebaseerd op veelal historisch en declaratie gestuurd zorggebruik.
Mocht in het systeem van verevening aanpassing plaatsvinden van criteria en risicoklassen, dan betekent dat noch er om logistieke reden een onmiddellijke herdefiniëring plaats kan vinden in dit logge systeem, noch dat het garanties geeft tot (wel) tijdig aangepaste zorginkoop.
Daarnaast wat let de zorgverzekeraar om noodzakelijke innovatie/preventie of substitutie te betalen uit nominale premies, eigen betalingen, Rijksbijdrage, uit de eigen buffer boven de door de DNB vereiste solvabiliteit (blog) en/of uit de opbrengst van eigen beleggingen? De meeste zorgverzekeraars hanteren in de praktijk een buffer boven de puur minimale solvabiliteitsratio van 100%. Vaak ligt hun buffer op ongeveer 120% tot 130%, dat wil zeggen: ze houden meestal 20–30% extra aan boven op de minimale vereiste solvabiliteit. Overigens deels als eis van de toezichthouder: de DNB (DNB, principe 6, pg.5) + (‘Solvency-II’).
De hamvraag is eerder: wordt aan de eigen concurrentiepositie een zwaarder gewicht toegekend dan aan de zorgplicht om nu met IZA/AZWA passende zorg in te kopen? We hebben bijvoorbeeld gezien hoe groot de afgelopen jaren de impact van verevening is geweest op het inkoopbeleid van complexe GGZ/EPA(hier/hier/hier + blog/blog). Generiek en anders gesteld: als alles wat in de zorg kan leiden tot eventueel een lagere vereveningsbijdrage (zie de rekensommen van Ismael/Koolman in het eerste kader) vervolgens niet wordt ingekocht (stap 8), dan is niet passende zorg meer het leidend principe van doelmatigheid, maar het financieel resultaat van de zorgverzekeraar.
Ter geruststelling: er is elke dag een mogelijkheid een andere beleidskeuze te maken.
NB: Aan effecten op gedrag van zorgverzekeraars bij zorginkoop en verevening is een apart hoofdstuk gewijd (Significant/Rebel, hoofdstuk 3, pg.23, 19 juni 2022).
We hebben risicoverevening juist omdát we private verzekeraars met publieke doelen hebben. Verzekeraars die passende zorg moeten inkopen, schadelast moeten beperken en onderling moeten concurreren. Zonder private verzekeraars is er helemaal geen risicoverevening nodig…
Het huidige overheidsbeleid is gestoeld op de overtuiging dat het zorgsysteem moet worden ‘aangepast’, moet worden ‘gerepareerd’ (blog + FD, 27 november 2025 + Zorgvisie, 29 oktober 2025 + hier). Dan zijn de laatste tijd de volgende maatregelen te lezen: aanscherpen verevening, uitbreiden criteria verevening, aanscherpen pakketbeheer, discussie over een iets hoger/lager VER, nieuwe domein overstijgende wetgeving bij stelselwetten, zorgintegratie domeinen, integratie toezicht, regio als heilige schaalniveau van organisatie, verplichte regionale samenwerking, regio/populatiebekostiging, het (her)benoemen van het belang van digitalisering/AI, na 20 jaar uitkomen op maximaal 20% administratietijd, ‘benchmarking’, transformatieplannen, concentreren/fuseren, verlaging onderlinge gezondheidsverschillen, fraudebestrijding, invoeren controlewetten, verplicht contracteren, centrale herdefiniëring van het begrip zorgplicht, ‘health in all policies” etc. etc.
Maar het woord ‘vervangen’ van het huidige zorgstelsel ben ik nog niet tegengekomen.
De tegenhanger van het huidige stelsel, zou één publiek opererende zorgverzekeraar/financier voor iedereen (single payer) kunnen zijn. Een meer centrale organisatie van geldstromen en risico’s, vraagt om een fundamentele verandering van denken met economische (gevolg van wijziging geopolitieke machtsverhoudingen), politieke (kabinetssamenstelling, trias politica + toezicht/ZBO’s), juridische (NL-Wmg/EU/EVRM) en institutionele (de aftocht van twintig private verzekeraars met hun 59 polissen voor de basisverzekering) intenties en transities/consequenties.
Wie deze aspecten overziet en het bouwwerk van een alternatief stelsel kan aanleveren, moge zich nu bij Bureau Woordvoering Kabinetsformatie melden en/of straks bij de nieuwe Staatscommissie (blog).
Tot slot
De zorgsector heeft niet altijd goede ervaring met conclusies uit declaraties, uit achteromkijken en top-down opgelegde normbedragen (CBb/hier). Welnu, ook de verevening is gebaseerd op declaraties, risicoklassen met theoretische normbedragen en het aantal verzekerden.
Door onvoorspelbaarheid, onvolledigheid en ook de complexiteit van risicoverevening nemen verzekeraars minder snel risico’s bij inkoop van innovatieve of substituerende vormen van zorg. Terwijl de mogelijkheid er is dat de verzekeraar noodzakelijke zorg kan voorfinancieren uit (wel) een alternatief, namelijk het andere 50% deel. Maatwerkcompensatie, steeds genoemd als reparatie van incomplete verevening, maakt de regeling nog complexer.
Voor alle duidelijkheid, het verzamelen van demografische kennis, SES-info etc. en zorgdata uit het verleden, nu gebruikt als compensatie van mogelijke “oververtegenwoordiging van slechte risico’s”, is zeker niet nutteloos, maar verevening kan wat betreft financiële onderbouwing en uitvoerbaarheid van hedendaagse én toekomstige zorg niet alles bepalend zijn.
Wie de zorgtoekomst koestert en veilig wil stellen, als verevening inkoop passende zorg remt, dan stuur je het beleid ten aanzien van budgettaire aansturing van het zorgstelsel vanaf vandaag bij in de juiste richting. In de kern gaat het dan om transparantie en logica bij het uitvoeringsplan van passende zorg: van vervolgstap 4 tot en met stap 8.
Als puzzelstukjes passen, is de puzzel duidelijk.
PS:
-plaatje onder de blogtitel is een door mij samengevoegd plaatje uit beleidsstukken
-plaatje 2 en 3 zijn, inclusief niet corrigeerbare taalfouten, door A.I. gegenereerd op basis van citaten van auteurs uit bijdragen, genoemd in het eerste kader.
Eerdere blogs in relatie met risicoverevening, inkoop en zorgstelsel
12.01.2017: Een inkomensafhankelijke betaling hoort bij een solidair zorgsysteem (€-solidair)
21.02.2017: Aanpassing premiebetaling zorg stuit op verzet (meer inkomensafhankelijk)
26.06.2017: Met een goede risicoverevening is slechts een verzekeraar voldoende (geen risico)
12.09.2018: Verbod op winstuitkering aan zorgverzekeraars is een goede zaak (gesloten circuit)
14.09.2018: Aantal ZZP’ers van invloed op hoogte zorgpremie (50% kosten voor werkgever/zzp’er)
29.10.2019: Méér inkomensafhankelijke zorgbetaling draagt (wel degelijk) bij aan meer solidariteit
16.11.2022: Zelfs zonder verbod winstuitkering blijft het tobben met zorgplicht (wet: RvS-advies)
02.01.2023: Beslommeringen op de zorgmarkt (3 deelmarkten: stand van zaken begin 2023)
23.11.2023: Incomplete risicoverevening heeft grote impact op zorg (te complex/26->1 ZV’s)
19.12.2023: Hoe macro-economische aspecten de spreekkamer binnendringen (TWMZ/ombuigingen)
07.05.2024: Raad van State vraagt toelichting bij wijziging wetsvoorstel artikel 13 Zvw
11.05.2024: Aanpak óf behoud eigen risico basisverzekering heeft altijd neveneffecten (premie)
18.05.2024: Zorgparagraaf hoofdlijnenakkoord toont juist weinig lef (program kabinet Wilders 1)
03.06.2024: “De zorg voor morgen begint vandaag” (motto VTV-2024 i.c.m. regeerakkoord/preventie)
20.06.2024: (Weer) waarschuwingen uit zorgveld bij wijziging Art. 13 Zorgverzekeringswet
28.06.2024: Zorgcontractering als speelbal van beleid (wijzigingen zorgcontractering: Mous/Maverick)
24.09.2024: Wat zegt de zorgpremie 2025 over de zorg in komend jaar? (tekorten/wachtlijst)
09.12.2024: Promovendus ziet financiële risico’s doorgeschoven worden naar zorgorganisaties
27.02.2025: Verscherpt toezicht CZ legt ook functioneren NZa onder vergrootglas (resultaat)
29.03.2025: In afwachting van AZWA (het aanvullend zorg- en welzijnsakkoord/ + IZA/sociaal domein)
07.06.2025: Beperkte waarde financieel resultaat bij zorgverzekeraars (2024/taak-zorgplicht!)
03.09.2025: Snelle aanstelling staatscommissie moet zorg redden (AZWA/HLO-besluit+8 processtappen)
09.09.2025: Ondertekenen AZWA in instabiele tijd is een dilemma (2) (financieel/veel contextitems)
22.09.2025: Regulering winstuitkering zorg (winstuitkering, commercie, investeerders, Wibz/PE)
08.10.2025: Tweede Kamerverkiezingen: financiering/organisatie van zorg (1)
10.11.2025: Analyse kostendata alleen zinvol i.c.m. gelijktijdige beleidswijziging (databank ZiN)

Hallo Anton,
Een prima analyse m.b.t. ons huidige perverse zorgstelsel. Een perversiteit die alleen maar steeds groter wordt. Zoals je weet heb ik in 1991 van dichtbij mogen meemaken WAAROM en HOE het huidige zorgstelsel in elkaar werd geknutseld. Vanwege hele andere belangen dan tot nu bekend zijn. En ik heb toen zelf een eerste berekening gemaakt wat betreft dit vereveningsstelsel. Er is maar één oplossing om deze perversiteit te stoppen: Gewoon één landelijke verzekeraar. Zie onderstaande link. Staat al sinds 2010 op diverse sites. Maar Den Haag slaapt gewoon rustig verder. En de zorg lijdt daar steeds meer onder. En wij als verzekerden dus ook.
https://beroepseer.nl/blogs/waarom-ons-zorgverzekeringsstelsel-onnodig-duur-is-ruil-het-in-voor-de-slimheidsolidaire-zorgverzekeraar-3-0/